Шок
Содержание:
Также в разделе
| Деформация грудной клетки, деформация позвоночника Деформация грудной клетки — порок развития; чаще всего встречается врожденная воронкообразная грудная клетка, несращение ребер с грудиной, отсутствие… | |
| Травматизм, причины травматизма, производственный травматизм, профилактика травматизма Под термином «травматизм» понимают распространенность травм среди определенной группы людей, находится в одинаковых условиях труда, быта или жизни. Для… | |
|
Перелом предплечья (дистальных концов костей) Переломы дистальных концов костей предплечья встречаются очень часто и составляют около 20% всех переломов скелета.
Перелом лучевой кости в типичном месте… |
|
| Реанимация при утоплении, механических травмах, электротравмах При различных причинах преждевременной смерти важнейшими факторами танатогенеза (Танатос — бог смерти у древних греков) является гипоксия, гиперкапния,… | |
| Травматический токсикоз В 1940-1944 гг. во время бомбардировки Лондона немецкой авиацией английские врачи встретились с особым шоком неясного происхождения. Его наблюдали у пострадавших с… | |
| Перелом таза: виды, симптомы, лечение Переломы костей таза составляют 4-7% всех переломов костей скелета. Возникают они преимущественно вследствие прямой травмы (при падении с высоты, в автомобильных… | |
| Врожденные деформации развития скелета Кривошея и синдактилия относятся к врожденным порокам развития скелета. Они, как правило, выявляются у детей сразу после их рождения. Данные деформации… | |
| Опухоли костей и суставов Опухоли были известны человечеству давно, но только с развитием патологической анатомии, гистологии и особенно рентгенологии опухоли костей были выделены в… | |
| Инфекционно-токсический шок Шок – это ответная реакция организма на действие внешних агрессивных раздражителей, которая может сопровождаться нарушениями кровообращения, обмена… | |
| Протезирование Протезирование считают основным мероприятием в медицинской реабилитации инвалидов после ампутации конечностей. От своевременного и полноценного… |
Клинические проявления и течение
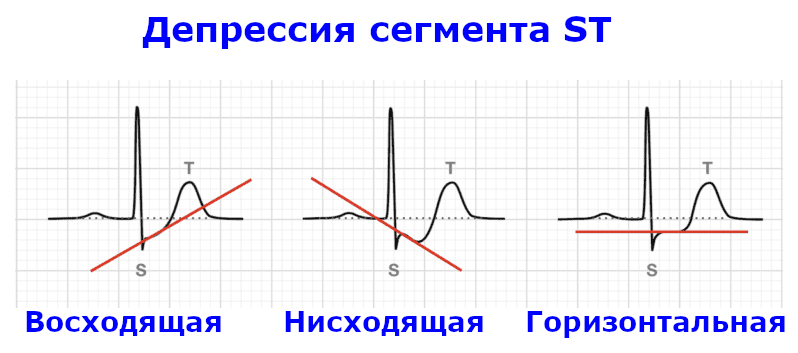
Одним из ведущих объективных симптомов К. ш. является выраженная и длительная артериальная гипотензия. Как правило, отмечается падение систолического давления ниже 90 мм рт. ст., нередко оно аускультативно не определяется. Однако К. ш. может развиться и при «нормальных» значениях АД, в частности у больных гипертонической болезнью со стабильно высоким уровнем АД до возникновения инфаркта миокарда. С другой стороны, АД ниже 90 мм рт. ст. в отдельных случаях инфаркта миокарда не сопровождается развитием К. ш. Более точным показателем развития К. ш. служит величина пульсового давления: уменьшение его до 20 мм рт. ст. и ниже всегда сопровождается периферическими признаками шока независимо от уровня АД до заболевания. Степень снижения систолического, диастолического и пульсового АД в большинстве случаев соответствует степени тяжести шока.
Важными для распознавания К.ш. являются его периферические признаки: бледность кожных покровов, часто с пепельно-серым или цианотическим оттенком, иногда выраженный цианоз конечностей, холодный пот, спавшиеся вены, малый частый пульс. Цианоз слизистых оболочек выражен тем сильнее, чем тяжелее шок. Мраморный рисунок кожных покровов с бледными вкраплениями на цианотическом фоне появляется при очень тяжелом шоке с неблагоприятным витальным прогнозом.
В связи с падением кровяного давления при К. ш. снижается эффективный почечный кровоток и возникает олигурия (см.) или (при длительном течении тяжелого К. ш.) анурия (см.) с повышением уровня остаточного азота в крови. Степень функциональных нарушений почек пропорциональна степени тяжести К. ш.
Одним из частых признаков К. ш. является синусовая тахикардия, однако на ранних стадиях К. ш. может иметь место и синусовая брадикардия вследствие угнетения функции автоматизма синусового узла. Возможно возникновение частичной или полной атриовентрикулярной блокады, нарушений внутрижелудочковой проводимости, а также острых расстройств сердечного ритма (экстрасистолия, мерцание и трепетание предсердий, пароксизмальная тахикардия). Все эти расстройства ритма и проводимости (см. Аритмии сердца, Блокада сердца) в еще большей степени усугубляют течение К. ш.
Наряду с нарушением кровообращения при К. ш. наблюдаются симптомы различных нарушений функции центральной и периферической нервной системы — психомоторное возбуждение или адинамия, спутанность сознания или временная его потеря, изменения сухожильных рефлексов, расстройства кожной чувствительности. Однако при К. ш., в отличие от травматического, резкая заторможенность наблюдается нечасто.
По тяжести течения В. Н. Виноградов, В. Г. Попов и А. С. Сметнев предложили выделять три степени К. ш.: относительно легкую (I степень), средней тяжести (II степень) и крайне тяжелую (III степень).
Длительность К. ш. I степени не превышает обычно 3—5 час. Уровень АД колеблется в пределах 85/50—60/40 мм рт. ст. У большей части больных наблюдается быстрая устойчивая прессорная реакция (через 30—60 мин. после проведения комплекса леч. мероприятий). В ряде случаев, особенно у лиц пожилого возраста, положительная прессорная реакция может быть несколько замедлена, иногда с последующим непродолжительным снижением АД и возобновлением периферических признаков К. ш.
Длительность К. ш. II степени от 5 до 10 час. Уровень АД — в пределах 80/50—40/20 мм рт. ст: Периферические признаки шока выражены значительно и нередко сочетаются с симптомами острой левожелудочковой недостаточности (одышка в покое, акроцианоз, застойные хрипы в легких, у 20% больных — альвеолярный отек легких). Прессорная реакция на проводимую комплексную терапию замедлена и неустойчива, в течение первых суток заболевания отмечается неоднократное снижение АД с возобновлением периферических признаков шока.
К. ш. III степени отличается крайне тяжелым и длительным течением с резким падением АД (до 80/50 мм рт. ст. и ниже) и пульсового давления (ниже 15 мм рт. ст.), прогрессированием расстройств периферического кровообращения и нарастанием явлений острой сердечной недостаточности. У 70% больных наблюдается бурное развитие альвеолярного отека легких. Применение адреномиметических средств не дает положительного эффекта, прессорная реакция отсутствует в большинстве случаев. Длительность такого ареактивного шока колеблется в пределах 24—72 час., иногда -его течение приобретает волнообразный и затяжной характер и обычно завершается летальным исходом.
Течение К. ш. может также усугубляться в ряде случаев гастралгическим синдромом (упорная рвота, метеоризм, парез кишечника), связанным с вазомоторными нарушениями функции желудочно-кишечного тракта.
Классификации
Канадский патолог Селье выделил три стадии, примерно одинаковые для всех видов шока:
1.Обратимая (компенсированная), при которой кровоснабжение мозга, сердца, легких и других органов нарушена, но не прекращена. Прогноз при этой стадии, как правило, благоприятный.
2.Частично обратимая (декомпенсированная). При этом нарушение кровоснабжения (перфузии) значительное, но при срочном и правильном медицинском вмешательстве есть шанс восстановления функций.
3.Необратимая (терминальная). Это самая тяжелая стадия, при которой нарушения в организме не восстанавливаются даже при самом сильном медицинском воздействии. Прогноз тут в 95% неблагоприятный.
Другая классификация разделяет частично обратимую стадию на 2 – субкомпенсационную и декомпенсационную. В итоге их получается 4:
- 1-я компенсированная (самая легкая, имеющая благоприятный прогноз).
- 2-я субкомпенсированная (среднетяжелая, требующая незамедлительных реанимационных мероприятий. Прогноз спорный).
- 3-я декомпенсационная (очень тяжелая, даже при незамедлительном проведении всех необходимых мероприятий прогноз весьма сложный).
- 4-я необратимая (Прогноз неблагоприятный).
Наш знаменитый Пирогов выделил у шокового состояния две фазы:
-торпидная (больной в оцепенении либо крайне вял, не реагирует на боевые раздражители, не отвечает на вопросы);
-эректильная (больной крайне возбужден, кричит, делает много бесконтрольных неосознанных движений).
Гиповолемический шок
Сложный термин легко понять, зная, что гиповолемия – это состояние, когда по сосудам кровь циркулирует в меньшем, чем нужно объеме. Причины:
-обезвоживание;
-обширные ожоги (теряется много плазмы);
-побочные реакции на лекарства, например, на сосудорасширяющие;
-большие потери крови, вследствие чего органы недополучают кислород и питательные вещества, то есть нарушается перфузия.
Гиповолемический шок вследствие высоких кровопотерь можно рассматривать, как геморрагический шок. Классификация этого состояния идентична той, что разработал Селье, и при этом стадии определяются количеством недополучаемой органами крови. Шок всегда является своеобразной защитой организма в экстремальной ситуации. То есть, он запускает ряд процессов, стремящихся сохранить деятельность важных органов и тем самым спасти жизнь всей системы. В частности, при кровопотере в кровеносные сосуды выплескивается резервная кровь (примерно 10 % от общего объема) из печени и селезенки. Если этого недостаточно, уменьшается либо прекращается подача крови к менее важным для поддержания существования организма отделам, например, к конечностям с тем, чтобы оставшейся крови хватило для перфузии сердца, мозга и легких. Классификация шока определяет эти две стадии, как обратимую и частично обратимую. При этом если вовремя принять меры, можно вывести человека из шокового состояния и сохранить ему жизнь.
Долго работать на резервной крови и обеспечивать перфузию одних органов за счет других организм не в состоянии. Поэтому, если не начать реанимационные мероприятия, наступает последняя (необратимая) стадия. Наблюдается паралич сосудов, давление в них резко снижается, кровь оттекает к периферии, увеличивая до критических отметок дефицит перфузии мозга, сердца и легких.
Общие направления лечения шока
Лечебные мероприятия в первую очередь должны быть направлены на устранение или минимализацию шокогенного фактора и коррекцию патофизиологических нарушений, которые возникают как ответная реакция на снижение циркуляции, гипоперфузию, нарушение клеточного обмена.
Очередность проводимых лечебных мероприятий зависит от основной причины, которая спровоцировала шоковое состояние:
− устранение или минимализация влияния на организм причин, вызвавших шоковое состояние (применение кровоостанавливающего жгута, иммобилизация поврежденной конечности, восстановление проходимости дыхательных путей, устранение или ограничение очага инфекции, прекращение контакта с веществом, которое спровоцировало анафилактический шок, восстановление проходимости сосуда, аорто-коронарное шунтирование);
− восполнение, поддержание соответствующих реологических характеристик и должного объема циркулирующей крови, возобновление микроциркуляции, кровоснабжения органов и тканей;
− устранение ацидоза (потому, что фармакотерапия наиболее эффективна только при физиологических значениях pH), восстановление водно-солевого и белкового баланса;
− поддержание нормального функционирования органов и систем, при необходимости проводить их временное замещение (искусственная вентиляция легких и кровообращение, детоксикация);
− поддержание нормальной температуры тела, адекватное обезболивание на фоне восстановления жидкостных разделов организма и устранения гиповолемии;
− обеспечение метаболических потребностей организма (парентеральное питание);
− специфическая медикаментозная интенсивная терапия (применение антибиотиков, гормонов, вазопрессорных фармпрепаратов, препаратов крови и кровезамещающих растворов).
Первая помощь
Мероприятия по оказанию помощи:
Срочно остановить кровотечение с помощью жгута, повязки или проведением тампонады раны. Главным мероприятием при травматическом шоке считается остановка кровотечения, а также устранение причин, спровоцировавших шоковое состояние.
Обеспечить усиленный доступ воздуха в лёгкие пострадавшего, для чего освободить его от тесной одежды, уложить его так, чтобы исключить попадание инородных тел и жидкостей в дыхательные пути. Если на теле травмированного есть повреждения, способные осложнить течение шока, то следует провести мероприятия по закрытию ран с помощью повязки или воспользоваться средствами по транспортной иммобилизации при переломах.
Завернуть пострадавшего в тёплые вещи, чтобы избежать переохлаждения, которое усиливает шоковое состояние. Особенно это касается детей и холодного времени года. Больному можно дать немного водки или коньяка, обильно поить водой с растворённой в ней солью и питьевой содой. Даже если человек не чувствует сильной боли, а это бывает при шоке, следует применить обезболивающие препараты, например, анальгин, максиган, баралгин.
Экстренно вызвать скорую помощь или самим доставить больного в ближайшее медицинское учреждение, лучше, если оно будет многопрофильным стационаром с реанимационным отделением.
Транспортировать на носилках в максимальном покое. При продолжающейся потере крови уложить человека с приподнятыми ногами и опущенным концом носилок в районе головы.
Если пострадавший в бессознательном состоянии или его мучает рвота, то следует уложить его набок
В преодолении шокового состояния важно не оставлять пострадавшего без внимания, внушать ему уверенность в положительном исходе.
Важно соблюсти при оказании неотложной помощи 5 основных правил:
- Снижение болевых ощущений;
- Наличие обильного питья для пострадавшего;
- Согревание больного;
- Обеспечение пострадавшему тишины и покоя;
- Срочная доставка в лечебное учреждение.
При травматическом шоке запрещено:
Оставлять пострадавшего без присмотра;
Переносить пострадавшего без большой необходимости
Если без переноса не обойтись, то делать это необходимо осторожно, чтобы избежать нанесения дополнительных травм;
В случае повреждения конечностей нельзя их вправлять самим, иначе можно спровоцировать повышение болевых ощущений и степени травматического шока;
Не производить наложение шин на повреждённые конечности, не добившись уменьшения кровопотерь. Это может углубить шоковое состояние больного и даже стать причиной его смерти.
Обезвоживание
Воды в теле человека, в зависимости от возраста и пола, от 60 до 80 %. Потеря всего 20 % от этого объема может стать летальной, а потери, достигшие 10%, вызывают гиповолемический шок, который в данном случае рассматривается, как дегидратационный, означающий уменьшение объема циркулирующей по сосудам крови из-за высокой дегидратации. Причины:
-заболевания, приводящие к диарее, рвоте, частому обильному мочеиспусканию;
-недополучение организмом воды (недопивание) в экстремальных условиях, например, на сильной жаре, особенно при высоких физических нагрузках;
-неразумные диеты.
Особенно высока вероятность дегидратации у маленьких детей и стариков.
Классификация шока, наступившего в результате нехватки воды, выделяет стадии:
-обратимую;
-частично обратимую;
-необратимую.
Кроме того, обезвоживание разделяют на такие три вида:
1.Изотоническое (потери ионов Na и K). Жидкость в нашем теле бывает внутриклеточная и межклеточная. При изотонических потерях, вызываемых преимущественно диареей, из организма выводится много калия, а натрий, являющийся основным катионом в межклеточной жидкости, переходит внутрь клеток, чтобы восполнить в них потерянный калий.
2.Гипотоническое, являющееся следствием изотонического. При этом отмечаются высокие потери в межклеточной жидкости (ведь натрий перешел в клетки). Первые две стадии считаются обратимыми, так как возможна компенсация потерь электролитов. Частично это удается при предоставлении больному обильного питья, особенно содержащего ионы натрия.
3.Гипертоническое, развивающееся в случаях, когда диарея сопровождается рвотными позывами, препятствующими поступление жидкости в организм перорально либо при передозировке некоторых веществ, провоцирующих дополнительное мочеиспускание. При этом жидкость вновь из клеток переходит в межклеточное пространство, стремясь сохранить осмотическое давление. Дважды обезвоженные клетки нарушают свою работу и уменьшаются в объеме. Особенно опасно уменьшение объема мозга, что ведет к субдуральному кровоизлиянию.
Симптомы
Мы рассмотрели, какая существует характеризующая гиповолемический шок классификация. Клиника данного состояния, независимо от причин, его вызвавших, примерно одинакова. На обратимой стадии у больного, находящегося в лежачем положении, ярко выраженная симптоматика может отсутствовать. Признаками начала проблемы служат:
— учащенное сердцебиение;
-небольшое снижение артериального давления;
-холодная влажная кожа на конечностях (из-за уменьшения перфузии);
-при дегидратации наблюдается пересыхание губ, слизистой во рту, отсутствие слез.
При третьей стадии шока первоначальные симптомы становятся выражены более ярко.
У больных отмечаются:
-тахикардия;
-уменьшение значений артериального давления ниже критических;
-нарушение дыхания;
-олигурия;
-холодная на ощупь кожа (не только конечностей);
-мраморность кожных покровов и/или изменение их цвета с нормального на бледно-цианотичный;
-нитевидный пульс;
-при надавливании на кончики пальцев, они бледнеют, а цвет после снятия нагрузки восстанавливается более чем за 2 секунды положенные по норме. Такую же клинику имеет и геморрагический шок. Классификация его стадий в зависимости от объема циркулирующей в сосудах крови, дополнительно включает характеристики:
-на обратимом этапе тахикардию до 110 ударов за минуту;
-на частично обратимом — тахикардию до 140 ударов/мин;
-на необратимом — сердечные сокращения 160 и выше ударов/мин. В критическом положении пульс не прослушивается, а систолическое давление падает до 60 и менее мм рт. столбика.
При дегидратации в состоянии гиповолемического шока добавляются симптомы:
-сухость слизистых;
-снижение тонуса глазных яблок;
-у младенцев опущение большого родничка.
Это все внешние признаки, но чтобы точно определить степень проблемы, проводят лабораторные исследования. Больному срочно выполняют биохимический анализ крови, устанавливают уровень гематокрита, ацидоз, в сложных случаях исследуют плотность плазмы. Кроме того, врачи ведут контроль за уровнем калия, основных электролитов, креатинина, мочевины крови. Если позволяют условия, исследуются минутный и ударный объемы сердца, а также центральное венозное давление.

II. Кардиогенный шок
Кардиогенный шок – является реогемодинамическим и метаболическим отражением выраженного повреждения миокарда с недостаточностью его насосной функции в результате неадекватного коронарного кровотока, заболеваний миокарда или перикарда, клапанных поражений или от сочетания этих причин.
Этиология
Выраженное снижение сердечного выброса может развиться при различных нарушениях сердечного ритма, снижения сократительной способности миокарда (ишемия и инфаркт миокарда, миокардит, миокардиопатия), при повреждении структур сердца (митральная или аортальная регургитация, разрыв межжелудочковой перегородки, повреждение искусственных клапанов), механических препятствиях венозному оттоку или наполнению желудочков (напряженный пневмоторакс, пережатие полой вены, тампонада сердца, опухоль сердца, опухоль предсердия или тромб), препятствиях изгнанию крови из желудочка (эмболия легочной артерии).
Наиболее часто к подобному состоянию приводит острая непроходимость коронарных артерий или контузия миокарда.
Кардиогенный шок развивается у 12−20% больных инфарктом миокарда приблизительно через 12−18 часов, а иногда спустя 2−4 дня после того, как возникла острая непроходимость коронарных артерий.
Патогенез
Кардиогенный шок развивается по патогенетическим механизмам классического шока, проходя через стадии периферических, реологических и гемодинамических расстройств.
Уменьшение сердечного выброса приводит к недостаточной перфузии органов и тканей с нарушением их функций. Компенсаторные реакции в виде активации симпатоадреналовой и ангиотензин-альдостероновой активности повышают потребность организма, в том числе и самого миокарда, в кислороде, что еще в большей степени отягощает гипоксию.
В результате происходит повреждение эндотелия с выделением значительного количества медиаторов и цитокинов с нарастанием апоптоза и некроза клеток в органах.
Различают две формы кардиогенного шока:
– Истинный кардиогенный шок – развивается при существенном ограничении сократительной функции миокарда, что влечет значительное ограничение микроциркуляции; подразделяется на кардиогенный шок среднетяжелой, тяжелой степени и ареактивный кардиогенный шок, при котором развивается тотальная блокада микроциркуляторного русла.
– Аритмогенный кардиогенный шок, который подразделяется на тахисистолический и брадисистолический. Нарушения сердечного ритма преимущественно возникают в результате нарушения водно-электролитного баланса.
Диагностика инфаркта миокарда:
– соответствующая клиническая симптоматика,
– электрокардиографические изменения,
– выявление нарушения проходимости коронарных сосудов при ангиографии или ангиоскопии,
– нарастание полиморфно-клеточного лейкоцитоза, который относится к неспецифическим показателям некроза тканей и реакции воспаления в ответ на повреждение миокарда,
– повышение уровня креатинфосфокиназы, лактатдегидрогеназы, аспартатаминотрансферазы и аланинаминотрансферазы сыворотки крови,
– повышение уровня миоглобина и тропонинов в крови,
– изменение коэффициента де Ритса (нарастание соотношения аспартатаминотрансферазы, аланинаминотрансферазы).
Клиническая картина
Основными клиническими проявлениями кардиогенного шока являются беспокойство больного, выраженная бледность кожных покровов с холодным липким потом, выраженным болевым синдромом, характеризующимся «тяжелыми», «сжимающими», «разрывающими» болями за грудиной, болевые ощущения могут возникать в эпигастральной области или иррадиировать в верхние конечности, нижнюю челюсть, левую половину шеи. Развиваются тошнота и рвота, различные нарушения сердечного ритма на фоне бради- или тахикардии, артериальное давление критически снижается, возникают олигоанурия, гипоксемия, метаболический ацидоз.
Морфологические критерии шока
Морфологические изменения при шоке неспецифичны. В настоящее время большинство морфологов рассматривают шок как общую неспецифическую реакцию организма на тяжелую агрессию. В основе этой реакции лежит типовой фазово-развивающийся патологический процесс.
«Шок — понятие уровня целостноrо организма, поэтому попытка диагностировать eгo на субклеточном, молекулярном и даже opгaнном уровне обречены на неудачу» (Пермяков Н.К).
- диссеминированное внутрисосудистое свертывание ДВС-синдром,
- полнокровие всей внутриорганной кровеносной системы,
- шунтирование кровотока, гиповолемия вследствие «секвестрации» крови в микроциркуляторной системе,
- нарушения гемостаза, жидкое состояние крови, reмopраrический синдром и коагулопатия потребления .
- основной морфологической манифестацией является тромбоз, окклюзия микроциркуляторноrо русла внутренних opганов тромбами и агрегатами форменных элементов крови.
Виды микротромбов
- фибриновые (чисто фибриновые, «rиалиновые», глобулярные, тяжи фибрина),
- тромбоцитарные,
- эритроцитарные,
- лейкоцитарные
- смешанные.
Классификация анафилактического шока
Такое состояние наступает при попадании в организм ядов от укуса змей, пауков, ос и других живых существ, от принятия некоторых напитков и пищи, и от введения препаратов, являющихся для данного пациента аллергенами. Чаще всего такую реакцию дают новокаин, пенициллин, органопрепараты. Шок может наступить через несколько секунд после попадания в организм аллергена либо через более продолжительное время, причем чем раньше произошла реакция, тем хуже прогноз. Различают несколько форм протекания анафилактического шока:
-типичная (наблюдается покраснение в месте укуса (укола) или боли в животе, горле при пероральном попадании аллергена, понижение давления, сдавливание под ребрами, возможны понос или рвота);
-гемодинамическая (на первом месте сердечно-сосудистые нарушения);
-асфиксическая (дыхательная недостаточность, удушье);
-церебральная (нарушения в работе ЦНС, судороги, потеря сознания, остановка дыхания);
-абдоминальная (острый живот).
Патогенез шока
По Селье, шок — проявление неспецифической реакции организма (общего адаптационного синдрома, ОАС) на чрезмерное воздействие.
Фазы шока и стадии общего адаптационного синдрома
- Эректильная фаза шока, компенсированная стадия ОАС — обратимая стадия, компенсаторные возможности организма не исчерпаны, перфузия к жизненным органам, таким как мозг, сердце, поддерживается компенсационными физиологическими процессами;
- Торпидная фаза шока, декомпенсированная стадия ОАС — частично обратимая стадия, характеризуется общим снижением резистентности организма и даже гибелью организма: нарушение перфузии к жизненно важным органам;
- Терминальная стадия ОАС — необратимая, никакие терапевтические воздействия не могут препятствовать летальному исходу.
Нарушения гемодинамики при шоке
Сравнительная характеристика нарушений гемодинамики при различных видах шока.
| Вид шока | Минутный объём сердца | центральное венозное давление | артериальное давление | периферическое сопротивление |
|---|---|---|---|---|
| Гиповолемический |
|
|
|
|
| Кардиогенный |
|
|
|
|
| Инфекционно-токсический |
|
|
|
|
| Анафилактический |
|
|
|
|
Степени шока
• Шок I степени — явных нарушений гемодинамики может не быть, артериальное давление не снижено, пульс не учащен.
• Шок II степени — систолическое давление снижается до 90— 100 мм рт. ст., пульс учащен, усиливается бледность кожных покровов, периферические вены спавшиеся.
• Шок III степени: состояние тяжелое. Систолическое артериальное давление— 60—70 мм рт. ст., пульс учащен до 120 в мин, слабого наполнения. Резкая бледность кожных покровов, холодный пот.
• Шок IV степени: состояние крайне тяжелое. Сознание становится спутанным, затем угасает. На фоне бледности кожных покровов появляется цианоз, пятнистый рисунок. Систолическое артериальное давление — 60 мм рт. ст. Тахикардия 140—160 в минуту, пульс определяется только на крупных сосудах.
Общие принципы лечения шока
• Раннее лечение, т. к. шок длится 12—24 ч.
• Этиопатогенетическое лечение, т. ё. лечение в зависимости от причины, тяжести, течения шока.
• Комплексное лечение.
• Дифференцированное лечение.
Конкретные мероприятия
• Инфузионно-трансфузионная терапия, приведение в соответствие дефицита ОЦК.
• Анальгезия.
• Коррекция нарушений дыхания.
• Коррекция нарушений внутренней среды и поддерживающая терапия.
При травматическом шоке в первую очередь необходимо остановить кровотечение (если это возможно) наложением жгутов, тугих повязок, тампонады, наложением зажимов на кровоточащий сосуд и т. д.
При шоке I—II степени показана внутривенная инфузия 400— 800 мл полиглюкина, что особенно целесообразно для профилактики углубления шока при необходимости транспортировки на большие расстояния.
При шоке II—III степени после переливания 400 мл полиглюкина следует перелить 500 мл раствора Рингера или 5%-ного раствора глюкозы, а затем возобновить инфузию полиглюкина. В растворы добавляется от 60 до 120 мл преднизолона или 125—250 мл гидрокортизона. При тяжелой травме целесообразна инфузия в 2 вены.
Наряду с инфузиями следует проводить обезболивание в виде местной анестезии 0,25—0,5%-ным раствором новокаина в область переломов; если нет повреждения внутренних органов, травмы черепа, внутривенно вводят растворы промедола 2%-ного — 1,0—2,0, омнопона 2%-ного — 1—2 мл или морфина 1%-ного — 1 — 2 мл.
При шоке III—IV степени обезболивание следует производить только после переливания 400—800 мл полиглюкина или реополиглюкина. Вводятся также гормоны: преднизолон (90—180 мл), дек-саметазон (6—8 мл,) гидрокортизон (250 мл).
Не следует стремиться быстро поднимать артериальное давление как можно выше.
Противопоказано введение прессорных аминов (мезатона, норадреналина и т. д.). При всех видах шока производится ингаляция кислорода.
Транспортировка осуществляется после прекращения инфузии. Если же состояние больного крайне тяжелое и предстоит транспортировка на большое расстояние, особенно в сельской местности, спешить не следует. Желательно на месте хотя бы частично восполнить кровопотерю (ОЦК), провести надежную иммобилизацию, стабилизировать по возможности гемодинамику.
Прогноз
При осложнении инфаркта миокарда К. ш. прогноз для жизни больного зависит прежде всего от длительности и тяжести шокового состояния. В какой-то степени он может быть определен по ответной реакции АД на проведение комплекса леч. мероприятий. Последнее является основным критерием тяжести К. ш. для практических врачей, особенно в условиях скорой помощи. При аритмической форме К. ш. устранение аритмии обычно приводит к нормализации минутного объема сердца и АД.
При «истинном» К. ш. витальный прогноз плохой, и он значительно ухудшается при сочетании К. ш. с другими осложнениями инфаркта миокарда (нарушение проводимости и ритма сердца, тромбоэмболия, отек легких и др.). Несмотря на значительные достижения в терапии К. ш., летальность все еще остается очень высокой: в случаях, когда явления шока сохраняются несколько часов, она достигает 80—90%, а при сочетании К. ш. с отеком легких — почти 100%.
Библиография Виноградов А. В. и др. Инфаркт миокарда, М., 1971, библиогр.;
Инфаркт миокарда, под ред. Э. Кордэя и X. Дж. К. Свона, пер. с англ., М., 1977; Инфаркт миокарда, под ред. Ч. К. Фридберга, пер. с англ., М., 1975; Мойбенко А. А., Повжитков М. М. и Бутенко Г. М. Цитотоксические повреждения сердца и кардиогенный шок, Киев, 1977; Руда М. Я. и 3ыско А. П. Инфаркт миокарда, М., 1977; Сметнев А. С. Кардиогенный шок при инфаркте миокарда, М., 1971, библиогр.; Сметнев А. С. и Петрова Л. И. Неотложные состояния в клинике внутренних болезней, М., 1977, библиогр.; Fislifeerg A. M. Heart failure, Philadelphia, 1944, bibliogr.; Hauss W. H. u. Koch R. Koronarsklerose und Herzinfarkt, Stuttgart, 1976; Pantridge I. P. a. o. The acute coronary attack, L., 1975.
Лечение
Для принятия экстренных мер крайне важна правильная классификация шоков. Неотложная реанимационная помощь в каждом случае имеет свою специфику, но чем раньше она начинает оказываться, тем у больного больше шансов. При необратимой стадии летальный исход наблюдается в более чем 90% случаев
При травматическом шоке важно сразу блокировать кровопотерю (наложить жгут) и доставить пострадавшего в больницу. Там проводят внутривенное введение солевых и коллоидных растворов, переливание крови, плазмы, обезболивают, при необходимости подключают к аппарату искусственного дыхания
При анафилактическом шоке срочно вводят адреналин, при асфиксии интубируют пациента. В дальнейшем вводят глюкокортикоиды и антигистаминные.
При токсическом шоке проводят массивную инфузионную терапию с помощью сильных антибиотиков, иммуномодуляторов, глюкокортикоидов, плазмы.
При гиповолемическом шоке главными задачами является восстановление кровоснабжения всех органов, устранение гипоксии, нормализация давления и работы сердца. При шоке, вызванном обезвоживанием, дополнительно требуется возобновление утраченного объема жидкости и всех электролитов.