Кардиогенный шок; лечение шока
Содержание:
Факторы риска и причины развития
Самым непрогнозируемым периодом в отношении развития этого осложнения являются первые часы после перенесенного инфаркта. Все это время больной должен находиться в условиях реанимации под пристальным наблюдением медиков.
Среди факторов риска, которые приводят к развитию этого состояния, в кардиологии выделяют:
- Отравление кардиотоническими средствами, стимулирующими сократительную деятельность сердца.
- Инфаркт миокарда, перенесенный ранее.
- Нарушения функции проводимости сердца.
- Сахарный диабет.
- Большая площадь поражения, затрагивающая все оболочки миокарда (трансмуральный инфаркт).
- Нарушения нормального сердечного ритма, связанные с преждевременным сокращением желудочков.
Этиология возникновения кардиогенного шока помимо острого инфаркта миокарда связана со следующими патологиями:
- нарушение строения сосудистой стенки между желудочками (аневризма межжелудочковой перегородки или ее разрыв);
- патологическое утолщение стенки левого желудочка (гипертрофическая кардиомиопатия);
- воспаление среднего слоя миокарда – миокардита;
- нарушения функционирования клапанного аппарата и крупных сосудов (клапанная недостаточность, аортальный стеноз);
- клапанный пневмоторакс (скопление воздуха в области плевры);
- тампонада желудочков выпотом;
- кровотечение внутри сердца;
- перикардит (воспаление околосердечной сумки инфекционного генеза);
- закупоривание просвета ствола легочной артерии эмболом (сгустком).
Коллапс, или рефлекторный шок – это одна из разновидностей шокового состояния отличного от истинного кардиошока. Рефлекторная форма считается наиболее благоприятной для лечения, так как при своевременно оказанной помощи удается восстановить нормальное функционирование сердечной деятельности и гемодинамику.
В случае с кардиогенным шоком, большинство реанимационных мероприятий, согласно статистическим данным, заканчиваются летальным исходом. Шоковое состояние характеризуется снижением насосной функции в результате тяжелого повреждения миокарда. При коллапсе первичное значение имеет острая сосудистая недостаточность и снижение тонуса сосудов. Это реакция организма на болевой синдром, вызванный инфарктом. Раздражение интерорецепторов левого желудочка провоцирует увеличение отверстий сосудов за счет расширения их стенок, что приводит к резкому падению АД.
Кардиогенный шок также сопровождается снижением венозного и артериального давления (АД), уменьшением объема крови, циркулирующей в организме. Отличием является то, что при кардиошоке эти отклонения напрямую связаны не с болевым шоком, а с падением ударного и минутного выброса в результате снижения сократительной активности.
При дифференциальной диагностике следует отличать от коллапса кардиопульмональный травматологический шок. Он имеет две фазы – эректильную (возбуждения) и торпидную (торможения). В этом случае шоковое состояние развивается не от кардиологических патологий, а от тяжелых травм, сопровождающихся массивной кровопотерей в результате внешнего механического повреждения.
Клиническая картина кардиогенного шока характеризуется следующими проявлениями:
- кожные покровы бледнеют, носогубный треугольник приобретает характерный для нарушений кровообращения цвет – серый или синюшный;
- холодные конечности, усиленное потоотделение;
- сердцебиение частое (свыше 100 ударов в минуту) при этом пульс слабый, нитевидной формы;
- АД снижается до критических отметок – систолическое ниже 90 мм. рт. столба, диастолическое ниже 30 мм. рт. cтолба;
- падение пульсового давления до 20-25 мм. рт. столба и ниже;
- снижение температуры тела (ниже 35,5 градусов);
- при дыхании прослушиваются хрипы, характер дыхания – поверхностный;
- уменьшение выделяемой мочи до 20 мл в час (олигурия) или полное прекращение процесса мочевыделения (анурия);
- возможен кашель с пенистой мокротой;
- болевые ощущения сосредоточены в области грудной клетки, распространяющиеся в область верхнего плечевого пояса и рук;
- полная утрата сознания, коматозное состояние, заторможенность, иногда этому предшествует кратковременный период возбуждения.
Прогноз и профилактика
Прогноз неблагоприятный. Летальность составляет более 50%. Снизить этот показатель удается в случаях, когда первая помощь пациенту была оказана в течение получаса от начала болезни. Уровень смертности в таком случае не превышает 30-40%. Выживаемость достоверно выше среди пациентов, которым было проведено хирургическое вмешательство, направленное на восстановление проходимости поврежденных коронарных сосудов.
Профилактика заключается в недопущении развития ИМ, тромбоэмболий, тяжелых аритмий, миокардитов и травм сердца
С этой целью важно проходить профилактические курсы лечения, вести здоровый и активный образ жизни, избегать стрессов, соблюдать принципы здорового питания. При возникновении первых признаков сердечной катастрофы требуется вызов бригады скорой помощи
| Литература1. Кардиогенный шок: Учебное пособие / Голуб И.Е., Сорокина Л.В. – 2011.2. Стандарты лечения кардиогенного шока: спорные и нерешенные вопросы/ Литовский И.А., Гордиенко А.В.// Вестник Российской военно-медицинской академии. – 2016 – №3 (55).3. Шок: Учебно-методическое пособие/ Мороз В.В., Бобринская И.Г., Васильев В.Ю., Спиридонова Е.А., Тишков Е.А. Суряхин В.С. – 2011.4. Кардиогенный шок: современные аспекты лечения (обзор литературы)/ Миронков А.Б., Прямиков А.Д., Цветков Р.С., Абашин М.В.// Анестезиология и кардиореанимация. – 2014. – №1. | Код МКБ-10R57.0 |
Профилактика кардиогенного шока
Не существует гарантированных скрининговых тестов на кардиогенный шок. Поскольку основной причиной кардиогенного шока является сердечный приступ, любой пациент с признаками сердечного приступа должен немедленно обратиться за неотложной медицинской помощью. Кроме того, снижение риска сердечного приступа и сердечных заболеваний может снизить вероятность кардиогенного шока.
Можно предпринять шаги, чтобы сделать свой образ жизни более здоровым для сердца и снизить риск сердечных заболеваний. К ним относятся:
- отказ от курения, если вы курите, или отказ от пассивного курения
- ограничение потребления алкоголя
- достижение или поддержание умеренного веса
- поддержание здорового кровяного давления и уровня холестерина
- управление стрессом, такие как осознанность, медитация или глубокое дыхание
- регулярные физические упражнения
- сон по 7-9 часов каждую ночь
- ограничение определенных продуктов, таких как продукты с высоким содержанием натрия, насыщенных жиров и сахара
Нет никакой гарантии, что эти факторы предотвращают случаи кардиогенного шока. Другие состояния, такие как травмы или осложнения после операции, могут привести к этой проблеме. Однако контроль факторов питания и образа жизни, влияющих на сердце, может максимально снизить риск.
Методы диагностики
Диагностика кардиогенного шока требует незамедлительных действий. Врачи проверят наличие признаков и симптомов шока, а затем назначат дополнительные обследования, чтобы выяснить причину вашего состояния. К методам диагностики кардиогенного шока относятся:
Измерение артериального давления. У людей с шоком часто снижается артериальное давление. Если человека в состоянии шока доставляют в больницу бригада скорой помощи, артериальное давление измеряют до поступления в больницу.
Электрокардиограмма (ЭКГ). Это первое обследование для диагностики сердечного приступа. Часто его проводят одновременно с опросом о симптомах. Обследование заключается в записи электрической активности сердца с помощью электродов, прикрепленных к коже. Импульсы выглядят как «волны», отображаемые на мониторе или напечатанные на бумаге. Поскольку при повреждении сердечная мышца не может нормально проводить электрические импульсы, ЭКГ позволяет определить, произошел ли у вас сердечный приступ, или он в настоящий момент развивается.
Рентгенография органов грудной клетки. Рентгеновское изображение органов грудной клетки поможет врачу оценить размеры и форму вашего сердца и его сосудов.
Анализы крови. Анализы крови позволят определить наличие у вас повреждений почек и печени, обнаружить признаки инфекции сердца, а также выявить наличие у вас сердечного приступа. Другой тип анализа крови (анализ содержания газов в артериальной крови) также назначают для определения содержания кислорода в крови.
Эхокардиограмма. При этом обследовании звуковые волны используют для получения изображения сердца. Во время эхокардиографии звуковые волны направляют на сердце от палочкообразного устройства (датчика), расположенного на груди. Звуковые волны отражаются от сердца и возвращаются обратно через грудную клетку, они обрабатываются в электронном виде для получения видеоизображения сердца. Эхокардиография поможет выявить область повреждения вашего сердца и нарушение насосной функции сердца.
Катетеризация коронарных артерий (ангиография, коронарография). Это обследование выявит сужение и закупорку коронарных артерий. Жидкое контрастное вещество вводят в артерии сердца через длинную тонкую трубку (катетер), который проводят через артерию в ноге или руке до артерий сердца. Когда контрастное вещество заполняет артерии, они становятся видимыми на рентгеновских снимках, что позволяет выявить зоны их закупорки.
Кроме того, во время катетеризации ваш врач может удалить закупорку артерии путем коронарной ангиопластики и стентирования. Для ангиопластики используют крошечные баллоны, которые вводят через кровеносный сосуд в коронарную артерию для расширения заблокированной зоны. После ангиопластики устанавливают сетчатую трубку (стент) внутри артерии для сохранения достаточного ее просвета и предотвращения повторного сужения в будущем.
Также в разделе
|
Кларитромицин пролонгированного действия. Обзор по применению препарата в лечении инфекций дыхательных путей Дейкс М., Перри К. Введение Кларитромицин был одобрен для клинического применения в 1991 году в форме быстро всасывающегося препарата, который следует… |
|
|
Постмастэктомическая лимфедема верхних конечностей: возможности консервативного лечения М.О. Мясникова Кафедра хирургии СПбГМУ им. академика И.П.Павлова, Санкт-Петербург Постмастэктомический отек конечности (ПМОК) является составной частью так… |
|
| Невідкладна терапія порушень імунітету в гострому періоді опікової хвороби При тяжких опіках руйнується захисний шкірний бар’єр, виникає денатурація білків у шкірі та в підлеглих тканинах, знижуються синтез інтерферону та опсонізація… | |
|
Можно ли вылечить гипертонию? Доктор медицинских наук Казанцева Н.В. Директор ООО «ЛеДа-лечение давлением» Гипертония — бич современного человека, живущего в большом городе, много и… |
|
|
Непсихотические психические расстройства при эпилепсии Максутова Э.Л., Железнова Е.В. НИИ психиатрии МЗ РФ, Москва Эпилепсия относится к числу распространенных нервно– психических заболеваний: показатель ее… |
|
|
О макулодистрофиях у участников ликвидации последствий аварии на Чернобыльской АЭС Михеева Е.Г., Шалькова Н.А., Симонова А.С. On macular dystrophies in participants of liquidation of consequences of Chernobyl APP accident E.G. Miheeva, N.A. Shalkova, A.S. Simonova Ural State Medical Academy, Regional hospital № 2,… |
|
|
Обоснование применения психотропных препаратов у больных синдромом раздраженного кишечника Полуэктова Е.А., Ивашкин В.Т., Шептулин А.А., Юрманова Е.Н., Герман Е.Н. Введение У больных, страдающих синдромом раздраженного кишечника (СРК), существует… |
|
|
Травы и пиявки при заболеваниях щитовидной железы Е.И. Мингинович Кандидат медицинских наук, врач-фитотерапевт http://www.fito-center.boom.ru Каждый врач в своей практике сталкивался с заболеваниями, связанными с… |
|
| Дорсалгия, обусловленная дегенеративно-дистрофической патологией позвоночника Иванова М.Ф., Евтушенко С.К. Институт неотложной и восстановительной хирургии им. В.К. Гусака АМН Украины, г. Донецк Донецкий национальный медицинский университет… | |
|
Некоторые особенности клинического течения артериовенозной мальформации спинного мозга (клиническое наблюдение) А.Е. Андреев, А.А. Андреев, А.Н. Исаев, Черниговская областная больница; С.А. Андреев, Черниговское областное патологоанатомическое бюро Резюме У пациентки… |
Классификации ОСН при остром коронарном синдроме и инфаркте миокарда
Наиболее известны и изучены с точки зрения обоснованности применения (валидности) две системы оценки тяжести
ОСН, использующиеся в отделениях интенсивной терапии для коронарных больных – классификации Киллипа и
Форрестера.
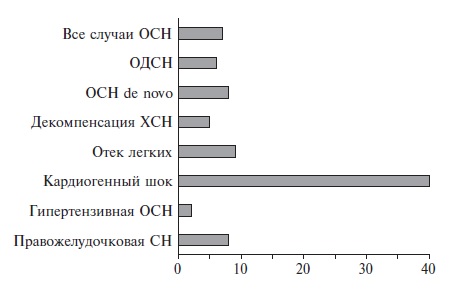 Рис. 1. Госпитальная смертность (%) при ОСН в зависимости от
Рис. 1. Госпитальная смертность (%) при ОСН в зависимости от
ее клинической формы (по данным регистра Euro Heart Failure Survey II )
Классификация ОСН, известная под именем Killip, была предложена и апробирована Томасом Киллипом и Джоном
Кимбалом для оценки тяжести и динамики поражения миокарда у больных инфарктом в 1967 году , когда еще
отсутствовали возможности эффективного лечения этого заболевания, т.е. восстановления проходимости пораженной
артерии. Основанная на учете клинических (и, возможно, рентгенологических) симптомов, она оказалось простой,
удобной и востребованной в клинической практике и традиционно используется во многих клиниках нашей страны.
Важным достоинством классификации является также доказанная валидность в условиях современного лечения. Наличие
ОСН и ее стадия (по Киллипу) являются сильным независимым предиктором смерти как в ближайшем, так и в отдаленном
периоде после инфаркта миокарда (как с подъемом, так и без подъема сегмента ST, при выполнении тромболизиса и
при катетерных вмешательствах) .
Классификация тяжести ОСН при ОКС (по Кил липу)
- Стадия I – отсутствие СН. Признаков сердечной декомпенсации нет.
-
Стадия II – имеется СН. Диагностические критерии: влажные хрипы над
нижними отделами легких, другие застойные изменения в легких, признаки легочной венозной гипертензии, ритм
галопа (за счет третьего тона). -
Стадия III – тяжелая СН. Явный отек легких с влажными хрипами над всей
поверхностью легких. -
Стадия IV – кардиогенный шок: артериальная гипотензия (систолическое
АД – 90 мм рт. ст. и ниже), периферическая вазоконстрикция (олигурия, цианоз, потливость).
Классификация Форрестера появилась на 10 лет позже и также была предназначена для стратификации ОСН у больных
инфарктом миокарда . Больные подразделяются на 4 группы (рис. 2) на основании, с одной стороны, клинических
признаков (гипоперфузия периферических тканей – нитевидный пульс, холодная липкая кожа, периферический цианоз,
артериальная гипотензия, тахикардия, спутанность сознания, олигурия, а также симптомы застоя в легких – хрипы,
изменения на рентгенограмме), а, с другой стороны, гемодинамических данных – снижение сердечного индекса (≤2,2
л/мин/м2) и повышение давления в легочных капиллярах (>18 мм рт. ст.).
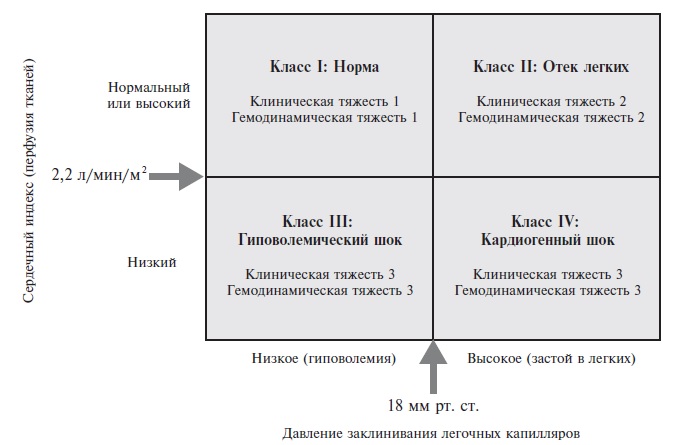 Рис. 2. Классификация тяжести острой сердечной
Рис. 2. Классификация тяжести острой сердечной
недостаточности при инфаркте миокарда (остром коронарном синдроме) Форрестера
Имеются немногочисленные исследования применимости данной классификации. Некоторые подтверждают ее валидность (а
именно, прогностическую значимость) в условиях современного (тромболитического) лечения инфаркта миокарда ,
а другие это отвергают, в частности, в связи отсутствием связи между показателями катетеризации правых камер
сердца (давление заклинивания) и прогнозом
Обращает на себя внимание усложненность данной классификации,
ее зависимость от инвазивных измерений, малочисленность публикаций об исследованиях, в которых она так или иначе
применялась, в том числе и крупных клинических испытаний. И если в оригинальной публикации предлагалось выбирать
лечение в зависимости от гемодинамического статуса, то сейчас, спустя почти 4 десятилетия, невозможно судить о
том, насколько эффективна такая стратегия
Наконец, следует отметить, что градации ОСН, установленные на
основании рассмотренных альтернативных классификаций, вполне совпадают лишь в 42% случаев, т.е. они скорее не
совпадают
Существует также классификация клинической тяжести сердечной недостаточности, основанная на оценке состояния
периферического кровообращения (перфузии периферических тканей) и данных аускультации легких (застойные явления)
– она относится скорее к ОДСН (рис. 3). Эта классификация предполагает выделение класса I («теплые и сухие»),
класса II («теплые и влажные»), класса III («холодные и сухие») и класса IV («холодные и влажные»).
Правомерность этой классификации была изначально валидировна (с точки зрения связи с прогнозом) при
кардиомиопатиях, и, хотя сведения о ее научной апробации крайне ограничены, по экспертному заключению может
применяться у больных ХСН (ОДСН) – госпитализированных или амбулаторных и .
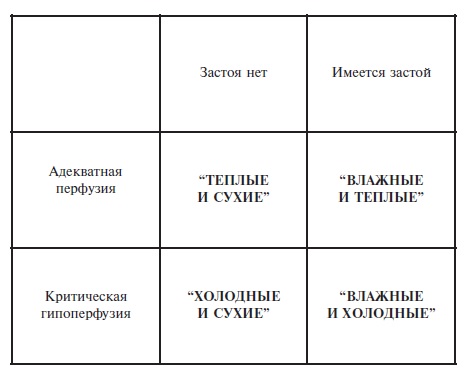 Рис. 3. Классификация клинической тяжести острой
Рис. 3. Классификация клинической тяжести острой
декомпенсации хронической сердечной недостаточности
Причины
Шок кардиогенный развивается на фоне тяжелых сердечных заболеваний:
-
- Обширного инфаркта, который затрагивает 40% массы миокарда и более.
- Острого воспаления миокарда (миокардита).
- Разрыва межжелудочковой перегородки.
- Фибрилляции желудочков.
- Травмы сердца.
В группе риска находятся пациенты с инфарктом миокарда в сочетании с одним из следующих факторов: пожилой возраст, сахарный диабет, перенесенный ранее инфаркт миокарда, желудочковые аритмии в анамнезе.
Также рискуют умереть от кардиогенного шока пациенты с аневризмой межжелудочковой перегородки, так как она может разорваться. Нарушиться целостность межжелудочковой перегородки может и при инфаркте (примерно у 2 пациентов с инфарктом из 100).
Операции
При неэффективности медикаментозного лечения и перечисленных хирургических вмешательств, врач порекомендует вам операцию:
Аорто-коронарное шунтирование. Шунтирование заключается в пришивании вен или артерий в обход зоны закупорки или сужения коронарной артерии. Это восстанавливает приток крови к сердцу. Врач предложит эту операцию после восстановления сердца от сердечного приступа.
Операции по восстановлению повреждения сердца. Иногда причина развития кардиогенного шока — разрыв одной из камер сердца или повреждение клапана сердца. Для исправления этих проблем врач предложит оперативное лечение.
Симптомы

На первых этапах основные признаки кардиогенного шока во многом зависят от причины развития этого состояния:
- при инфаркте миокарда основными симптомами становятся боль и чувство страха;
- при нарушениях сердечного ритма – перебои в работе сердца, боль в области сердца;
- при тромбоэмболии легочной артерии – резко выраженная одышка.
В результате снижения артериального давления у больного появляются сосудистые и вегетативные реакции:
- холодный пот;
- бледность, переходящая в цианоз губ и кончиков пальцев;
- резкая слабость;
- беспокойство или заторможенность;
- страх смерти;
- набухание вен на шее;
- цианоз и мраморность кожи головы, груди и шеи (при тромбоэмболии легочной артерии).
После полного прекращения сердечной деятельности и остановки дыхания больной теряет сознание, и, при отсутствии адекватной помощи, может наступать смерть.
Определить степень тяжести кардиогенного шока можно по показателям артериального давления, длительности шока, выраженности метаболических нарушений, реакции организма на медикаментозную терапию и выраженности олигурии.
- I степень – продолжительность шокового состояния около 1-3 часов, артериальное давление снижается до 90/50 мм. рт. ст., незначительная выраженность или отсутствие симптомов сердечной недостаточности, больной быстро реагирует на медикаментозную терапию и купирование шоковой реакции достигается в течение часа;
- II степень – продолжительность шокового состояния около 5-10 часов, артериальное давление снижается до 80/50 мм. рт. ст., определяются периферические шоковые реакции и симптомы сердечной недостаточности, больной медленно реагирует на медикаментозную терапию;
- III степень – шоковая реакция длительная, артериальное давление снижается до 20 мм. рт. ст. или не определяется, признаки сердечной недостаточности и периферические шоковые реакции ярко выражены, у 70% пациентов наблюдается отек легкого.
Прогноз
В состоянии кардиогенного шока шансы выжить напрямую зависят от степени его тяжести и времени начала реанимационных мероприятий. К сожалению, прогноз выживаемости неблагоприятен: больше половины пациентов (70%) умирают в первые часы, 20% могут прожить пару дней и только 10% пациентов остается в живых.
Но даже из этого числа лишь единицы вернутся к привычному образу жизни, так как необратимые поражения, полученные в состоянии кардиошока очень серьезны. Смертность после перенесенного шока возникает от прогрессирующей сердечной недостаточности, тромбоза, повторного инфаркта или ишемического инсульта и т.п.
Основная рекомендация врачей для людей с патологиями, которые опасны высоким риском развития инфаркта (например, артериальная гипертензия, атеросклероз сосудов, тромбоз вен и др.) – коррекция образа жизни, комплексное лечение основного заболевания и профилактика осложнений при помощи медикаментозных средств.
Факторы риска и причины развития
Самым непрогнозируемым периодом в отношении развития этого осложнения являются первые часы после перенесенного инфаркта. Все это время больной должен находиться в условиях реанимации под пристальным наблюдением медиков.
Среди факторов риска, которые приводят к развитию этого состояния, в кардиологии выделяют:
- Отравление кардиотоническими средствами, стимулирующими сократительную деятельность сердца.
- Инфаркт миокарда, перенесенный ранее.
- Нарушения функции проводимости сердца.
- Сахарный диабет.
- Большая площадь поражения, затрагивающая все оболочки миокарда (трансмуральный инфаркт).
- Нарушения нормального сердечного ритма, связанные с преждевременным сокращением желудочков.
Этиология возникновения кардиогенного шока помимо острого инфаркта миокарда связана со следующими патологиями:
- нарушение строения сосудистой стенки между желудочками (аневризма межжелудочковой перегородки или ее разрыв);
- патологическое утолщение стенки левого желудочка (гипертрофическая кардиомиопатия);
- воспаление среднего слоя миокарда – миокардита;
- нарушения функционирования клапанного аппарата и крупных сосудов (клапанная недостаточность, аортальный стеноз);
- клапанный пневмоторакс (скопление воздуха в области плевры);
- тампонада желудочков выпотом;
- кровотечение внутри сердца;
- перикардит (воспаление околосердечной сумки инфекционного генеза);
- закупоривание просвета ствола легочной артерии эмболом (сгустком).
Коллапс, или рефлекторный шок – это одна из разновидностей шокового состояния отличного от истинного кардиошока. Рефлекторная форма считается наиболее благоприятной для лечения, так как при своевременно оказанной помощи удается восстановить нормальное функционирование сердечной деятельности и гемодинамику.
В случае с кардиогенным шоком, большинство реанимационных мероприятий, согласно статистическим данным, заканчиваются летальным исходом. Шоковое состояние характеризуется снижением насосной функции в результате тяжелого повреждения миокарда. При коллапсе первичное значение имеет острая сосудистая недостаточность и снижение тонуса сосудов. Это реакция организма на болевой синдром, вызванный инфарктом. Раздражение интерорецепторов левого желудочка провоцирует увеличение отверстий сосудов за счет расширения их стенок, что приводит к резкому падению АД.
Кардиогенный шок также сопровождается снижением венозного и артериального давления (АД), уменьшением объема крови, циркулирующей в организме. Отличием является то, что при кардиошоке эти отклонения напрямую связаны не с болевым шоком, а с падением ударного и минутного выброса в результате снижения сократительной активности.
При дифференциальной диагностике следует отличать от коллапса кардиопульмональный травматологический шок. Он имеет две фазы – эректильную (возбуждения) и торпидную (торможения). В этом случае шоковое состояние развивается не от кардиологических патологий, а от тяжелых травм, сопровождающихся массивной кровопотерей в результате внешнего механического повреждения.
Общие сведения
Острая левожелудочковая недостаточность (кардиогенный шок) — остро развившаяся сердечная недостаточность, возникшая в результате нарушений систолической и/или дисастолической функции левого желудочка. Для ОЛЖН характерна яркая клиническая симптоматика венозного застоя в малом круге кровообращения. Клинические синдромы, которыми проявляется острая левожелудочковая недостаточность:
- кардиогенный шок;
- острое лёгочное сердце;
- отёк лёгких.
Самым частым и тяжёлым вариантом течения является отёк лёгких, который проявляется выраженной нарастающей одышкой в покое.
Кардиогенный шок и левожелудочковая недостаточность — это остро возникшее патологическое состояние, при котором сердечно-сосудистая система становится неспособной обеспечивать адекватный для организма кровоток. Временно необходимый уровень перфузии может быть достигнут за счёт истощаемых резервов, далее развивается декомпенсация. Такое состояние принято относить к наиболее тяжёлой форме нарушений деятельности сердца — 4 классу сердечной недостаточности. Летальность может достигать 60-100%.
Кардиогенный шок регистрируется чаще всего в странах со слабо развитой профилактической медициной, высокими показателями сердечно-сосудистой патологии, отсутствием высокотехнологической помощи.
Кардиогенный шок: неотложная помощь, алгоритм действий
Стоит помнить, что от того, как быстро и качественно оказана помощь, зависит жизнь больного. При признаках подобного осложнения врачи начинают принимать меры немедленно. Если вовремя сделать всё необходимое, можно победить кардиогенный шок. Неотложная помощь – алгоритм действий выглядит следующим образом:
- Уложить больного в горизонтальное положение с приподнятым ножным концом. Помимо этого, надо обеспечить доступ воздуха (расстегнуть одежду, открыть окно).
- Подача кислорода. Она может осуществляться через специальную маску или носовой катетер.
- Обезболивание. При инфаркте миокарда и рефлекторном шоке для этого используют наркотические препараты. Чаще всего применяют медикамент «Морфин». Его разводят в физиологическом растворе и вводят в/в медленно.
- Восстановление ОЦК и притока крови. Для этого введение раствор «Реополиглюкин».
- При отсутствии эффекта необходимо повышать АД с помощью препарата «Атропин» 0,1%. Вводят в количестве 0,5-1 мл.
Помимо этого, необходимо устранить причину шока. При инфаркте миокарда проводят тромболитическую и антиагрегантную терапию (препараты «Альтеплаза», «Клопидогрель», «Аспирин»). Также для разжижения крови используют раствор «Гепарина». При желудочковых нарушениях ритма вводят медикамент «Лидокаин». В некоторых случаях необходима дефибрилляция.
Заключение
Кардиогенный шок развивается, когда сердце не может обеспечить кислородом мозг и другие органы кровью. Чаще всего это происходит вследствие сердечного приступа или сердечной недостаточности, но также может быть вызвано осложнением других состояний или процедур. Своевременное лечение кардиогенного шока имеет решающее значение для того, чтобы дать человеку шансы выжить и избежать повреждения органов или органной недостаточности. Даже при правильном лечении риск летального исхода высок. Если человек замечает внезапные симптомы кардиогенного шока или сердечного приступа, он должен немедленно обратиться в Службу неотложной медицинской помощи.
Статья по теме: Осложнения при травме сердца.