Какой врач лечит артроз
Содержание:
Трансплантация стволовых клеток в сустав
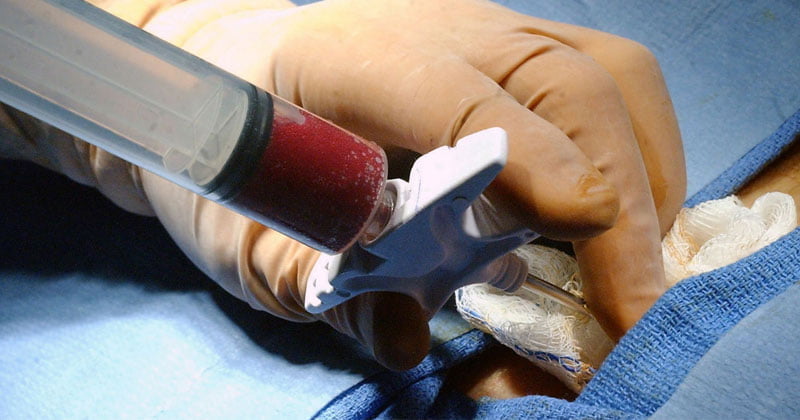
В лечении суставов стволовыми клетками в Москве могут использоваться технологии, позволяющие замещать небольшие дефекты гиалинового хряща. Они нередко формируются в результате травмы. При этом самостоятельное восстановление хрящевой ткани практически невозможно. Без использования медицинских процедур хрящ регенерирует очень плохо, потому что практически не кровоснабжается. Метаболические процессы в нем протекают очень медленно. Поэтому хрящ быстрее разрушается под действием трения, чем восстанавливается.
Дефекты хрящевой поверхности вызывают хроническую боль. К тому же, патологические изменения продолжают прогрессировать. В качестве паллиативной меры может быть использован метод трансплантации стволовых клеток из жировой ткани. Они фиксируются на фибриновом клее. В результате заполнения дефекта стволовые клетки преобразуются в хрящевую ткань и замещают дефект.
В процессе лечения проводится две хирургические операции. Вначале врач берет 100-300 мл подкожного жира из области живота. Процедура обычно выполняется под местной анестезией. Затем из жировой ткани получают около 10 миллионов стволовых клеток. Они фиксируются фибриновым клеем. В ходе артроскопической операции врач вводит фиксированные стволовые клетки в область хрящевого дефекта. Клинические исследования этого метода лечения показывают сохранение терапевтического эффекта даже через 4-5 лет наблюдения.
Инъекции жира в коленный сустав в Москве используются всё чаще. Это эффективный метод восстановления разрушенного патологическим процессом хряща. Цена введения жира в коленный сустав сопоставима с другими оперативными методиками лечения остеоартроза или других заболеваний суставов. При этом эффективность этого способа терапевтического воздействия достаточно высокая: через несколько месяцев наблюдается не только снижение боли, но и увеличение толщины гиалинового хряща. Таким образом, процедура лечения стволовыми клетками влияет не только на симптоматику заболевания, но и на его исход. Она позволяет отсрочить потребность в эндопротезировании или вовсе избежать операции по замене сустава.
Услуги найшей клиники по данному направлению:
Клеточные технологии
Новой методикой лечения дегенеративных изменений суставов сегодня называют регенеративную терапию, базирующуюся на использовании собственных клеток человека. Они способны заменить собой поврежденные ткани, «трансформируясь» в любые необходимые клетки организма, так же эти клетки вызывают локальное воспаление, что усиливает восстановительные способности организма.
PRP терапия суставов
Артроз 1 степени коленного сустава: лечение
Локальная инъекционная терапия
Как получают жировую ткань?
Чтобы выделить стволовые клетки из жировой ткани, её вначале нужно получить из организма пациента. Делают это с помощью одной из двух процедур:
- резекция липодермальных лоскутов (фактически – отрезание участка кожи с подкожно-жировой клетчаткой скальпелем);
- липосакция – отсасывание жира без иссечения кожных покровов.
В подавляющем большинстве клиник применяется липосакция. Этот метод более щадящий для пациента.
Существует огромное количество способов липосакции. Все их можно разделить на два типа:
1. С предварительным эмульгированием жира.
2. Без эмульгирования.
Для получения стромально-сосудистой фракции часто делают забор жировых клеток без предварительной обработки ультразвуком или лазером, чтобы не повредить стволовые клетки. Обычно делают «мокрую» липосакцию. Под кожу вводят физраствор. Затем жир отсасывают шприцем, под действием отрицательного давления.
Процедура безболезненна для пациента, потому что проводится под местной анестезией. Анестетик добавляют в физраствор. Чтобы он действовал дольше, а кровопотеря была меньшей, дополнительно в состав лекарственной смеси включают адреналин.
Как можно определить, что произошел вывих нижней челюсти?
Как мы уже говорили выше, опираясь на симптомы, пациент сразу понимает, что с его нижней челюстью что-то не так. Поставить точный диагноз сможет врач на основании следующих диагностических действий:
- общего осмотра;
- рентгенографии челюсти;
- компьютерной томографии или МРТ сустава.
Также специалист должен убедиться, что за вывихом или подвывихом не скрывается перелом челюсти, что гораздо более серьезно, и требует хирургического вмешательства.
Это важно! Если у человека произошел вывих нижней челюсти в результате травмы или несчастного случая, ему следует оказать первую помощь, – наложить тугую повязку на челюсть и доставить в медицинское учреждение
Лечение болей в спине
Используется несколько методов лечения болей в спине. Невролог выбирает нужный способ, учитывая клинические особенности, уровень подвижности и образ жизни больного. Если болит спина, невролог назначает:
- физиотерапию;
- медикаментозную терапию;
- ЛФК;
- мануальную терапию;
- тракцию позвоночника (сухое или водное вытяжение);
- массаж;
- постизометрическую релаксацию мышц.
Только при отсутствии эффекта и ухудшении состояния специалист прибегает к хирургическим методам.
Рассмотрим вышеописанные методы более подробно.
Наиболее часто задаваемый вопрос – как лечить боль в спине в домашних условиях? Во время приступа до обращения к неврологу нужно максимально расслабить мышцы и быстро снять дома напряжение со спины. Для этого лучше лечь на живот на твердую поверхность, например, на пол. Через пару минут нужно перевернуться на бок и поджать колени к животу. Подобное упражнение снимет напряжение с позвоночника.
Следующий этап – соблюдение постельного режима, использование местных мазей с противовоспалительным эффектом. При острой боли рекомендуется сделать компресс и чередовать холод и тепло.
Обезболивающие лекарства при боли в спине
Если местные средства не облегчают состояние, стоит воспользоваться медикаментами.
При острой боли бригада скорой помощи ставит лечебную блокаду. Подразумевается укол в нервные точки обезболивающих средств. Они быстро расслабляют мускулатуру и снимают спазм.
Хроническую боль в спине снимает курс уколов витаминов В, прием миорелаксантов и нестероидных противовоспалительных препаратов и анальгетиков.
Физиотерапия при боли в спине
Усилить действие медикаментов помогают физиопроцедуры. Наиболее часто в неврологической практике используется:
- лазерная терапия;
- фонофорез;
- электрофорез с анальгетиками;
- УВЧ-терапия;
- магнитотерапия.
Также больные проходят курс акупунктуры, электронейростимуляции.
ЛФК
Врач ЛФК подберет упражнения при боли в спине. Гимнастика и легкая физическая нагрузка снимает напряжение, нормализует кровоток, укрепляет мышечный корсет. К занятиям приступают только во время ремиссии, когда боль отсутствует.
Распространенные упражнения:
- Лежа на спине и прижав лопатки к твердой поверхности, прижать колени к животу. Не отрывая спины, потянуть колени сначала влево, потом вправо.
- Ежедневно висеть на турнике или перекладине по несколько минут. Вытяжение увеличивает расстояние между позвонками, уменьшает сдавливание нервов.
- Встать на пол на коленях и руках. Держа руки прямыми, отвести таз назад и вниз. Упражнение считается успешно выполненным при касании пяток тазом.
- Поставить ноги на ширину плеч, а руки – на талию. Крутить тазом влево и вправо по кругу.
- Опереться на ровную стену, упираясь пятками, тазом, лопатками, плечами и головой. Стоять ежедневно в этой позе, каждый раз увеличивая время.
- Лежа на животе выгнуться таким образом, чтобы оторвать ноги, голову и грудь от пола.
- Лежа на животе вытянуть руки вперед, а ноги сомкнуть. Левую ногу поднять выше, стараясь держать ее прямо. Повторить упражнение на правую ногу. Каждое движение должно быть плавным, медленным. Боли и дискомфорта быть не должно.
Синдром карпального канала
 Синдром карпального канала является одной из разновидностей туннельных синдромов. При его возникновении происходит сдавление срединного нерва в анатомически узком пространстве (анатомическом туннеле)– под так называемой retinaculum (поперечной связкой). Эта связка располагается в ладонном основании и покрывает собой сухожилия и сосудисто-нервный пучок. Страдают данной патологией чаще женщины, чем мужчины.
Синдром карпального канала является одной из разновидностей туннельных синдромов. При его возникновении происходит сдавление срединного нерва в анатомически узком пространстве (анатомическом туннеле)– под так называемой retinaculum (поперечной связкой). Эта связка располагается в ладонном основании и покрывает собой сухожилия и сосудисто-нервный пучок. Страдают данной патологией чаще женщины, чем мужчины.
Диагностика
Выделение симптомокомплекса:
- онемение, снижение чувствительности 1, 2, 3 и части 4 пальцев кисти;
- снижение силы в кисти.
На современном этапе диагностики после осмотра пациента врачом и постановки предварительного диагноза может быть назначена электронейромиография (ЭНМГ).
Электронейромиография – это исследование, которое регистрирует скорость проведения импульса по нервным волокнам и амплитуды ответа мышечной ткани на стимуляцию нерва электричеством. Игольчатая миография (проводится в составе общей ЭНМГ) позволяет определить признаки гибели нервов (хронической или острой денервации). В заключении ЭНМГ показывается, как глубоко затронут срединный нерв патологическим процессом. Погибли аксоны (составляющая структура срединного нерва) или повреждена только миелиновая оболочка отростков (демиелинизация), которая отвечает за охрану волокон от повреждений и за скорость передачи нервного импульса. Определение вида и глубины повреждения срединного нерва позволяет врачу определиться с правильным методом лечения.
Факторы риска

-
1) Продолжительная работа за персональным компьютером, сопровождающаяся нефизиологичными частыми движениями с мелкой амплитудой при работе с мышью и клавиатурой является непосредственно повреждающим фактором.
-
2) Профессиональная деятельность, связанная с мелкой моторикой рук и запястного сустава.
-
3) Гормональные нарушения или перестройки (климакс, резкое похудение, смена климата).
-
4) Состояния и заболевания, связанные с нарушением микроциркуляции конечностей, влекущих за собой повреждение периферических нервов (сахарный диабет, дефицит в организме витамина B12).
-
5) Дисфункция эндокринных органов (гипо- и гипертиреоз, гиперфункция гипофиза).
Как понять, что произошел вывих нижней челюсти?
Симптоматика вывиха нижней челюсти довольно яркая:
- становится невозможным открыть рот;
- ощущается боль в проекции челюсти, а также в области височной кости;
- после вывиха нижней челюсти могут быть нарушения речи;
- в области височно-нижнечелюстного сустава могут наблюдаться покраснения;
- нижняя челюсть выдвинута выраженно вперед или смещена в сторону;
- на фоне суставного вывиха происходит неконтролируемое слюноотделение.
Как правило, человек сразу же понимает, что с нижней челюстью что-то не так. Визуально также видно смещение нижней челюсти. При обнаружении у себя подобных симптомов вывиха следует в срочном порядке обратиться за помощью к доктору.
Профилактика
Как и любое заболевание, артроз проще предупредить, чем вылечить
Учитывая то, что нет абсолютного лекарства от него, следует особенно уделить внимание профилактическим моментам:
- дозировать физическую нагрузку. Как недостаточная, так и избыточная физическая нагрузка крайне вредна для суставов.
- соблюдать правильное питание;
- пить не менее 2 литров воды в день;
- вести здоровый образ жизни, уменьшить стрессы, соблюдать режим труда и отдыха, достаточный сон;
- избегать переохлаждений;
- предпочесть удобный каблук или его отсутствие;
- контролировать вес.
Особенно важно соблюдать эти простые правила тем, кто имеет наследственную предрасположенность к дегенеративным заболевания, имел 2 и более случаев перелома пальцев рук
Восстановление после болезни
Для окончательного выздоровления проводят комплекс процедур. Это и лечение грязями, физиотерапевтические процедуры, массаж, иглоукалывание.
Одним из главных методов дополнительного лечения считается лечебная физкультура, а именно суставная гимнастика, которая увеличивает подвижность суставов и восстанавливает кровообращение в нужных местах.
С помощью такой гимнастики знаменитый на весь мир цирковой артист и народный целитель Валентин Иванович Дикуль каждый год дарит свободу передвижения многим отчаявшимся пациентам. Его лечение основано на активной реабилитации и кинезиологии.
ОБРАЩЕНИЕ ГЛАВНОГО ВРАЧА:
Зачастую при обследовании пациента врачи обращают внимание лишь на кости, связки, суставы. При этом ничего не говорится о мышцах, функция сокращения которых играет немалую роль в жизни человека
Ослабление мышц приводит к истончению, деформации костей.
К сожалению, распространённые способы терапии лишь усугубляют ситуацию, приводя к ещё более сильным болям, мышечной атрофии и ухудшению качества жизни пациентов.
Эффективное лечение невозможно представить без восстановления мышц. Уникальная методика кинезитерапии заключается в лечебном действии, которое подразумевает, в первую очередь, мышечную активность при методичном выполнении комплекса упражнений на специальных тренажёрах.
Все упражнения выполняются пациентами сидя или лёжа, поэтому излишней нагрузки на суставы и кровеносную систему нет, а наши инструкторы-методисты корректируют технику движений и наблюдают за правильностью выполнения действий.
Помните о том, что заболевания позвоночника и суставов — это ещё не приговор, при желании пациента и верном подходе к лечению всё можно исправить!
Диагностика
Для диагностики большое значение имеет история заболевания и врачу необходима следующая информация:
- Подробное описание симптомов у ребенка
- Связь симптомов с физическими нагрузками
- Информация о наличии медицинских проблем в прошлом (особенно перенесенные травмы)
- Информация о медицинских проблемах в семье
- Все лекарственные препараты и пищевые добавки, которые принимает ребенок.
Для диагностики болезни Осгуда-Шлаттера болезни, врач проведет осмотр коленного сустава ребенка, что позволит определить наличие отека, болезненности, покраснения. Кроме того, будет оценен объем движений в колене и бедре. Из инструментальных методов диагностики чаще всего применяется рентгенография коленного сустава и голени, позволяющее визуализировать область прикрепления сухожилия надколенника к большеберцовой кости.
Симптомы
Ревматоидный артрит (РА) является хроническим заболеванием. Симптомы ревматоидного артрита могут появляться и исчезать и у каждого пациента проявляются по своему. У некоторых пациентов отмечаются длительные промежутки ремиссии. В период ремиссии ревматоидный артрит не активный и симптоматика может быть минимальной или отсутствовать. У других же пациентов симптоматика может быть постоянной в течение месяцев.
Хотя при ревматоидном артрите могут быть вовлечены различные органы, но в первую очередь поражаются суставы. При дебюте или обострении заболевания возникает воспаление суставов. Воспаление — естественная реакция организма на инфекцию или другие факторы, но при ревматоидном артрите воспаление возникает спонтанно и без явных причин. В отличие от остеоартрита, симптоматика при ревматоидном артрите более тяжелая, (выраженный болевой синдром, утомляемость, скованность, повышение температуры, нарушение аппетита).
При ревматоидном артрите могут быть боли и скованность в руках, коленях, лодыжках, ногах шее. Боли, как правило, встречаются с обеих сторон, но иногда бывают и с одной стороны. Таким образом, происходит симметричное вовлечение суставов в воспалительный процесс. Воспалительный процесс в суставах нарушает обычную двигательную активность (вождение автомобиля, ходьбу и движения, необходимые для повседневной активности).
Скованность в движениях по утрам может быстро исчезать или же беспокоить в течение нескольких часов. Чувство усталости иногда носит изнурительный характер. Воспалительный процесс может вызвать снижение аппетита и похудание. Кроме того, возможно повышение температуры высыпания на коже или вовлечение в воспалительный процесс легких или сердца. Эти симптомы появляются, когда происходит расширение зоны аутоиммунного процесс, а за пределами суставов.
Наиболее частые симптомы воспаления суставов:
- Скованность (тугоподвижность). Сустав двигается тяжело и ограничен диапазон движений. В отличие от других видов артрита, где тоже бывает скованность в суставах, длительность тугоподвижности при ревматоидном артрите более продолжительная ( более часа) до нормализации объема движений.
- Отечность. Жидкость накапливается в суставе, и он становится опухшим; это также способствует тугоподвижности.
- Боль. Воспаление в суставе делает его более чувствительным и болезненным. Длительное воспаление тоже способствует боли.
- Гиперемия и повышение местной температуры. Суставы могут быть несколько более теплыми на ощупь и более красными, чем окружающая кожа.
- Суставы поражаются различные (почти всегда поражаются руки) и процесс носит симметричный характер
- Симптомы вторичного поражения органов при РА.
- Ревматоидный артрит может вовлечь различные органы, что проявляется определенными симптомами:
- Усталость (повышенная утомляемость)
- Общая слабость
- Потеря аппетита, что иногда приводит к потере веса
- Боли в мышцах
Эти симптомы похожи на симптомы острой вирусной инфекции, но более интенсивные и более длительные.
Ревматоидные узелки — небольшие образования под кожей, которые чаще всего появляются на локтях. Иногда они бывают болезненными.
Повреждение легких или плевры обычно протекает бессимптомно. При развитии одышки применяются лекарства, снижающие воспалительный процесс
Ревматоидный артрит может оказать воздействие на структуры гортани и вызвать дисфонию.
Ревматоидный артрит может вызвать воспаление слизистых оболочек вокруг сердца, как правило, бессимптомное. При развитии симптомов это может проявляться одышкой, болью в области груди. Кроме того, происходит повреждение и сужение коронарных артерий.
Повреждение глаз происходит менее чес у 5% пациентов с ревматоидным артритом. Проявляется это покраснением глаз, сухостью, болезненностью в глазах.
Виды подагры
По происхождению она бывает первичной и вторичной. Первая является самостоятельным заболеванием, которое связано с генетикой пациента. Врач всегда интересуется, были ли признаки подагры у бабушек, дедушек и родителей. Если ответ положительный, пациенту необходимо пройти медицинское обследование. Семейная предрасположенность существует и к другой болезни – остеоартрозу. Возрастные люди старше 60 лет очень часто сталкиваются с деформацией суставов.
Причины вторичной подагры:
- Ускоренный катаболизм АТФ.
- Высокое содержание пуринов в продуктах.
- Снижение экскреции мочевой кислоты.
- Усиленный катаболизм нуклеотидов.
По механизму накопления мочевой кислоты она бывает:
- Смешанной.
- Почечной.
- Метаболической.
По течению: легкой, среднетяжелой и тяжелой.
По периоду: острой, межприступной и хронической.
Острый подагрический артрит проявляется сильными болями, которые могут длиться до полутора суток. Появляются ночью или ранним утром. Болевые ощущения настолько сильны, что пациент не может пошевелить конечностью или сделать какое-либо движение. Даже прикосновение простыни приносит невыносимые муки. Лечение подагры при обострении заключается в приеме нестероидных противовоспалительных средств. Практически в 100% случаев пациенты обращаются за помощью лечащего врача. Они жалуются на острую боль в пораженной части тела, которая напоминает жжение, сверление, распирание.
Если человек впервые столкнулся с яркими симптомами заболевания, он должен знать, какой врач лечит подагру. Подобными патологическими состояниями занимается ревматолог.
Межприступный период болезни не проявляется симптомами. Пациент чувствует себя хорошо и не обращается за медицинской помощью. Даже если признаки заболевания устранить, кристаллы уратов сохраняются в суставах. Из-за этого могут появляться повторные приступы. При дальнейшем повышении мочевой кислоты в крови количество пораженных суставов увеличивается. В результате развивается подагрический полиартрит. Кроме этого, мельчайшие иглы (кристаллы) откладываются в других органах, образуя камни в почках. Больные ощущают боль в пояснице, животе или боку, резкие болевые ощущения при опорожнении мочевого пузыря. Если медикаментозное лечение не помогает при идиопатической подагре, хирург проводит операцию по удалению камней из почек. Если уровень мочевой кислоты будет увеличиваться в дальнейшем, есть риск развития сердечно-сосудистых заболеваний.
Хроническая подагра – один из видов воспалительного артрита, который развивается при несвоевременном лечении высокого уровня мочевой кислоты. В результате этого на суставах образуются тофусы (мягкие образования, «шишки», бугорки), внутри которых находятся кристаллы уратов. Зачастую они размещаются на поверхности кожи пальцев ног, локтей, ушных раковинах, коленях. В редких случаях бугорки скрываются под кожным покровом. Чтобы обнаружить внутренние «шишечки», врачи используют ультразвук и рентгенографию.
Лечение артроза тазобедренных суставов
Консервативное лечение коксартроза эффективно в 1-ю и 2-ю его стадии. Оно включает применение НПВС, хондропротекторов, миорелаксантов, различных мануальных манипуляций, лазеротерапии, ЛФК. Продолжительность такого комплексного курса лечения иногда достигает полугода. Коксартроз 3-й степени эффективно лечится только эндопротезированием. Возможно использование протеза, заменяющего головку бедренной кости, либо еще и вертлужную впадину. Это плановая операция, проводящаяся под общим обезболиванием. Ее успешное выполнение завершается комплексом реабилитационных мероприятий. Замена тазобедренного сустава позволяет человеку полностью восстановить свой социальный статус и даже заниматься спортом.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
| 1 | Диацереин (противовоспалительный препарат, хондропротектор). |
Дозировка: принимается препарат внутрь, после приема пищи. Капсулы, не разжевывая, запивают водой, утром и вечером по 50 мг 2 раза в сутки. Пропивается курсом непрерывно в течение 4 месяцев.
В первые две недели приема препарата может наблюдаться ускорение транзита в кишечнике. Рекомендуют приступать к лечению с 1 капсулы в день вечером на протяжении 4 недель. После дозировку поднимают до 100 мг в сутки.
| 2 | Триамцинолона ацетонид (Кеналог) — ГКС для инъекций — депо-форма. |
Дозировка: для лечения артроза тазобедренных суставов препарат вводится внутрисуставно дозировкой 20-40 мг. Когда поражены несколько суставов, общая дозировка может достигать 80 мг. Если есть необходимость в меньшей дозировке, нужно применять Кеналог 10 мг/мл. Чтобы обеспечить скорейшее пресечение симптомов, препарат 40 мг/мл вводится вместе с местным анестетиком. Перед тем как провести инъекцию область для введения необходимо тщательно подготовить. Повторно применять препарат можно не раньше чем через 2 недели.
Длительность использования препарата зависит от степени заболевания и его характера, это определяет врач. В случае, если по прошествии 3-5 инъекций нет улучшений, необходимо отменять данный препарат и заменить его другой формой лечения.
| 3 | Диклофенак натрия (Вольтарен) — нестероидный противовоспалительный препарат. |
Таблетки, покрытые кишечнорастворимой оболочкой, необходимо принимать до еды целиком, запивая водой. Начальная доза препарата для взрослых составляет 100-150 мг в сутки. Суточная дозировка делится на несколько приемов. Если необходимо предотвратить утреннюю скованность или ночную боль, вместе с приемом препарата назначают Диклофенак натрия в виде суппозиториев перед сном; суммарная суточная доза не должна превышать 150 мг.
Покрытые оболочкой таблетки, необходимо проглатывать целиком, лучше во время приема пищи. Для взрослых рекомендуемая начальная доза — 100 мг в сутки.
Суппозитории ректальные для взрослых рекомендуется начальная дозировка в размере 100-150 мг в сутки. В более легких случаях болезни или при длительной терапии может быть достаточно 75-100 мг в сутки. Кратность применения — 2-3 раза. Если необходимо предотвратить утреннюю скованность или ночную боль, вместе с приемом препарата назначают Диклофенак натрия в виде суппозиториев перед сном; суммарная суточная доза не должна превышать 150 мг.
Раствор для в/м введения Диклофенак натрия вводится глубоким инъекционным путем в область ягодицы. Не рекомендуется вводить Диклофенака натрия больше 2 дней подряд. Если необходимо, можно продолжать лечение Диклофенаком натрия в форме ректальных суппозиториев или таблеток.
Во избежании повреждений нерва и прочих тканей, необходимо глубоко вводить препарат внуть мышцы в верхнюю часть ягодицы. Доза обычно составляет 75 мг (содержимое 1 ампулы) 1 раз/сут.
| 4 | Глюкозамин + Хондроитин сульфат (Терафлекс) — противовоспалительное, хондропротективное средство. |
Режим дозирования: принимается внутрь, за 20 минут до приема пищи, запивается 1 стаканом воды. Взрослые: по 2 капсулы 2-3 раза в сутки. Продолжительность терапии — 1-2 мес. Если необходимо, курс лечения повторяют.
Ортопедия детского возраста: лечение и профилактика
Современная детская ортопедия – это особое подразделение, включающее в себя профилактику заболеваний опорно-двигательного аппарата и своевременное лечение при их развитии.
В основе ортопедии детского возраста лежат регулярные профилактические осмотры. Полностью костный скелет завершает свое формирование к возрасту 18-20 лет. Первичные физиологические изгибы позвоночника начинают формироваться в возрасте 3-х месяцев и завершаются к тому моменту, когда ребенок начинает устойчиво стоят на своих ногах без посторонней поддержки. В дальнейшем изменение конфигурации позвоночного столба может происходить только под влиянием негативных факторов.
В раннем школьном возрасте у детей могут формироваться искривления позвоночного столба в боковой проекции под влиянием непривычных физических нагрузок. Поэтому проводится профилактический осмотр ортопеда. При выявлении сколиоза назначается коррекционное лечение
При появлении признаков сутулости важно вовремя начать проводить специальное лечение с помощью остеопатии и мануальной терапии
Также детская ортопедия занимается лечением неправильной постановки стоп. первичное обследование на предмет обнаружения плоскостопия или косолапости проводится в ясельном возрасте. При обнаружении признаков неблагополучия ортопед разрабатывает специальный комплекс гимнастических упражнений. Они призваны укрепить определённые мышцы сводов стопы и восстановить нормальную постановку ноги при ходьбе и беге.
В тяжелых клинических случаях ортопеды вынуждены прибегать к более жестким способам коррекции, таким как гипсование, ношение специальной ортопедической обуви, хирургической операции и т.д.
Детская ортопедия также занимается врожденными патологиями:
- дисплазия тазобедренных суставов и её негативные последствия;
- вальгусные и варусные деформации трубчатых костей нижних конечностей;
- килевидная и воронкообразная деформация грудной клетки;
- неправильное внутриутробное развитие костей таза;
- неполное развитие хрящевой ткани позвоночного столба.
Врач ортопед, который ведет прием детей, должен обладать документом, подтверждающим право заниматься подобной работой. У него должна быть пройдена специализация, позволяющая ему успешно проводить лечение маленьких пациентов.

Заключение
Однозначно ответить, какой врач лечит артроз, невозможно. В зависимости от стадии болезни и причины возникновения патологии помощь пациенту оказывают специалисты разных направлений. Решающим фактором оптимальной помощи больному является не выбор конкретного врача, а раннее обращение за медицинской помощью. На начальных этапах заболевания даже знаний участкового терапевта будет достаточно, чтобы замедлить или полностью остановить прогрессирование болезненного состояния. Лечебные мероприятия консервативного направления принесут пользу человеку, а наблюдение за ним будет осуществляться в содружестве с ревматологом.
Чем дальше прогрессирует процесс, тем маловероятнее эффект от консервативного лечения. Уже на 2 стадии возникает вопрос о применении оперативных методик, а в дальнейшем при формировании анкилоза без хирургического вмешательства уже не обойтись. Поэтому помощь больному оказывает травматолог-ортопед, который предложит радикальную методику восстановления качества жизни человека – установку эндопротеза.
Список литературы:
- https://prooporu.com/bolezni-sustavov/artroz/paltsev-ruk.html
- https://sanatorii-volna.ru/artroz/artroz-paltsev-ruk-kakoj-vrach-lechit.html
- https://onionachita.ru/artroz-ruk-k-kakomu-vrachu-obratitsya/