Какие осложнения возможны после замены хрусталика при катаракте?
Содержание:
Подготовка к проведению операции
Перед проведением операции по замене хрусталика при катаракте необходимо предварительно пройти обследование у врача-офтальмолога. Проведя необходимые обследования зрительных органов, он сможет сделать вывод о том, возможна ли в Вашем случае замена хрусталика или же нет. Вполне вероятно, что офтальмолог порекомендует пройти обследование и у более узких специалистов, например, эндокринолога или ревматолога. Такое часто бывает, когда противопоказания носят относительный характер. Каждый из докторов даст свое заключение о возможности проведения операции по лечению катаракты. Кроме того, предварительно потребуется сдать кровь на ВИЧ, сифилис, а также гепатиты группы В и С. Результаты анализов необходимо будет предъявить в клинике, где будет проводиться операция. В день замены хрусталика не стоит пользоваться декоративной косметикой, а в качестве одежды лучше выбрать кофту с широким вырезом.
Хрусталик
Эта часть глазного яблока представляет собой прозрачную, двояковыпуклую структуру. Вместе с роговицей он помогает преломлять световые лучи, которые фокусируются на сетчатке, изменяя свою форму, регулирует фокусное расстояние.
| Три класса структурных белков, обнаруженных в прозрачном теле, представляют собой ?, ? и ? кристаллины. |
Они составляют более 90% общей сухой массы органа. Другими компонентами, которые можно найти, являются сахара, липиды, вода, несколько антиоксидантов и молекулы с низким весом. Линза человеческого глаза избирательно поглощает ультрафиолетовый и коротковолновый свет, и это поглощение неуклонно увеличивается с возрастом. В результате световой спектр, достигающий сетчатки, постоянно меняется.
При старении организма в ней наблюдаются различные структурные и метаболические изменения, что приводит к постепенному уменьшению прозрачности сред, помутнению, пресбиопии и увеличению рассеяния и аберрации световых волн, а также к ухудшению оптических свойств.
Хрусталик состоит из ядра, коры и капсулы. Он считается второй преломляющей средой после роговицы из-за его положения, кривизны и преломляющих свойств, которые у взрослого человека в естественной среде составляют около 20 диоптрий. Этот функция контролируется иннервацией вегетативной нервной системы и цилиарной мышцей.
Капсула состоит из коллагена типа IV, ламинина и фибронектина. Она представляет собой гладкую прозрачную мембрану, способную пропускать небольшие молекулы как внутрь, так и изнутри.
Основные этапы хирургии катаракты
Путь к выздоровлению проходит стандартные этапы. К ним относятся:
-
Предоперационное диагностическое офтальмологическое обследование;
-
Сбор общеклинических анализов;
-
Оперативное вмешательство;
-
Послеоперационный восстановительный период.
Диагностика занимает около 3-х часов. Оно включает в себя обязательные исследования:
-
проверка остроты зрения, рефракции, измерение внутриглазного давления, консультация офтальмолога. Определяют стадию заболевания, другие глазные патологии, целесообразность вмешательства и прогнозируют результат;
-
дополнительные предоперационные диагностические процедуры и расчет искусственной интраокулярной линзы. Выполняют УЗИ глазного яблока, биометрию, проверяют работу зрительного нерва;
-
при сопутствующих заболеваниях могут понадобиться дополнительные обследования.
Если принято решение о хирургическом лечении катаракты, перед ним пациент проходит осмотр терапевта, стоматолога, ЛОР-врача и сдает необходимые общеклинические анализы. Перечень и срок действия анализов определяется внутренним регламентом клиники и может незначительно разниться в различных учреждениях.
Послеоперационный период длится для бесшовных технологий один месяц, а если применялся шовный метод – от 3-х до 6-и месяцев. В течение месяца пациент закапывает лечебные капли по схеме. Медикаментозный режим может быть продлен по усмотрению хирурга.
На протяжении этого времени разрешены зрительные нагрузки, но ограничены физические. То есть можно:
-
читать, писать;
-
работать за компьютером;
-
смотреть телевизор;
-
шить;
-
решать кроссворды
-
ходить в кино, театр и т.п.
Охранительный режим необходим для полного восстановления функций и профилактики осложнений. Под запретом окажутся:
-
подъем тяжестей;
-
наклоны;
-
занятия спортом;
-
сон на «больной» стороне;
-
попадание воды в операционное поле;
-
переохлаждение и перегревание организма.
Подробнее об ограничениях и сроках действия запретов расскажет лечащий врач на приеме.
Операция на глаза при катаракте – быстрая, безболезненная и амбулаторная. Вернуться к зрительной работе можно на следующий день, а возобновить полноценную физическую активность – через месяц. Не следует затягивать с принятием решения, чтобы катаракта не перезрела и у специалиста была возможность удалить ее без риска.
| № | Название услуги | Цена в рублях | Запись на прием |
|---|---|---|---|
| 2009003 | Оптико-реконструктивное вмешательство на переднем отрезке глаза при катаракте и посттравматических и п/о изменениях | 90000 | Записаться |
| 2008047 | Факоэмульсификация при осложненной, зрелой и перезрелой катаракте 3 категория сложности | 86880 | Записаться |
| 2008046 | Факоэмульсификация при осложненной, зрелой и перезрелой катаракте 2 категория сложности | 79650 | Записаться |
| 2008045 | Факоэмульсификация при осложненной, зрелой и перезрелой катаракте 1 категория сложности | 77400 | Записаться |
| 2008044 | Факоэмульсификация при начальной и незрелой катаракте 3 категория сложности | 71220 | Записаться |
| 2008043 | Факоэмульсификация при начальной и незрелой катаракте 2 категория сложности | 67080 | Записаться |
| 2014001 | Сквозная кератопластика+факоэмульсификация или экстракция катаракты с имплантацией ИОЛ (2 категория сложности) | 96000 | Записаться |
| 2014003 | Сквозная кератопластика+реконструкция передней камеры с пластикой радужки,факоэмульсификация или экстракция катаракты с имплонтацией ИОЛ | 120000 | Записаться |
| 2014005 | Глубокая передняя послойная кератопластика+факоэмульсификация или экстракция катаракты с имплантацией ИОЛ (2 категория сложности) | 108000 | Записаться |
| 2014007 | Задняя послойная эндотелиальная кератопластика+факоэмульсификация или экстракция катаракты с имплантацией ИОЛ | 84000 | Записаться |
| 2008041 | Дисцизия вторичной катаракты | 9000 | Записаться |
| 2008053 | Набор расходных материалов и интраокулярная линза импортного производства для факоэмульсификации катаракты с удалением катаракты. | 42000 | Записаться |
| 2008005 | Ультразвуковая факоэмульсификация с имплантацией ИОЛ при начальной и незрелой возрастной катаракте | 79650 | Записаться |
| 2008007 | Ультразвуковая факоэмульсификация с имплантацией ИОЛ при осложненной, зрелой и перезрелой возрастной катаракте | 84440 | Записаться |
| 2008012 | Удаление катаракты без факоэмульсификации + ИОЛ | 40200 | Записаться |
| 2008021 | Экстракция катаракты с имплантацией искусственного хрусталика первой категории сложности | 40500 | Записаться |
| 2008022 | Экстракция катаракты с имплантацией искусственного хрусталика второй категории сложности | 45600 | Записаться |
| 2008023 | Экстракция катаракты с имплантацией искусственного хрусталика третьей категории сложности | 50400 | Записаться |
Что представляет собой капсула хрусталика?
Капсула хрусталика — это довольно тонкий по своей структуре и эластичный мешочек. Она является наиболее плотной и основной мембраной тела человека. Спереди капсула толще, чем сзади. Ее размеры могут достигать 15,5 микромиллиметров. Несмотря на это, капсула вмещает в себя твердую структуру натуральной оптической линзы глаза. Именно внутрь нее после проведения операции и помещается интраокулярная линза. При замене хрусталика хирургическим методом структура внешней части капсулы, являющейся более утолщенной, чем задняя, может нарушаться, в связи с чем ее удаляют вместе с содержимым — корой пораженного болезнью хрусталика и мутным ядром. Задняя часть капсулы хрусталика после удаления катаракты сохраняется и в нее имплантируется интраокулярная линза.
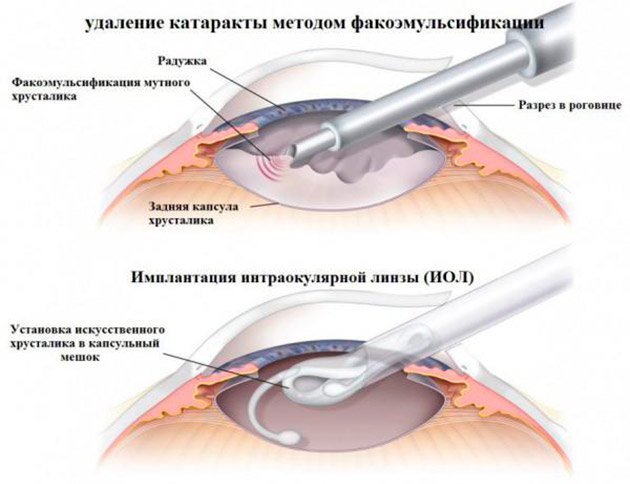
Стоимость операции (цены)
Цена операции в клинике имени Федорова определяется несколькими моментами: запущенностью недуга, диагностированными сопутствующими болезнями, видом и фирмой ИОЛ, типа экстракции.
Центр имени Федорова в Москве готов предложить услуги высококвалифицированных специалистов, а также полную диагностику и лечение на импортном оборудовании, индивидуальный подход по самым демократичным ценам.
Цены на некоторые услуги при замене хрусталика глаза:
(полный прайс)
| № | Название услуги | Цена в рублях | Запись на прием |
|---|---|---|---|
| 2008025 | Вторичная имплантация искусственного хрусталика второй категории сложности | 46200 | Записаться |
| 2008024 | Вторичная имплантация искусственного хрусталика первой категории сложности | 38400 | Записаться |
| 2008026 | Вторичная имплантация искусственного хрусталика третьей категории сложности | 52800 | Записаться |
| 2008034 | Дисцизия задней капсулы хрусталика | 7200 | Записаться |
| 2009007 | Имплантация факичной ИОЛ при астигматизме (без удаления нативного хрусталика) {Один глаз} | 103200 | Записаться |
| 2009002 | Имплантация факичной ИОЛ при миопии и гиперметропии (без удаления нативного хрусталика) {Один глаз} | 91200 | Записаться |
| 2008031 | Ленсэктомия при вывихнутом хрусталике второй категории сложности | 42000 | Записаться |
| 2008030 | Ленсэктомия при вывихнутом хрусталике первой категории сложности | 36900 | Записаться |
| 2008032 | Ленсэктомия при вывихнутом хрусталике третьей категории сложности | 51900 | Записаться |
| 2008033 | Полировка задней капсулы хрусталика | 7200 | Записаться |
| 2009001 | Ультразвуковая факоэмульсификация прозрачного хрусталика с имплантацией ИОЛ при миопии и гиперметропии | 80100 | Записаться |
| 2008022 | Экстракция катаракты с имплантацией искусственного хрусталика второй категории сложности | 45600 | Записаться |
| 2008021 | Экстракция катаракты с имплантацией искусственного хрусталика первой категории сложности | 40500 | Записаться |
| 2008023 | Экстракция катаракты с имплантацией искусственного хрусталика третьей категории сложности | 50400 | Записаться |
Симптомы и стадии катаракты
Симптомы катаракты зависят от ее стадии. Врачи-офтальмологи различают 4 стадии развития катаракты:
- начальная стадия;
- незрелая стадия;
- зрелая стадия;
- перезрелая стадия.
Начальная катаракта
В начальной стадии заболевания хрусталик начинает мутнеть с краев, оставаясь прозрачным в центре. Пока зрение еще не ухудшается, но уже появляются некоторые проблемы:
- снижение яркости изображения;
- раздвоение предметов;
- возникновение мушек и плавающих точек перед глазами;
- боязнь яркого света;
- «куриная слепота» (затуманивание зрения в темное время суток);
- улучшение зрения у близоруких людей.
Незрелая стадия
Незрелая стадия катаракты характеризуется появлением замутнения в оптической центральной части хрусталика. Сам хрусталик увеличивается и начинает занимать весь объем передней камеры, повышается внутриглазное давление (развивается глаукома). Зрачок меняет свой цвет и становится серо-белым.
Можно выделить следующие симптомы:
- появляется туман перед глазами;
- окружающие предметы кажутся размытыми и раздваиваются;
- уменьшается яркость и нарушается цвет изображения, все видится в желтоватых оттенках;
- значительно снижается зрение.
Стадия зрелой катаракты
На этой стадии происходит полное помутнение хрусталика, и зрачок приобретает молочно-белый или ярко-серый оттенок. Человек уже не может видеть окружающий его мир, различая лишь цветовые пятна.
Для лечения зрелой катаракты применяются только хирургические методы. После замены хрусталика зрение восстанавливается.
Перезрелая катаракта
Возможны два варианта развития. В первом случае хрусталик начинает терять воду и уменьшаться в объеме, что приводит к образованию складок на капсуле хрусталика.
Во втором случае структура волокон хрусталика постепенно разрушается и превращается в однородную массу. Вещество коркового слоя полностью разжижается, становится молочного цвета и постепенно рассасывается. В случае перезрелой катаракты зрение сохранить не удается.
1
Диагностика и лечение катаракты
2
Диагностика и лечение катаракты
3
Диагностика и лечение катаракты
Диагностика вторичной катаракты
В ходе обследования проверяется острота зрения, устанавливаются его границы с помощью периметрии.
При катаракте могут выпадать участки картинки из обзора. Также врач измерит внутриглазное давление, чтобы исключить глаукому, которая может развиться в пожилом возрасте. Посредством биомикроскопии изучаются внутренние структуры глаза. Этот метод исследования позволяет выявить патологический очаг. Если есть подозрения на отек макулы, назначаются флуоресцентная ангиография и оптическая когерентная томография. При наличии хронических заболеваний, патологий внутренних органов пациент отправляется к соответствующим специалистам на дополнительное обследование.
Как происходит чистка искусственного хрусталика лазером?
Наиболее распространенным и действенным способом чистки искусственного хрусталика является лазерная дисцизия, более известная как чистка хрусталика. Осуществляется лечение YAG-лазером. Данное устройство широко используется в различных целях, например, при указании цели во время военных действий или для обработки металлов. В офтальмологии применяется лечение лазером, мощность которого не превышает 50 Ватт. Процесс удаления вторичной катаракты довольно прост и не занимает много времени. При помощи лазерного устройства происходит удаление помутневшей задней капсулы из оптической оси.
Согласно отзывам пациентов, процедура является абсолютно безболезненной, реабилитация проходит быстро после операции. Лечение катаракты, являющейся вторичной, не требует никаких хирургических манипуляций с глазами. Достаточно использования местной анестезии. При этом риск возникновения каких-либо осложнений крайне минимален.
Диагностика
Если у вас появились проблемы со зрением, сходите к окулисту. Окулист осмотрит ваши глаза и проверит зрение. Он обучен распознавать дефекты зрения и глазные заболевания.
Окулист может осмотреть ваши глаза при помощи инструмента, который называется офтальмоскоп. У офтальмоскопа на одном конце есть источник света, и с его помощью можно получить увеличенное изображение вашего глаза. Светя ярким светом вам в глаз, окулист с помощью офтальмоскопа осматривает внутреннюю поверхность глаза.
Если у вас есть катаракта, окулист сможет увидеть ее. Он также сможет определить, насколько хрусталик охвачен катарактой.
Обзор
Катаракта — это помутнение хрусталика, из-за чего зрение становится размытым или затуманенным. Это очень распространенное глазное заболевание.
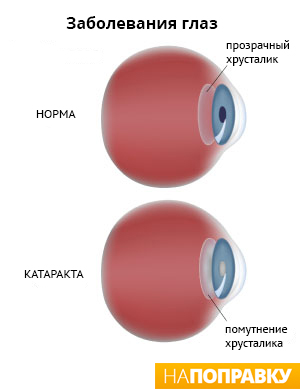
Хрусталик — это линза, расположенная в передней части глаза. Обычно прозрачен, чтобы свет мог проходить через него в заднюю часть глаза. Однако если часть хрусталика становится мутной, свет через эти участки не проходит.
Со временем эти участки увеличиваются и появляются новые. Поскольку света через хрусталик проходит меньше, скорее всего, зрение станет размытым или затуманенным. Чем мутнее становится хрусталик, тем больше ухудшается зрение. Катаракта может появиться на одном или обоих глазах, и один глаз может пострадать больше, чем другой.
Если у вас появились проблемы со зрением, сходите к окулисту. Окулист осмотрит ваши глаза и проверит зрение. Рекомендуется проверять глаза каждые 2 года, так как катаракту иногда находят во время регулярного осмотра глаз, даже если никаких симптомов не было.
Катаракта — главная причина ухудшения зрения у людей во всем мире, в особенности в развивающихся странах. Катаракта возникает в равной степени у мужчин и у женщин. Она чаще встречается у пожилых людей. Такая катаракта называется возрастной, или старческой. На старческую катаракту приходится более 90% всех случаев (52— 62 года — 5% лиц, 75–85 лет — 46% имеют снижение остроты зрения 0,6 и ниже). В редких случаях дети рождаются с катарактой или она появляется у них в ранние годы.
Если катаракта не очень тяжелая, человек может жить с этим заболеванием, используя более сильные очки и яркое освещение при чтении. Если катаракта мешает человеку выполнять обычные повседневные действия, например, готовить или одеваться, как правило, рекомендуется операция. По статистике, в мире ежегодно проводится 10 миллионов операций по лечению катаракты.
Диагностика
В публикациях и на научных конференциях специалисты отмечают сложности ранней диагностики заднекапсульного фиброза. Изредка его наличие удается обнаружить уже во время операции (в этом случае едва ли можно его считать послеоперационным осложнением), но гораздо чаще помутнение обнаруживается через некоторое время после имплантации ИОЛ. При этом жалобы пациента, как и данные объективного исследования, не позволяют четко определить: побочный ли это эффект хирургического вмешательства, или естественный (но слишком интенсивный) фиброз как следствие ампутации предусмотренного природой элемента, или патологическая реакция на присутствие пусть и биосовместимого, но все же инородного тела, или, наконец, это сугубо оптическая абберация, обусловленная браком или неудачно подобранными параметрами самой линзы (особенно если это сложная мультифокальная модель).
Ведущие специалисты в данной области, называет такую ситуацию «головоломной»; по их словам, можно «удалить линзу и не решить проблему» (если изначально помутнение имело эндогенно-органическую природу) или, наоборот, произвести повторное корригирующее микрохирургическое вмешательство на капсуле – и в результате все равно «получить недовольного пациента», если источником симптоматики в действительности была ИОЛ.
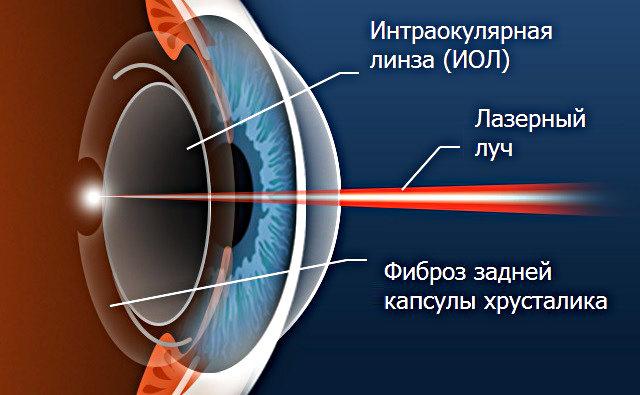
Лечение катаракты
Консервативное лечение катаракты с применением специальных глазных капель и других медикаментов способно затормозить развитие болезни. Однако никакие лекарства или гимнастика для глаз не смогут вернуть хрусталику прозрачность. Как только заболевание начинает негативно отражаться на качестве жизни и серьезно ухудшает зрение, врачи рекомендуют проводить хирургическое удаление помутневшего органа и заменять его на интраокулярную линзу (искусственный имплант).
Сегодня микрохирургическое лечение — единственная возможность избавиться от катаракты. По статистике, нормальное зрение после операции возвращается к 90% пациентов.
Еще несколько лет назад операция по удалению хрусталика проводилась только при так называемой «созревшей» катаракте. Современные технологии, использование новейших операционных методик, передового оборудования позволили расширить перечень показаний к хирургическому лечению катаракты.
Сегодня можно не ждать, когда зрение критично ухудшится, а проводить операцию при остроте 0,1-0,2. Эти показатели могут быть еще выше, если острое зрение является условием сохранения профессиональной деятельности.
В микрохирургии глаза существует несколько типов операций по удалению хрусталика.
Экстракапсулярная экстракция катаракты.
При таком способе хирургического лечения врач удаляет ядро и массы хрусталика, оставляя заднюю капсулу органа в глазном яблоке. Такой метод хорош тем, что сохраняется барьер между передним отрезком глаза и стекловидным телом. Его недостатком является чрезмерная травматичность, поскольку врачу приходится выполнять разрез роговой оболочки и накладывать швы.
Интракапсулярная экстракция катаракты.
При данном методе хрусталик удаляют в капсуле через большой разрез. Для проведения манипуляции используют криоэкстрактор — прибор, который примораживает хрусталик к своему наконечнику и позволяет удалить его. Сегодня методика используется редко, поскольку является весьма травматичной.
Ультразвуковая факоэмульсификация.
Впервые данный метод был применен в 70-х годах 20 века, и до сих пор остается одним из самых востребованных и эффективных способов лечения катаракты. Во время операции офтальмохирург через небольшой разрез вводит в переднюю камеру глаза наконечник факоэмульсификатора — прибора, который издает ультразвуковые колебания и таким образом дробит поврежденный орган до состояния эмульсии. После этого хрусталиковые массы удаляют из глаза с помощью системы трубок.
Ультразвуковая факоэмульсификация менее травматична, нежели экстракционные методики, но у нее также есть недостатки. Ультразвук негативно влияет на задний эпителий роговой оболочки и внутриглазные структуры. Чем больше мощность и дольше период воздействия, тем сильнее повреждающий эффект.
С каждым годом техника операции совершенствуется, появляются новые методики факоэмульсификации, которые помогают сократить время воздействия ультразвука и тем самым уменьшить осложнения в послеоперационном периоде.
Лазерная факоэмульсификация.
Сегодня существует несколько технологий лазерного удаления катаракты , которые основаны на использовании лазеров разных типов. У лазерного метода есть несколько преимуществ. Он эффективен при удалении катаракты на разных стадиях, в том числе при затвердении хрусталика. Лазер эффективно разрушает плотное ядро, которое затем извлекается через микроскопический разрез. Лазерная факоэмульсификация применяется в том случае, если хрусталик невосприимчив к воздействию ультразвука. Процедура имеет минимальные противопоказания, малотравматична и зачастую проходит без осложнений.
Лазер воздействует на глазные ткани с максимальной точностью, позволяя удалять даже минимальные частицы хрусталика, что исключает вероятность вторичной катаракты.
Недостатком метода можно считать его сложность, которая требует от офтальмохирурга высокого мастерства. Также лазерное лечение затрудняют высокие степени помутнения хрусталика, поскольку непрозрачная среда мешает выполнению нужных манипуляций. Специалисты говорят о том, что такой метод подходит только 70% пациентов.
Оптимальный способ удаления катаракты определяет врач-офтальмолог с учетом анамнеза, показаний и противопоказаний конкретного пациента. В том случае, если помутнение хрусталика диагностировано на обоих глазах, сначала специалист оперирует глаз с меньшей остротой зрения.
Хирургические способы удаления катаракты
Сегодня катаракта является одним и наиболее распространенных и опасных офтальмологических заболеваний. По данным Всемирной организации здравоохранения, во всем мире этой патологией страдают более 17 миллионов человек, у многих из которых она стала причиной полной потери зрительных функций.
В этой статье
Опасность кроется еще и в том, что с каждым годом болезнь молодеет, и сегодня катаракте подвержены многие люди старше 30 лет. В связи с этим операции по ее удалению пользуются особой популярностью. В этой статье мы расскажем о видах оперативного вмешательства, их преимуществах и недостатках.
В переводе с латинского языка «катаракта» означает «водопад». Такое название было дано заболеванию отнюдь не случайно. Вспомните, как движется вода в водопаде. Она буквально низвергается потоками, которые превращаются в белесые мутные ручьи. Подобно им прозрачный хрусталик глаза начинает затуманиваться, что придает видимым предметам мутные и неразборчивые очертания и воспринимаются нами, будто мы видим их сквозь стекла запотевших очков. Это далеко не единственный симптом катаракты. Помимо этого, отмечается снижение яркости цветовой окраски, ухудшается четкость предметов, они становятся расплывчатыми. Если же посмотреть на светящиеся объекты, например, на неоновые вывески магазинов, то вокруг них, как правило, образуется некий ореол
Знать характерные симптомы данного заболевания весьма важно, так как оно долгое время может оставаться незамеченным
Впервые патологию, похожую на современную катаракту, описал в своих трактатах, датируемых 200 годом до нашей эры, индийский врач Сушрут. Однако его наблюдения не привлекли должного внимания общественности, и несмотря на рекомендации по лечению, спустя тысячи лет болезнь так и осталось лидирующей причиной утраты зрительных функций у жителей всего мира. На сегодняшний день не сохранилось достоверных данных о том, кто именно из древних народов диагностировал катаракту и предложил наиболее оптимальные способы ее лечения. Известно, что одним из первых варианты диагностики и последующей коррекции заболевания предложил византийский врач Павел Эгинский. Он даже описал различия между курабельной и некурабельной формами патологии. Им же было установлено, что ей наиболее подвержены люди пожилого возраста.
Американские исследователи подсчитали, что более 17% жителей их страны старше 40 лет страдают данным заболеванием. Около 6% из них уже перенести операцию по замене хрусталика, что позволило им забыть о катаракте если не навсегда, то на очень долгое время. По данным отечественных ученых, в нашей стране данным заболеванием страдают около 10 миллионов человек, только половина которых старше 50 лет. Ежегодно на территории России проводится более 40 тысяч операций по замене поврежденного хрусталика. Несмотря на современные методы лечения, специалисты Всемирной организации здравоохранения утверждают, что в связи с тенденцией к старению населения катаракта будет молодеть, и уже через несколько десятилетий этот диагноз может ставиться молодым людям.
Противопоказания к проведению процедуры
К относительным противопоказаниям проведения операции можно отнести:
- срок менее полугода после первичной операции по удалению катаракты с наличием искусственного хрусталика в глазу, а также срок менее 3-х месяцев, если замены хрусталика не производилось;
- полный контакт задней капсулы с интраокулярной линзой (ИОЛ);
- центральную хориоретинальную дистрофию, ангиоидную полосу сетчатку, хориоретинит, дистрофию сетчатой оболочки.
Перед тем, как пациент допускается к процедуре, он проходит комплексное обследование для установления причины помутнения. Врачом назначаются: тонометрия, визометрия, биомикроскопия, офтальмоскопия, визометрия и ряд прочих процедур. Если вышеописанные проблемы со зрительной системой и организмом в целом отсутствуют, пациент допускается к процедуре.
Операция
Непроникающая глубокая склеректомия — это один из вариантов трабекулэктомии. Вместо удаления части радужной оболочки и внутренней склеры удаляется только тонкая полоска внутренней склеры над каналом.
НГСЭ — с точки зрения техники выполнения считается очень сложной, и должна выполняться только высококвалифицированным и опытным хирургом с использованием современного оборудования. Кроме этого, в «классическом» варианте она обладает не длительным гипотензивным эффектом. В офтальмохирургии используется ряд вспомогательных инновационных методов, которые повышают эффективность. К ним относятся интраоперационное использование лекарств-антиметаболитов, использование различных типов имплантатов, а также выполнение лазерной гониопунктуры.
Митомицин С относится к группе антипролиферативных препаратов, используемым на начальных этапах в виде орошения, чтобы предотвратить рубцевание конъюнктивы и склеры.
Микрохирургическая процедура прошла успешно, если ВГД составляет ?21 мм рт. Метод оптической когерентной томографии позволяет определить уровень скопления жидкости.
Недостаток методики: технически сложное рассечение нижележащих слоев, что увеличивает возможность перфорации.
Стадии возрастной катаракты
Полный цикл развития болезни может занимать от нескольких месяцев до нескольких десятков лет. В большинстве случаев период начальной катаракты – самый длительный, затем события развиваются быстрее.
Стадии возрастной катаракты:
-
начальная;
-
незрелая;
-
зрелая;
-
перезрелая.

На начальном этапе катаракты симптомы снижения зрения могут отсутствовать, пациент узнает об этом от окулиста на приеме. При этом в хрусталике присутствуют незначительные уплотнения, как правило, вне оптической зоны.
https://youtube.com/watch?v=W5qhR-VCMWY
|
Люди с дальнозоркостью, в том числе и возрастной, напротив, могут отмечать парадоксальное улучшение зрения вблизь и отказаться от очков для чтения. |
Такой эффект связан с набуханием ядра хрусталика и изменением его рефракции в большую сторону. Это носит название «миопизации катаракты».
В этот период можно классифицировать заболевание по локализации помутнений. Они могут находиться в коре органа – корковая катаракта, ядре – ядерная, под капсулой хрусталика – передняя или задняя субкапсулярная.
Незрелую стадию возрастной катаракты отличает объективное снижение зрения из-за оптической неоднородности хрусталика, но детали глазного дна при осмотре офтальмологом определяются.
Дальнейшее прогрессирование патологии характеризуется распространением помутнений на все слои биологической линзы. На зрелой стадии возрастной катаракты резко снижается острота зрения – до сотых долей. Называется это «предметным зрением» — видны лишь крупные объекты. При осмотре врачом глазное дно «за густым флером», невозможно осмотреть зрительный нерв и сетчатку.
Окружающие могут заметить белесый оттенок ранее абсолютно черного зрачка на больном глазу пациента.

На стадии перезрелой катаракты волокна хрусталика подвергаются лизису – разрушению, вплоть до опущения ядра в нижние отделы хрусталиковой сумки – «морганиева катаракта».
Подобные деструктивные изменения происходят и в связках, подвешивающих орган. Перезрелая катаракта – всегда осложненная.
|
В запущенных случаях может возникать внутриглазное воспаление из-за проникновения продуктов распада за пределы капсулы фокусирующей линзы. |
Подвывих и вывих хрусталика в стекловидное тело — результат разрушения цинновых связок – также практически всегда сопровождает заключительную стадию возрастной катаракты.
Показания и противопоказания для проведения операции
Операция по замене пораженного хрусталика и замене его на искусственный, который называют интраокулярной линзой, рекомендуется не во всех случаях и имеет определенные противопоказания к проведению. Если же говорить о показаниях, то оно всего одно — это наличие катаракты. Она может быть перезрелой или же развиться на фоне другого офтальмологического заболевания — глаукомы. Список противопоказаний для проведения лазерной коррекции зрения гораздо больше.
Операция по замене хрусталика категорически запрещена в следующих случаях:
- если пациент страдает ишемической болезнью сердца;
- у пациента обострились хронические заболевания;
- наличие в анамнезе случаев повышенного внутриглазного давления;
- период воспалительных или инфекционных заболеваний глаз;
- гемофилия или другие болезни, нарушающие свертываемость крови;
- недостаточная толщина роговицы для проведения операции;
- присутствие в анамнезе эндокринных заболеваний, в частности — сахарного диабета;
- если за последние шесть месяцев пациент перенес инфаркт миокарда;
- наличие в теле пациенте кардиостимулятора;
- беременность и период лактации;
- онкологические заболевания.
 Большинство из перечисленных выше противопоказаний являются абсолютными, то есть при их наличии лечение катаракты возможно только медикаментозным путем. Однако такие противопоказания, как, например, беременность или период обострения хронических заболеваний, скорее являются относительными, так как по их окончанию операция может быть проведена.
Большинство из перечисленных выше противопоказаний являются абсолютными, то есть при их наличии лечение катаракты возможно только медикаментозным путем. Однако такие противопоказания, как, например, беременность или период обострения хронических заболеваний, скорее являются относительными, так как по их окончанию операция может быть проведена.
Интракапсулярная экстракция
Представленная операция на сегодняшний день используется в хирургической практике не так часто. Как правило, офтальмологи назначают ее только в тех ситуациях, когда нет возможности провести экстракапсулярную экстракцию, о которой мы говорили выше. Применение этого метода в хирургической офтальмологии исключает возможные осложнения, возникающие при экстракапсулярной экстракции, однако увеличивает шанс выпадения стекловидного тела. Главное отличие интракапсулярной экстракции заключается в удалении ставшего мутным хрусталика вместе со всей капсулой. Обычно она применяется только в тех ситуациях, когда пациенту была диагностирована посттравматическая катаракта, при которой дальнейшее сохранение капсульного мешка не представляется возможным.
Данная операция по удалению катаракты может иметь множество осложнений. Так, например, в некоторых случаях у пациента образуется реактивное воспаление, напрямую зависящее от причин возникновения заболевания, а также расстройств гемодинамики и иммунитета. Нередко последствием становится и кровотечение, а также макулярный отек. Нельзя исключать и возникновение транзиторной гипертензии глаз, которая связана с изменением офтальмотонуса до операции, а также со значительным повреждением дренажной системы глаза. Терапия подобных явлений, как правило, проводится комплексно в стационаре. Врач может назначить бета-адреноблокаторы и мидриатики короткого действия, противовоспалительные препараты.
Преимуществом интракапсулярной экстракции можно назвать ее малую травматичность и довольно короткий период реабилитации. Несмотря на возможные осложнения, перечисленные выше, не стоит забывать, что она назначается при наиболее серьезных травмах зрительных органов, при которых полностью исключить побочные действия пока что не представляется возможным. Если врач-офтальмолог назначил Вам именно эту операцию, то прежде, чем ее провести, Вам будут назначены множество анализов, а также дополнительные методы исследования.