Боль в пояснице, защемление: причины, профилактика
Содержание:
Классификация болей
Поясничная боль бывает разной: резкой, ноющей, тупой. Природу заболевания врачу помогает выявить характер болевого синдрома.
В зависимости от происхождения болезненность бывает:
- первичная – спровоцирована дистрофическими, либо функциональными переменами позвоночной, мышечной ткани, реже затрагивается спинномозговой нерв;
- вторичная – вызывается травмированием, воспалением, недугами межпозвоночного сустава, патологией внутренних органов.
Учитывая продолжительность, боль подразделяют на:
- острую – вызвана новым повреждением, возобновившейся патологией, продолжается менее 6 недель;
- подострую – длительностью от 6 до 12 недель;
- хроническую – охватывает длительный период – свыше, чем 12 недель.
Боли поясницы классифицируются таким образом:
- Локальная – сосредоточена непосредственно в поясничной зоне.
- Радикулярная. Локализуется от позвоночника до периферии – в пределах иннервации корешка. Боль характеризует интенсивность. Любое движение, даже кашель, обостряют ее. Причиной болезненности является повреждение нервных окончаний: сдавливание либо растяжение, искривление.
- Отраженная – распространяется не только в нижней области спины. Боль переходит, к примеру, в ягодицу. Поясничную отраженную болезненность могут вызвать заболевания брюшной полости.
- Миофасциальная – итог мышечного рефлекторного спазма. Этиологией боли могут стать недуги, поражающие другие органы, а также нарушение здорового состояния позвоночника. Спазм негативно влияет на подвижность больного. Хронические спазмы способны причинять судорожную, ноющую болезненность в поясничной области.
Для установления правильного диагноза врач собирает полный анамнез, выясняет, какая боль в пояснице беспокоит пациента.

Спите на хорошем матрасе
Когда человек спит, мозг продолжает контролировать процессы, происходящие в теле. Если вы спите на неудобном матрасе, нервы и сосуды сдавливаются и мозг подаёт сигнал мышцам для исправления ситуации. В результате мышцы остаются в напряжении всю ночь, а боль в уязвимых участках усиливается. Хороший матрас и ортопедическая подушка помогут избежать таких проблем.
Как видите, здоровый образ жизни и регулярная физическая активность могут сохранить здоровье вашей спины на долгие годы. Следите за осанкой, организуйте удобное место для сна. Если у вас сидячая работа, регулярно вставайте и делайте разминку. А если вы не хотите заниматься спортом, то просто включите в свой режим прогулки пешком: например, до работы или от магазина.
Чтобы избежать заболеваний внутренних органов, следите за питанием и откажитесь от вредных привычек. Не переохлаждайтесь: слишком холодный воздух может привести как к воспалениям нервов, так и к болезням органов.
И самое главное — не игнорируйте слабую боль, если она началась без видимых причин. Лучше посетить врача и убедиться в отличном здоровье, чем пропустить время начала болезни, когда ее несложно вылечить.
Причины, вызывающие боль в пояснице и защемление
Болезненность внизу спины, защемление зачастую имеет связь с перегруженностью позвоночника, слабостью спинных мышц. Основные микротравмы, износ позвоночника зависят именно от этих факторов.
Источником зарождения боли в нижнем районе спины являются:
- Произошедшие патологические изменения позвоночного столба, в первую очередь – дегенеративно-дистрофические.
- Патология мышечной ткани, например, миофасциальный синдром.
- Болезни органов, находящихся в брюшной полости.
- Недуги, связанные с нервной системой.
- Наследственная предрасположенность.
Самой распространенной этиологией чувства боли в поясничной части являются недуги позвоночника и межпозвоночных дисков, спинномозговых нервных отростков и связок, суставов и спинных мышц:
- Остеохондроз – потеря межпозвоночными дисками эластичности, прочности.
- Грыжи межпозвоночных дисков, радикулит – провоцируют резкую боль, которая возникает внезапно, при активных движениях, глубоком вдохе усиливается.
- Сколиоз, смещение дисков провоцируют болезненность в пояснице.
- Воспалительные недуги, к примеру, синдром Рейтера, ревматоидный артрит, вызывают болевой синдром нижней части спины.
- Инфекционные болезни, затрагивающие позвоночник, например, эпидуральный абсцесс, бруцеллез, туберкулез, способствуют появлению сильных болей.
- Новообразования, расположенные вблизи позвоночного столба, а также опухоль в спинном мозге побуждают болезненность, дискомфорт поясничной зоны.
- Растяжение связок, мышечных волокон и другие.
Вертебральное основание:
- ишемия нервного корешка;
- мышечно-тонический рефлекторный синдром.
Факторами риска, способными вызвать боль в пояснице, защемление считаются:
- неудобное положение в рабочем процессе;
- физически тяжелая нагрузка;
- неподвижный образ жизни;
- ожирение;
- сквозняки, переохлаждение;
- травматизм;
- стрессы, депрессивное состояние;
- чрезмерное употребление алкоголя;
- неполноценное, нерегулярное питание;
- профессиональные болезни.
У детей и подростков наиболее часто болит поясница, ноет из-за аномалий в развитии позвоночного столба.

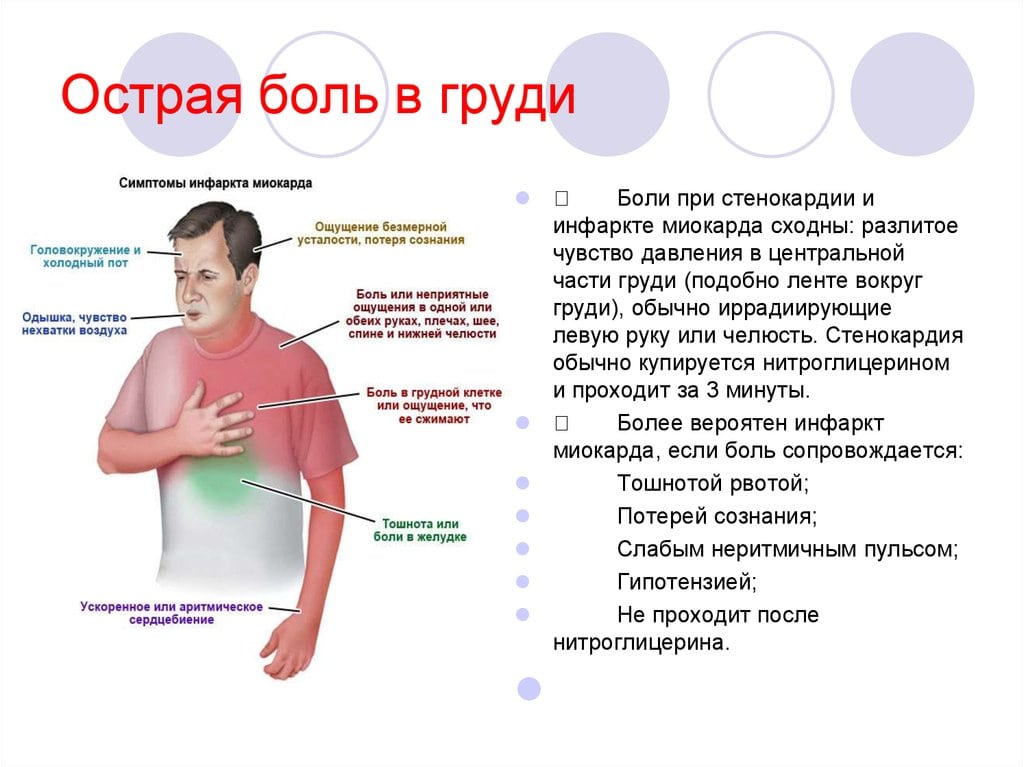
Какие еще болезни приводят к опоясывающей боли в грудной клетке?
Зачастую люди стремятся окрестить «невралгией» любую опоясывающую боль по ходу ребер. Но этот симптом может иметь и другие причины, среди которых:
- Спондилез — воспалительное заболевание, при котором происходит повреждение тел позвонков и деформация позвоночного столба.
- Гормональная спондилопатия — патология, которая развивается у людей старшего возраста, например, у женщин после климакса. Позвоночник деформируется, возникают расстройства в питающих его сосудах.
- Злокачественные опухоли — возникшие в самом позвоночнике или метастазы из других частей тела.
- Болезнь Бехтерева — хронический воспалительный процесс, который приводит к снижению подвижности в позвоночном столбе.
- Гастрит и другие болезни внутренних органов.
Как зависит лечение межреберной невралгии от причины?
При межреберной невралгии недостаточно устранить основной симптом болезни — боль. Всегда нужно искать и лечить основную причину. Врач назначает терапию индивидуально, в зависимости от патологических изменений, обнаруженных во время осмотра и обследования, окончательного диагноза.
Запишитесь на прием в медицинский центр «Медицина 24/7» — получите консультацию опытного врача-невролога и пройдите обследование на нашем оборудовании современного образца. Это поможет быстро и точно установить диагноз, вовремя назначить правильное лечение.
Основное проявление межреберной невралгии – боль в грудной клетке – может возникать и при множестве других заболеваний. И разобраться в правильном диагнозе не всегда бывает просто.
Процесс диагностики начинается с посещения невролога. Врач задаст вам некоторые вопросы:
- Когда у вас впервые возникла боль? Как это произошло? Что этому предшествовало?
- Какая боль по характеру, когда она обычно возникает, как часто, как долго беспокоит?
- Есть ли у вас хронические болезни легких, сердца? Следите ли вы за своим артериальным давлением?
- Какие инфекции вы переносили? Были ли у вас травмы грудной клетки, проводились ли хирургические вмешательства?
- Какие еще симптомы вас беспокоят?
Вам могут предложить заполнить специальный «опросник боли». Врач проведет полный неврологический осмотр, чтобы исключить другие неврологические заболевания. Затем вам назначат обследование.
Чтобы разобраться в причинах раздражения или сдавления межреберного нерва, врач может назначить вам рентгенографию, КТ, МРТ, при необходимости – другие исследования.
Лечение защемления седалищного нерва
Традиционной схемой лечения защемления седалищного нерва является комбинация медикаментозной терапии и физиотерапевтических методов. В ряде случаев требуется оперативное вмешательство.
В случае защемления седалищного нерва госпитализация пациента не обязательна. При условии соблюдения больным предписаний врача лечение может проводиться в домашних условиях. При острых болях, мешающих больному ходить и/или находиться длительное время в вертикальном положении, показан постельный режим на срок от нескольких дней до недели. Ввиду необходимости фиксированного положения тела в период острых болей рекомендуется использовать жесткий матрац.
В лечении защемления седалищного нерва препаратами выбора являются нестероидные противовоспалительные средства, которые назначаются в виде внутримышечных инъекций или перорально (капсулы или таблетки). При пероральном пути введения нестероидных противовоспалительных препаратов существует риск развития гастрита и/или язвенной болезни, поэтому показано назначение ингибиторов протонной помпы.
При защемлении седалищного нерва, обусловленном мышечными спазмами, лечебный эффект достигается применением лекарственных средств, улучшающих кровообращение (венотоники). При сильных мышечных спазмах назначаются спазмолитические препараты и/или миорелаксанты. Кроме того, показано назначение витаминных комплексов, а также препаратов, улучшающих метаболизм.
Общая терапия дополняется местной – применяют противовоспалительные и разогревающие средства в форме мази или геля.
Более подвержены защемлению седалищного нерва мужчины, занятые на тяжелых физических работах.
Физиотерапевтические методы также назначаются с целью дополнения действия лекарственных препаратов. К таким методам относят:
- электро-, фонофорез лекарственных веществ;
- УВЧ-терапию;
- магнитотерапию;
- парафиновые аппликации;
- лазерную терапию;
- грязелечение;
- сероводородные, радоновые ванны;
- гирудотерапию;
- ультрафиолетовое облучение пораженной области.
Могут применяться иглорефлексотерапия и точечный массаж, а также мануальная терапия (к назначению следует подходить осторожно, в ряде случаев не рекомендуется). В реабилитационном периоде хороший эффект обеспечивают занятия лечебной физкультурой, плаваньем, йогой, пилатесом, однако применять указанные методы возможно только при удовлетворительном состоянии пациента и отсутствии у него острых болей. В период ремиссии больным показано санаторно-курортное лечение
В период ремиссии больным показано санаторно-курортное лечение
В реабилитационном периоде хороший эффект обеспечивают занятия лечебной физкультурой, плаваньем, йогой, пилатесом, однако применять указанные методы возможно только при удовлетворительном состоянии пациента и отсутствии у него острых болей. В период ремиссии больным показано санаторно-курортное лечение.
Основные причины возникновения межреберной невралгии
Чаще всего к сдавлению и раздражению межреберных нервов приводят следующие причины:
- Остеохондроз. Дегенеративное заболевание, при котором в первую очередь страдают межпозвонковые диски. Их высота уменьшается — сокращается расстояние между соседними позвонками, это приводит к сдавлению нервных корешков.
- Переохлаждение, пребывание на сквозняке.
- Интенсивные физические нагрузки, резкие неловкие движения.
- Работа в неудобной позе, когда спина постоянно находится в напряжении.
- Травмы грудной клетки и грудного отдела позвоночника, перенесенные операции.
- Частые и сильные стрессы.
- Вирусные инфекции. Наиболее распространенная причина — простуда, опоясывающий лишай.
- Хронический спазм мышц спины. Он способствует раздражению нервных рецепторов.
Чаще всего межреберная невралгия возникает у людей старшего возраста, когда причины заболевания наслаиваются на возрастные изменения в позвоночнике, сосудах.
Эпидемиология/Этиология
Согласно Boyajian-O’ Neill L.A. и соавт. существует два вида синдрома грушевидной мышцы – первичный и вторичный.
Первичный СГМ
Первичный СГМ имеет анатомическую причину, вариации которой могут быть представлены разделенной грушевидной мышцей, разделенным седалищным нервом или аномальным путем седалищного нерва. Среди пациентов с СГМ меньше 15% случаев обусловлены первичными причинами. В настоящее время не существует принятых значений распространенности аномалии и мало доказательств в поддержку того, приводит ли аномалия седалищного нерва к появлению СГМ или других типов ишиаса. Эти наблюдения предполагают, что грушевидная мышца и аномалии седалищного нерва могут быть не настолько значимыми для формирования патофизиологии СГМ, как это считалось раньше.
Вторичный СГМ
Вторичный СГМ возникает в результате отягчающего фактора, включая макро- или микротравму, эффект длительного накопления ишемии и существования локальной ишемии.
- СГМ наиболее часто (50% всех случаев) возникает из-за макротравмы ягодиц, что ведет к воспалению мягких тканей, мышечному спазму или комбинации этих факторов, что в итоге приводит к сдавлению нерва.
- Мышечные спазмы грушевидной мышцы чаще всего вызваны прямой травмой, послеоперационным повреждением, патологиями или чрезмерной нагрузкой на поясничный отдел и/или крестцово-подвздошный сустав.
- СГМ также может быть вызван укорочением мышц из-за измененной биомеханики нижней конечности и пояснично-крестцового отдела. Это может привести к сдавливанию или раздражению седалищного нерва. Когда существует дисфункция грушевидной мышцы, это может вызвать различные симптомы в зоне иннервации седалищного нерва, включая боль в ягодичной области и/или по задней поверхности бедра, голени и латеральной поверхности стопы. Микротравма может появиться из-за чрезмерного использования грушевидной мышцы, например, ходьба или бег на дальние расстояния или прямая компрессия.
Этиология СГМ
| Травма крестцово-подвздошной и/или ягодичной области | Предрасполагающие анатомические варианты |
| Миофасциальные триггерные точки (про МФТТ читайте здесь) | Гипертрофия и спазм грушевидной мышцы |
| Последствия ламинэктомии | Абсцесс, гематома, миозит |
| Бурсит грушевидной мышцы | Новообразования в области подгрушевидного отверстия |
| Колоректальная карцинома | Невринома седалищного нерва |
| Липома толстой кишки | Осложнения внутримышечных инъекций |
| Бедренные гвозди | Оссифицирующий миозит грушевидной мышцы |
| Синдром Клиппеля-Треноне |
Другие причинные факторы – это анатомические вариации строения седалищного
нерва, анатомические изменения или гипертрофия грушевидной мышцы, повторяющиеся
травмы, крестцово-подвздошный артрит и эндопротезирование тазобедренного
сустава. Палец Мортона также может предрасположить к развитию СГМ.
В наибольшей степени возникновению СГМ подвержены лыжники, водители,
теннисисты и байкеры, передвигающиеся на дальние расстояния.
Tonley JC придерживался другого мнения относительно причин СГМ. Он пишет: «Грушевидная мышца может функционировать в удлиненном положении или при высоких эксцентрических нагрузках во время функциональных занятий, вторичных по отношению к слабым мышцам-агонистам. Например, если бедро чрезмерно отведено и ротировано вовнутрь во время выполнения упражнений с весом, большая часть эксцентрической нагрузки может быть перенесена на грушевидную мышцу из-за слабости большой ягодичной мышцы и/или средней ягодичной мышцы. Постоянная нагрузка на грушевидную мышцу из-за чрезмерного удлинения и эксцентрической работы может привести к сдавливанию или раздражению седалищного нерва».
Как устроены межреберные нервы? Какие функции они выполняют?
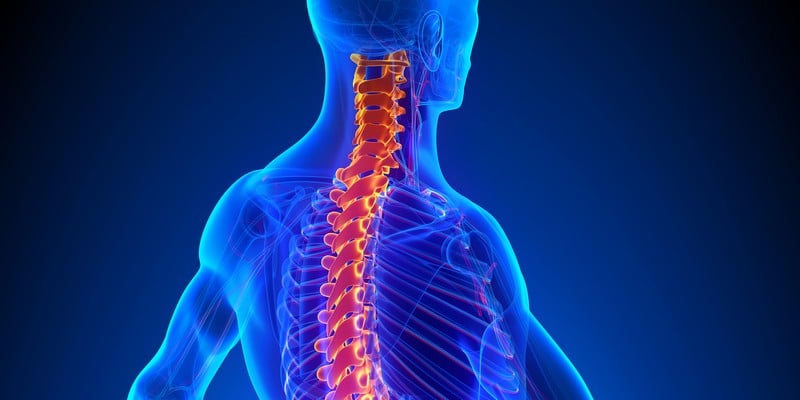
Из спинного мозга выходят два нервных корешка: передний образован отростками двигательных нервных клеток, задний — чувствительных. Затем, еще находясь внутри спинномозгового канала позвоночника, эти корешки соединяются в спинномозговой узел. От него отходят два спинномозговых нерва: передний и задний.
В грудном отделе спинного мозга передние ветви спинномозговых нервов переходят в межреберные нервы. Они проходят в промежутках между ребрами — каждый из них расположен по нижнему краю соответствующего ребра — и, в отличие от передних спинномозговых корешков, являются смешанными, то есть отвечают как за движения, так и за чувствительность:
- обеспечивают движения мышц грудной клетки, принимающих участие в процессе дыхания;
- обеспечивают чувствительность кожи груди и верхней части живота.
Седалищный нерв —
N. ischiadicus, седалищный нерв — самый крупный из нервов всего тела, представляет непосредственное продолжение крестцового сплетения, содержащее волокна всех его корешков. Выйдя из тазовой полости через большое седалищное отверстие ниже m. piriformis, прикрывается m. gluteus maximus. Дальше книзу нерв выходит из-под нижнего края этой мышцы и спускается отвесно на задней стороне бедра под сгибателями голени.
В верхней части подколенной ямки он обыкновенно делится на две свои главные ветви: медиальную, более толстую, n. tibialis, и латеральную, потоньше, n. peroneus (fibularis) communis. Довольно часто нерв бывает разделен на два отдельных ствола уже на всем протяжении бедра. Ветви седалищного нерва.
- Rami musculares к задним мышцам бедра: m. semitendinosus, m. semimembranosus и к длинной головке т. biceps femoris, а также к задней части m. adductor magnus, Короткая головка m. biceps получает веточку от малоберцового нерва. Отсюда же отходит веточка к коленному суставу.
- N. tibialis, большеберцовый нерв.
Какие анализы и диагностики нужно проходить для Седалищного нерва:
Осмотр невролога
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Седалищном нерве или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, проконсультируют, окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
| (+38 044) 206-20-00 |
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию на форуме. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации о Седалищном нерве на сайте, которые будут автоматически высылаться Вам на почту.
Другие анатомические термины на букву «С»:
| Сперматозоид |
| Семенные пузырьки |
| Стопа |
| Селезенка |
| Сердце |
| Средний мозг |
| Скелетные мышцы |
| Средостение |
| Спинной мозг |
| Среднее ухо |
| Слюнные железы |
| Слюна |
| Сердечно-сосудистая система |
| Сустав |
| Скелет |
| Соматическая (произвольная) нервная система |
| Симпатическая нервная система |
| Синапс |
| Сетчатка глаза |
| Слезная железа |
| Слуховой нерв |
| Слизистая оболочка |
| Сальные железы |
| Семявыводящий проток |
| Сперма |
| Средний палец |
| Семенной канатик |
| Синусно-предсердный узел |
| Соматическая нервная система |
| Спинномозговая жидкость |
| Сосуды головного мозга |
| Спинномозговые нервы |
| Срединный нерв |
| Слуховая, или евстахиева, труба |
| Слуховой анализатор |
| Склера |
| Сосудистая оболочка глаза |
| Синдесмоз |
| Синхондроз |
| Связки |
| Слезная кость |
| Сошник |
| Скуловая кость |
| Среднезапястный сустав |
| Седалищная кость |
| Суставы таза |
| Скелет свободной нижней конечности |
| Суставы костей голени |
| Суставы стопы |
| Средние мышцы шеи |
| Серозная оболочка |
| Слепая кишка |
| Сигмовидная ободочная кишка |
ЛФК
Лечебная физкультура (ЛФК) при грыже позвоночника – это уникальный метод лечения, позволяющий полностью восстановить здоровье пациента. Но ждать моментального эффекта не стоит, для восстановления потребуется время и регулярные занятия.
ЛФК помогает быстрее избавиться от грыжи
В чем польза лечебной гимнастики
Правильные, подобранные врачом индивидуально для каждого больного комплексы лечебной гимнастики способствуют:
- улучшению кровообращения и питания тканей, в том числе, мышц и связок, поддерживающих позвоночник;
- восстановлению объема и силы мышц спины;
- выработке питательных веществ, необходимых для обмена хрящевой ткани дисков; этому способствует напряжение и расслабление мышц;
- постепенному рассасыванию грыжевых выпячиваний и отделившихся сегментов;
- восстановлению функции межпозвоночных дисков.
Какие упражнения выбрать
На любом этапе лечения упражнения подбирает врач, а начинать делать их лучше под наблюдением инструктора ЛФК и только после полного освоения упражнений их можно делать в домашних условиях, соблюдая следующие правила:
- регулярное выполнение с постепенно наращиваемой нагрузкой;
- все движения должны быть плавными, медленными;
- следует следить за состоянием (болями, одышкой и т.д.) во время выполнения упражнений; при появлении неприятных ощущений выполнение нужно прекратить или снизить нагрузку;
- после занятий тело должно наполняться бодростью; при появлении усталости нужно снизить нагрузку.
Что делать нельзя
Людям, страдающим грыжей позвоночника нельзя:
- бегать, прыгать, поднимать тяжести, выполнять любые резкие движения;
- подтягиваться на перекладине;
- заниматься конным и велоспортом;
- подолгу водить автомобиль.
Какие упражнения можно делать при болях
Даже в стадии обострения в состав комплексного лечения можно включать определенные упражнения, которые принесут облегчение. Такие упражнения сочетают в себе полное расслабление мышц позвоночника и напряжение мышц незаинтересованных участков тела:
- лечь на спину на твердую поверхность; сделать глубокий вдох, задержать дыхание до счета 5, затем сделать медленны длинный выдох, одновременно расслабляя мышцы всего тела;
- все тело расслаблено, работают только кисти рук: с силой сжимать и разжимать кулаки 5 – 10 раз;
- все тело расслаблено, работают стопы ног: они выпрямляются по ходу тела, носки вытягиваются, вместе с ними тянется позвоночник; расслабиться и повторить 5 раз.
При значительном болевом синдроме особенно важно, чтобы такие упражнения подбирал врач. При правильном подборе пациенты постепенно избавляются от болевых ощущений.
Упражнения для дома
Ежедневная физическая нагрузка должна включать:
- комплекс упражнений, подобранных врачом;
- утренняя гимнастика (5 – 10 минут);
- потягивания и дыхательная гимнастика каждые 2 часа;
- неторопливая пешая прогулка перед сном (15 -30 минут).
Кроме того, рекомендуется несколько раз в неделю заниматься плаванием
Упражнения на турнике
На турнике можно выполнять только вис на перекладине, не отжимаясь. Это упражнение можно включать в состав комплексного лечения только после разрешения врача, так как иногда даже без отжимания оно приводит к болезненному спазму мышц.
Упражнения на мяче
Упражнения на специальном мяче (фитболе) можно проводить только в состоянии ремиссии, после консультации врача и выполнения упражнений под контролем инструктора ЛФК
Важно правильно, по росту, выбрать мяч, для этого на него нужно сесть. Ноги в коленях должны быть согнуты под прямым углом, а стопы твердо стоять на полу
Подбор упражнений зависит от вида и локализации грыжи. При появлении болезненности тренировку нужно прервать.
Упражнения на специальном мяче можно выполнять и дома, и в спортзале
Повседневная зарядка
Ежедневная зарядка должна продолжаться 5 – 10 минут. Сначала все упражнения делаются лежа на спине, полностью снимая нагрузку на позвоночник. Если нет боли и усталости, в комплекс можно включать упражнений на животе. Следующий этап – включение упражнений, выполняемых на четвереньках, а потом еще и сидя.
При этом постепенно увеличивается число подходов с 5 до 10.
Выполнять упражнения в положении стоя не рекомендуется из-за высокой нагрузки на позвоночник.
Йога
Упражнения йоги выполняются плавно, поэтому всегда принесут пользу при грыже позвоночника. Не стоит начинать выполнять их самостоятельно, нужно сначала посоветоваться с врачом, а потом попросить инструктора по йоге подобрать упражнения, наиболее подходящие для вашего заболевания и научиться их правильно выполнять. После этого можно переходить к выполнению упражнений йоги дома.
Причины
Любые морфологические образования или патологические процессы, которые приводят к компрессионному воздействию на нервный корешок, могут стать причиной корешкового синдрома.
Основными причинами поясничной радикулопатии являются:
- Грыжа диска или протрузия могут оказывать давление на нервный корешок и приводить к воспалению в области корешка.
- Дегенеративное заболевание суставов позвоночника, приводящее к образованию костных шипов на фасеточных суставах, что может привести к сужению межпозвоночного пространства, что будет оказывать компрессионное воздействие на нервные корешок.
- Травма или мышечный спазм могут оказывать давление на корешок и появлению симптоматики в зоне иннервации .
- Дегенеративное заболевание дисков, которое приводит к износу структуры межпозвоночных дисков, и уменьшению высоты дисков, что может привести к уменьшению свободного пространства в межпозвоночном отверстии и компрессии корешка на выходе из позвоночного столба.
- Спинальный стеноз
- Опухоли
- Инфекции или системные заболевания
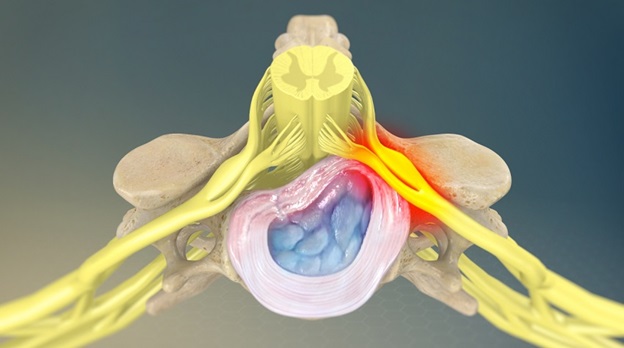
У пациентов моложе 50 лет наиболее частой причиной корешкового синдрома в поясничном отделе позвоночника является грыжа межпозвоночного диска. После 50 лет корешковая боль часто вызвана дегенеративными изменениями позвоночника (стеноз межпозвоночного отверстия).
Факторы риска развития поясничной радикулопатии:
- возраст (45-64 года)
- курение
- психический стресс
- Напряженная физическая активность (частый подъем тяжестей)
- Вождение или вибрационное воздействие
Виды защемлений нерва в пояснице
Что делать, если защемило нерв в пояснице, будет зависеть от того, с каким видом защемления вы столкнулись. Всего существует четыре разновидности этого неприятного явления.
Люмбаго
Люмбаго характеризуется сильной резкой пульсирующей болью в поясничной области спины. Часто к этому приводит остеохондроз, когда хрящи истончаются, а расстояние между позвонками уменьшается, из-за чего воспаляется нерв. Человек внезапно чувствует, что защемило нерв в пояснице, когда он пытается повернуться или наклониться.
Люмбоишиалгия
Отличие такого вида защемления заключается в том, что боль иррадиирует в ногу или в заднюю поверхность бедра. Защемление подтверждается по итогам диагностики, которая осуществляется при помощи МРТ или КТ. Интенсивность боли может быть разной, но движения в поясничной области и нижних конечностей всегда скованные.
Ишиас
Ишиас возникает, когда защемило нервы в пояснице и происходит воспаление седалищного нерва. Заболевание часто возникает в возрасте после 30 лет, а к нему может приводить масса патологий, к примеру, грыжа, инфекции, проявления сахарного диабета и многое другое.
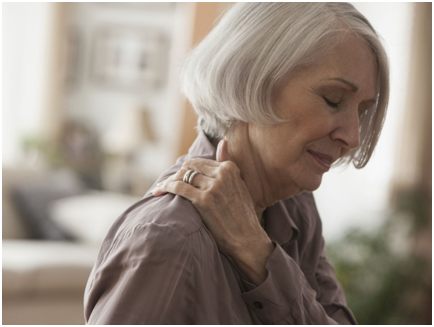
Цервикалгия
Это состояние, когда отмечается острая боль в шейном отделе. Как все разновидности защемлений, цервикалгия характеризуется сильной резкой болью и ограничением подвижности пораженной области и всего позвоночника в целом, невозможностью продолжать работу и даже нормально поднимать руки.
Лечение
При сдавливании бедренного столба абдоминальными новообразованиями выполняется хирургическое вмешательство в срочном порядке. Если подтверждено травматическое нарушение целостности нерва с прерыванием его волокон, также проводится оперативное лечение. При остальных установленных причинах возникновения патологии осуществляется консервативное лечение, направленное на устранение отека, восстановление кровоснабжения, метаболизма бедренного нерва, устранение болевого синдрома.
Глюкокортикоидные препараты назначают с противоотечной и противовоспалительной целью при сдавливании нервного волокна под паховой связкой или в мышечных каналах. Выполняются блокады в зоне компрессии растворам глюкокортикоидных препаратов (гидрокортизон, дипроспан) в коктейле с анестезирующими веществами местного действия (растворы лидокаина, новокаина).
Если нестероидные противовоспалительные средства в сочетании с анальгетиками не купируют интенсивные болевые ощущения, лечение дополняется антидепрессантами (амитриптилин) и противосудорожными препаратами (прегабалин, топирамат, габапентин). Чтобы восстановить нормальную работу бедренного нерва целесообразно обязательное назначение лекарственных препаратов для улучшения кровоснабжения нервных клеток (никотиновая кислота, пентоксифиллин) и препаратов, улучшающих обмен веществ в тканях (комбинированные формы витаминов В6, В1).
Для предотвращения мышечных контрактур и атрофий при выявленном парезе четырехглавой мышцы и пояснично-крестцовых мышц целесообразно назначение комплекса ЛФК, проведение электростимулирующей физиотерапии, назначение лекарственных препаратов, восстанавливающих передачу нервно-мышечных импульсов (ипидакрин, неостигмин).
Мотрин® при мышечных болях
Мотрин – противовоспалительный нестероидный препарат, который борется с болью и воспалением, помогая устранить дискомфорт, возникающий при различных заболеваниях, в том числе при мышечных болях в спине. Препарат обладает клинически подтвержденной эффективностью даже против длительной боли и способен действовать до 12 часов1.
Мотрин используется в качестве симптоматического средства для снятия болевого синдрома и не оказывает при этом влияния на прогрессирование основного заболевания.
Перед применением ознакомьтесь с инструкцией.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Лечение неврита бедренного нерва
При бедренном неврите проводят следующие виды лечения:
- Витамины группы B — для улучшения работы нервной ткани.
- Препараты, улучшающие кровоток – для улучшения питания нерва.
- Препараты, улучшающие обменные процессы в нервной системе, проведение нервного импульса.
- Препараты из группы нестероидных противовоспалительных средств – они помогают справиться с болью и воспалением.
- Врач также может прописать мочегонные средства для устранения отека в области воспаленного нерва.
- Помогают физиопроцедуры: электрофорез с новокаином, ультрафонофорез с гидрокортизоном, УВЧ-терапия.
- Проводят массаж и лечебную физкультуру.
Если неврит бедренного нерва вызван инфекцией, невролог назначит антибиотики или противовирусные препараты.
Если, несмотря на лечение, в течение 1-2-х месяцев не наступает улучшения, встает вопрос о хирургическом вмешательстве. Обычно во время операции врач освобождает нерв от сдавливающих его тканей или восстанавливает целостность, сшивает разорванные волокна.
Не занимайтесь самолечением. В клинике неврологии «Медицина 24/7» эффективная медицинская помощь доступна в любое время. Администраторы готовы принять ваш звонок ежедневно, в том числе в праздничные и выходные дни. Свяжитесь с нами по телефону+7 (495) 230-00-01.
Какие функции выполняет бедренный нерв? Каковы основные симптомы бедренного неврита? Проявления воспалительного процесса в другом нерве ноги – запирательном.
Бедренный нерв можно сравнить с электрическим кабелем, внутри которого проходит множество отдельных «проводков». Они выполняют разные функции: одни отвечают за движения, другие за чувствительность. Такие нервы, несущие разные типы нервных волокон, называют смешанными. Таким является и бедренный нерв. Вот основные функции, которые он выполняет:
- Чувствительность кожи: на передней поверхности бедра, на внутренней поверхности голени.
- Движения: сгибание бедра (бедренный нерв помогает поджимать ноги к животу), разгибание голени.
Соответственно, нарушения этих функций и будут выступать в качестве основных симптомов бедренного неврита.
Причины, по которым может защемить нерв в пояснице
Стоит знать не только о том, что делать, если защемило нерв в пояснице и боль отдает в ногу, но и почему это может произойти, чтобы предотвратить возможные риски. К причинам защемления нерва относятся:
- Сильное мышечное напряжение – достаточно поднять слишком тяжелую вещь, чтобы защемило спину, из-за этого страдают спортсмены и люди, выполняющие тяжелую физическую работу.
- Травмы – защемление нерва происходит, если смещается диск или позвонок.
- Остеохондроз – из-за того что расстояние между позвонками сильно сокращается, происходит защемление нерва.
- Протрузия – это происходит, когда межпозвоночный диск смещается в канал позвоночного столба. Заболевание представляет собой стадию остеохондроза, за которой следует грыжа.
Если у вас защемило в пояснице, нельзя медлить с визитом к доктору, поскольку от этого будет зависеть ваше самочувствие и возможность нормального функционирования позвоночника и конечностей в будущем.
Особенности анатомического строения бедренного нерва
Поясничные отростки спинномозговых нервов исходят на уровне L2, L3, L4 и сливаются в единый нервный ствол — бедренный нерв. N. femoralis проходит между подвздошной и большой поясничной мышцами, опускается к паховой связке и выходит на передний участок бедра. Здесь проходит разделение на кожные, мышечные ответвления и субдермальный нерв. Бедренный нерв осуществляет иннервацию тех мышечных тканей, через которые он проходит. Мышечные функции заключаются в сгибании и вращении бедра, при стабильном бедре — сгибание поясницы с наклоном вперед.
Отростки, идущие от бедренного нерва под паховой связкой, обеспечивают иннервацию мышц-сгибателей бедра и мышц-разгибателей колена. Дермальные отростки гарантируют чувствительность фронтальной и части внутренней площади бедра. Субдермальный нерв — самый длинный, выходит в районе паховой связки, далее по передней поверхности бедра входит в мышечный канал и следует по медиальному краю колена с отхождением поднадколенниковой ветви, с иннервацией передней части надколенника.
Затем подкожная ветвь идет по срединной площади поверхности голени, стопы — к началу большого пальца. Он осуществляет сенсорность передней и средней поверхностей голени, медиальную часть стопы.