Аллергический бронхит
Содержание:
- 4.Лечение болезни
- Из-за чего возникают психосоматические заболевания
- Особенности лечения
- Диагностика заболевания
- Лечение хронического бронхита
- ЛЕЧЕНИЕ
- 2.Лечение хронического бронхита
- Online-консультации врачей
- Профилактика хронического бронхита
- Вторичная симптоматика
- К каким докторам следует обращаться если у Вас Острый бронхит:
- Профилактика бронхита
- Симптомы бронхита
- Лечение бронхита
- Другие заболевания из группы Болезни органов дыхания:
- Что требуется делать?
4.Лечение болезни
К сожалению, полностью вылечить ХОБЛ нельзя, но можно принять меры, чтобы избежать наиболее тяжелых форм болезни. Прежде всего, необходимо бросить курить. Это одна из самых важных вещей, которые нужно сделать. Вне зависимости от того, сколько времени Вы курили и насколько тяжела болезнь ХОБЛ, отказ от курения обязательно поможет.
Врач может подобрать лечение, которое поможет улучшить самочувствие и снизить степень тяжести проявления симптомов ХОБЛ – кашля, одышки, дыхания, сопровождающегося хрипами, а также снизить частоту обострений ХОБЛ и их тяжесть:
- Бронхолитики расширяют и расслабляют дыхательные пути, облегчают дыхание и уменьшают одышку. Большинство лекарств – это ингаляторы, которые обеспечивают поступление лекарства напрямую в легкие и делают их более эффективными. В зависимости от тяжести ХОБЛ могут быть назначены бронхолитики короткого или длительного действия.
- Иногда врач может назначить отхаркивающие средства, которые помогают отделению слизи во время кашля.
- В ряде случаев необходим прием противовоспалительных препаратов.
- При тяжелых формах болезни может потребоваться кислородная терапия, которая в числе прочего нужна для профилактики сердечной недостаточности.
- В экстренных случаях, когда во время обострения ХОБЛ больной не может самостоятельно дышать или дышит с трудом, используется механическая вентиляция легких, неинвазивная (через дыхательную маску) или инвазивная вентиляция легких, когда дыхательная трубка вставляется в дыхательное горло.
Следует учитывать, что люди, больные ХОБЛ, часто более подвержены риску заражения гриппом и пневмонией
Поэтому стоит обратить особое внимание на меры профилактики этих заболеваний, в том числе, специальные прививки
Существуют методы хирургического лечения ХОБЛ. Хирурги проводят операции по пересадке легких, удалению части пораженного легкого, а также буллэктомию – операцию по уменьшению легочного объема, которая обычно проводится, если помимо ХОБЛ диагностирована эмфизема легких.
Есть ряд не медицинских способов облегчить симптомы ХОБЛ в повседневной жизни:
Стоит избегать факторов, которые выступают раздражителем легких – холодный, сухой или загрязненный воздух, сигаретный дым.
Увлажнители и очистители воздуха в доме могут помочь облегчить симптомы ХОБЛ.
Следует хорошо и сбалансировано питаться, выполнять физические упражнения, чтобы организм мог работать в обычном режиме. Мышечная слабость и потеря веса часто сопровождают ХОБЛ. При снижении веса и общем недомогании следует подобрать специальную высококалорийную диету.
Существует специальный комплекс дыхательных упражнений, которые могут облегчить дыхание. ХОБЛ – серьезная и тяжелая болезнь
Наряду с терапией, которая способна замедлить развитие болезни и снизить тяжесть ее симптомов, важное значение имеет психологическая помощь пациентам с тяжелой формой ХОБЛ.
Из-за чего возникают психосоматические заболевания
Наиболее распространенной причиной возникновения психосоматических заболеваний являются внутренние конфликты. Человеку самостоятельно достаточно трудно их выявить и осознать. Например, ребенок с самого детства привык оправдывать ожидания своих родителей или учителей, но его собственные желания и потребности остаются неудовлетворенными. Все это приводит к тому, что внутреннее равновесие утрачивается, напряжение растет, отрицательные эмоции, не получившие должного выплеска, накапливаются. В таком состоянии даже незначительный стресс может привести к физическим нарушениям и спровоцировать, например, гипертонический криз или приступ бронхиальной астмы.
Но далеко не каждый стресс перетекает в психосоматику. Решающим фактором здесь являются не внешние обстоятельства, а реакция организма на них. Исследователями было установлено, что стрессовые ситуации бывают двух типов: эустресс (условно положительный) и дистресс (условно отрицательный). В первом случае организм реагирует активно, настраиваясь на борьбу, а во втором – пассивно. Вторая реакция не дает возможности адаптироваться к изменившимся условиям жизни, а лишь расходует внутренние ресурсы, вызывая болезни и недуги.
С каждым годом количество случаев возникновения психосоматических заболеваний увеличивается. Согласно статистике, у каждого второго пациента болезнь обусловлена именно психологическими проблемами. Даже вирусы не наносят такого разрушительного вреда организму, как подавленные эмоции и переживания.
Особенности лечения
Чтобы лечение психосоматики было успешным, необходимо понимать, что в данной сфере не существует общих методик. В каждом конкретном случае нужен индивидуальный подход.
Начинается лечение с выявления природы заболевания. Врач должен понять, какие симптомы обусловлены физическими патологиями, а какие – психологическими проблемами. На этом этапе к обследованию пациента может подключиться опытный психотерапевт
Работа ведется сразу по нескольким направлениям, при этом очень важно оценить психологическую обстановку в семье больного. Нередко причиной психосоматических расстройств становятся внутрисемейные конфликты или негативный микроклимат в семье
Возможно, психосоматика будет выявлена и у других родственников больного, находящихся в этой же обстановке длительное время.
Психосоматика требует комплексного лечения:
- медикаментозная терапия позволяет облегчить симптомы заболевания и улучшить психологическое состояние больного. Пациенту могут быть предложены успокоительные средства или препараты со снотворным эффектом;
- психотерапевтическое лечение направлено на разрешение внутренних конфликтов. Наиболее эффективными способами воздействия являются поведенческая терапия, психоанализ и гештальт-терапия. В ходе лечения пациент не только избавляется от существующих проблем, но и учится противостоять сложным жизненным ситуациям в будущем. В особо тяжелых случаях психотерапевт может использовать различные методики гипнотического воздействия. Но выбор конкретного психотерапевтического метода во многом зависит от состояния пациента и сути его проблем;
- вспомогательные методы. Поскольку основной причиной психосоматики является наличие душевных переживаний и затаенных негативных эмоций, то специалисты могут рекомендовать больному один из способов нетрадиционной терапии. Это может быть арт-терапия, лечение музыкой или рисованием, различные расслабляющие методики, массаж, релаксации, йога, медитация. Положительно на эмоциональном здоровье человека сказываются занятия спортом, а также общение с животными, например, с лошадьми или дельфинами.
Если лечение было начато своевременно, то от некоторых психосоматических заболеваний удается вылечиться всего за несколько сеансов психотерапии. Но для того чтобы болезнь не вернулась снова, необходимо научиться противостоять стрессам и другим негативным жизненным обстоятельствам.
Диагностика заболевания
Опрос и осмотр
Для диагностики ХОБЛ проводится тщательный опрос пациента о характере начала болезни, длительности и выраженности симптомов ХОБЛ
Обращается внимание на факторы риска развития ХОБЛ: продолжительность и интенсивность курения, стаж работы во вредных условиях, наследственная предрасположенность
При обследовании пациента врач, чтобы выяснить, что это за заболевание (при подозрении на ХОБЛ), оценивает частоту дыханий в минуту, осматривает кожные покровы, грудную клетку, проводит пальпацию (прощупывание) грудной клетки и аускультацию (выслушивание) легких.
Лабораторное обследование
- Клинический анализ крови — у пациентов с ХОБЛ отмечается высокий уровень гемоглобина, гематокрита, повышение вязкости крови и относительно низкая СОЭ. При обострении ХОБЛ наблюдается увеличение числа лейкоцитов и ускорение СОЭ.
- Исследование мокроты. При обострении ХОБЛ количество мокроты увеличивается, цвет может становиться желтым или зеленым, возрастает число лейкоцитов. Культуральное исследование мокроты дает представление о составе микрофлоры, необходимо для подбора антибиотиков. Также проводится исследование мокроты на наличие микобактерий туберкулеза (бактериоскопия, посев, ПЦР) и раковые клетки.
- Исследование газов артериальной крови позволяет оценить уровень насыщения крови кислородом и углекислым газом. При легкой степени ХОБЛ у пациентов отмечается умеренное снижение кислорода крови при нормальных значениях углекислого газа; по мере прогрессирования болезни содержание кислорода еще больше снижается, а углекислого газа — возрастает.
- Измерение концентрации α1-антитрипсина показано пациентам моложе 45 лет, а также пациентам с быстрым прогрессированием ХОБЛ.
Функциональная, лучевая и инструментальная диагностика
- Спирометрия — исследование функции внешнего дыхания (ФВД) для определения объема легких, объема выдоха за одну секунду и скорости выдоха. У пациентов с ХОБЛ отмечаются признаки ограничения воздушного потока на выдохе.
- Бронходилатационный тест проводят, чтобы определить степень обратимости проходимости дыхательных путей под влиянием бронхорасширяющих препаратов.
- Рентгенография органов грудной клетки показана как часть первоначального обследования пациента с ХОБЛ для исключения сопутствующих заболеваний.
- Компьютерная томография органов грудной клетки является наиболее чувствительным и специфичным методом выявления, оценки выраженности и морфологической характеристики повреждения лёгких.
- Электрокардиография и эхокардиография необходимы для исключения сердечной патологии как причины одышки. У пациентов с ХОБЛ можно выявить признаки гипертрофии правых отделов сердца и нарушения сердечного ритма.
- Фибробронхоскопия — проводится для оценки состояния слизистой бронхов и дифференциальной диагностики ХОБЛ с другими заболеваниями легких.
Лечение хронического бронхита
Суть терапии заболевания заключается в устранении провоцирующих факторов и нормализации дыхательной функции. В первую очередь врач предпринимает меры, направленные на уменьшение выработки и улучшение отхождения мокроты, борьбу с возбудителем бронхита при помощи антибиотикотерапии.
Для того чтобы лечение обструктивного бронхита и других форм заболевания проходило быстрее и эффективнее необходимо, чтобы врач и пациент работали в связке и понимали следующие вещи:
- лечение хронического бронхита требует серьезного отношения, в противном случае возможно развитие целого ряда тяжелых осложнений;
- лечение должно быть комплексным, пациент должен неукоснительно соблюдать все рекомендации лечащего врача, принимать назначенные препараты именно в тех дозировках, в которых их назначил доктор;
- лечение назначается индивидуально для каждого пациента, с учетом его возраста, общего состояния, степени выраженности патологических изменений в бронхах;
- прежде, чем начинать народное лечение необходимо обсудить целесообразность такого подхода с лечащим врачом.
Медикаментозное лечение больных с хроническим бронхитом включает в себя прием следующих групп лекарственных препаратов:
- Антибиотики. Применение этих лекарственных средств показано в период обострения хронического бронхита, а также, если наблюдается выделение большого количества гнойной мокроты. Чаще всего доктор назначает антибактериальные препараты из группы пенициллинов, фторхинолонов, макролидов, цефалоспоринов. Выбор препарата зависит от степени чувствительности к нему возбудителя заболевания.
- Отхаркивающие средства. Эффективно разжижают мокроту и способствуют ее выведению из организма.
- Препараты для повышения иммунной защиты организма. Обычно назначают прием элеутерококка и поливитаминных комплексов, настойки женьшеня. Препараты принимают курсом, осенью и весной, так как именно в это время наиболее часто происходят обострения заболевания.
- Бронхолитики. Показаны при появлении первых приступов закупорки бронхов.
- Ингаляции. Самым лучшим вариантом при хроническом бронхите является использование специального прибора — небулайзера, при помощи которого лекарственные средства (антибиотики, муколитики, противовоспалительные) попадают напрямую даже в самые мелкие бронхи.
Если у пациента диагностирован хронический обструктивный бронхит, то показан прием антихолинергических препаратов, которые способны справится не только с самим заболеванием, но и с осложнениями хронического бронхита.
ЛЕЧЕНИЕ
• Лечение бронхоэктатической болезни складывается из нескольких компонентов. Если бронхоэктазы вторичные, то в лечение необходимо включить устранение заболеваний, повлекших развитие бронхоэктазов: синуситов, желудочно-пищеводного рефлюкса и др. Госпитализации подлежат больные с лёгочными кровотечениями и кровохарканьем, а также с тяжёлым обострением процесса.
КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ
ДИЕТА
• Целесообразно соблюдать диету, обладающую высокой энергетической ценностью (до 3000 ккал/сут), повышенным содержанием белков (110-120 г/сут) и умеренным ограничением жиров (80-90 г/сут). Увеличивают количество продуктов, богатых витаминами A, C, группы B (отвары пшеничных отрубей, шиповника, печень, дрожжи, свежие фрукты и овощи, соки), солями кальция, фосфора, меди, цинка.
АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ
• В периоды инфекционных обострений показаны антибиотики на 1-2 нед. Учитывая хроническое течение заболевания и повторяющие обострения, антибактериальная терапия должна быть контролируемой и обоснованной. Следует менять от обострения к обострению группы антибиотиков, активных в отношении респираторных патогенов. Эмпирически назначают амоксициллин внутрь не менее 1500 мг/сут, амоксициллин+клавулановая кислота (из расчёта амоксициллина не менее 1500 мг/сут), ампициллин+сульбактама. При очередном обострении можно использовать фторхинолоны — азитромицин, кларитромицин. Препаратами выбора могут быть пневмотропные фторхинолоны внутрь (левофлоксацин в дозе 500 мг 1 раз в день или моксифлоксацин по 400 мг 1 раз в день), цефалоспорины третьего поколения, например, цефтриаксон по 1-2 г 1 раз в день парентерально. По возможности проводят идентификацию возбудителя, и антибактериальное лечение осуществляют в соответствии с чувствительностью микрофлоры к препаратам (см. главу 22 «Пневмония» и главу 24 «Абсцесс и гангрена лёгких»).
САНАЦИЯ БРОНХОВ
• Восстановление проходимости дыхательных путей и постуральный дренаж — залог успеха антибактериальной терапии. Иногда эти мероприятия позволяют избежать операции. Применяют ручной вибрационный массаж и электрические вибромассажёры. Пациент должен постоянно заниматься гимнастикой, не допускать гипостатических состояний
Важно обеспечить возмещение дефицита жидкости (обильное питьё, в тяжёлых случаях — инфузионная терапия). Назначают муколитики и мукорегуляторы (внутрь ацетилцистеин в дозе 600 мг 1 раз в сут, амброксол 30 мг 3 раза в сут)
При обструкции препараты выбора — ипратропия бромид по 40 мкг 3 раза в сут или тиотропия бромид по 18 мкг 1 раз в сут. Эффективно применение сочетания холиноблокаторов с селективными адреномиметиками в виде аэрозоля (с сальбутамолом, фенотеролом по 200 мг 2-3 раза в сут или фиксированной комбинации ипратропия бромид+фенотерол). В случае обтурации бронхов слизистыми или гнойными пробками проводят лечебную бронхоскопию, микродренирование трахеи и бронхов (чрескожная микротрахеостома). Эндобронхиально вводят протеолитические ферменты, муколитики с последующим удалением содержимого дыхательных путей. У больных с тяжёлым и прогрессирующим течением болезни показана ИВЛ с положительным давлением в дыхательных путях на выдохе. Оксигенотерапия целесообразна при paО2 ниже 55 мм рт.ст.
• Санация верхних дыхательных путей позволяет предупредить развитие нисходящей инфекции, уменьшает частоту обострений.
ИММУНОМОДУЛИРУЮЩАЯ ТЕРАПИЯ
• Иммуномодулирующая терапия, нормализация общей и лёгочной реактивности необходима как в периоды обострения, так и в периоды ремисси. Применяют препараты вилочковой железы, диметилоксобутилфосфонилдиметилат, гидроксиэтилдиметилдигидропиримидин, поливитаминные препараты, однако для иммуномодулирующих препаратов пока не проведены исследования, отвечающие требованиям доказательной медицины.
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
• Регулярная ЛФК и дыхательная гимнастика повышают функциональную способность бронхолёгочной системы и реактивность больного, благоприятно влияют на течение бронхоэктатической болезни, уменьшают частоту нагноения бронхоэктазов. Массаж грудной клетки улучшает дренажную функцию лёгких, отхождение мокроты. Его необходимо сочетать с позиционным дренажем. Приёмам массажа необходимо обучить как самого больного, так и его родственников. Санаторно-курортное лечение проводится в фазе ремиссии после предшествующей санации бронхиального дерева: рекомендуется тёплое время года, лучше всего в санаториях Южного берега Крыма. В тёплые и сухие месяцы можно лечиться в местных специализированных санаториях.
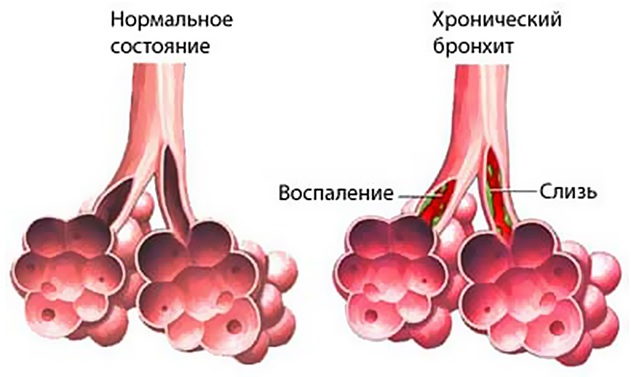
2.Лечение хронического бронхита
У людей с хроническим бронхитом легкие более уязвимы перед инфекциями
И в этом случае стоит особе внимание уделить мерами профилактики инфекционных заболеваний. Врач в числе прочего может рекомендовать ежегодные прививки от гриппа, а также вакцинацию против пневмонии
Как и в случае с острым бронхитом, при хроническим бронхите может появиться кашель с мокротой, который помогает легким избавиться от переизбытка слизи. Иногда даже врач назначает препараты, которые помогают отделению слизи, когда она есть в легких, но не выходит с кашлем. Но увеличение количества отделяемой мокроты может быть признаком бактериальной инфекции. В этом случае врач может рекомендовать 5-10-дневный курс антибиотиков широкого спектра действия.
Online-консультации врачей
| Консультация генетика |
| Консультация эндоскописта |
| Консультация стоматолога |
| Консультация проктолога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация гинеколога |
| Консультация детского психолога |
| Консультация нарколога |
| Консультация ортопеда-травматолога |
| Консультация пульмонолога |
| Консультация хирурга |
| Консультация косметолога |
| Консультация пластического хирурга |
| Консультация психиатра |
| Консультация сексолога |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Профилактика хронического бронхита
Основными мерами профилактики являются:
- своевременное лечение острой формы заболевания;
- вакцинация гриппозной или пневмококковой вакциной;
- прием поливитаминных комплексов осенью и весной (в это время организм наиболее слаб и подвержен воздействию патогенных микроорганизмов);
- своевременное лечение заболеваний, которые могут привести к развитию бронхита;
- отказ от малоподвижного образа жизни — ежедневные пешие прогулки, занятия спортом;
- регулярная обработка мест хронической инфекции в организме;
- соблюдение правил гигиены (особенно в период массовых эпидемий гриппа и ОРВИ);
- избегание переохлаждения организма;
- использование средств индивидуальной защиты при работе вредном производстве;
- отказ от курения;
- избегание стрессов и других психоэмоциональных нарушений;
- немедленное обращение к доктору при появлении первых подозрительных симптомов — это поможет вовремя начать лечение и избежать развития целого ряда тяжелых осложнений.
Здоровья вам!
Вторичная симптоматика
Как самостоятельно диагностировать бронхит и вовремя принять соответствующие меры? Простой острый бронхит часто развивается на фоне или из-за острых респираторных инфекций в разгар холодов. Первые симптомы поражения бронхов вирусной природы напоминают симптомы острых респираторных заболеваний.
Вялотекущий воспалительный процесс проявляется астеническим синдромом. Пациент указывает на слабость, сонливость, отмечает быстрое утомление, неспособность переносить обычные нагрузки.
Продукты патогенной микрофлоры отравляют организм. Пациент сигнализирует о слабости, снижении работоспособности, сонливости и жалуется на неприятную головную боль.
К каким докторам следует обращаться если у Вас Острый бронхит:
Пульмонолог
Терапевт
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Острого бронхита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Профилактика бронхита
Предупреждение острого бронхита в первую очередь заключается в профилактике острых респираторных заболеваний. К основным мероприятиям относятся:
— своевременная вакцинация против гриппа;
— медикаментозная профилактика (римантадин), применяется в особых случаях;
— закаливание;
— отказ от курения;
— санация дыхательных путей;
— контроль чистоты воздуха от пыли и раздражающих газов;
— соблюдение правил личной гигиены.
Профилактика хронического бронхита:
- отказ от курения;
- рациональное трудоустройство (без работы в загрязненной атмосфере);
- поддержание чистоты воздуха в жилых помещениях;
- лечение имеющихся заболеваний дыхательной системы;
- лечение ГЭРБ;
- общее укрепление организма (здоровое питание, закаливание).
Если болезнь уже развилась, необходимо приложить усилия для предупреждения его обострений и прогрессирования.
Симптомы бронхита
При остром бронхите в первые дни часто доминируют обычные симптомы ОРВИ: лихорадка (высокая температура), слабость, головная боль, насморк. Кашель сначала сухой, болезненный и мучительный, нередко мешает сну. Он может сопровождаться одышкой и громкими хрипами, которые слышно даже без стетоскопа. Примерно на третий день кашель становится продуктивным (влажным), начинает откашливаться мокрота. Чаще он длится не дольше трех недель, но примерно у четверти пациентов кашель сохраняется более месяца. Выделяемая мокрота чаще прозрачна, но иногда может быть и окрашенной. Болезнь обычно возникает на фоне относительного здоровья, у людей без хронических заболеваний дыхательных путей.
Характерной особенностью хронического бронхита является то, что в первые годы болезни в фазе стойкой ремиссии люди не считают себя больными. Они ходят на работу и ни на что не жалуются. Часто такие пациенты попадают к врачу лишь через многие годы с жалобами на осложнения (например, с одышкой и дыхательной недостаточностью). Обостряется заболевание обычно не чаще, чем два раза в год. У обострений есть сезонность – поздней осенью и ранней весной.
Наиболее важными признаками хронического бронхита также являются кашель и выработка мокроты. Если бронхит катаральный (не гнойный), то при кашле будет выделяться небольшое количество слизистой мокроты, больше по утрам и после упражнений. Это характерно для начала болезни, таким является обычный «кашель курильщика». При гнойном воспалении в бронхах выделение большого количества мокроты беспокоит больше, чем сам кашель. Если кашель усиливается и становится приступообразным, это может говорить об ухудшении проходимости бронхов.
При развитии осложнений (эмфиземы, дыхательной недостаточности) или вследствие хронической интоксикации (при гнойной форме болезни) могут определяться общие симптомы хронического бронхита: лихорадка, слабость, потливость, повышенная утомляемость. Также они появляются или усугубляются при обострении болезни. Кашель становится сильнее, мокрота – более гнойной, может развиваться одышка вследствие усиления бронхиальной обструкции. Часто параллельно обостряются сопутствующие хронические заболевания верхних дыхательных путей: синусит, тонзиллит, ларингит и другие.
Кашель
Лечение бронхита
Бронхит обычно лечится амбулаторно, госпитализация может требоваться при наличии осложнений. Пациентам рекомендуется обильное питье для облегчения отхождения мокроты. Воздух в комнате нужно увлажнять, особенно в условиях сухого климата и зимой. Обязательно следует избегать табачного дыма, пыли и других раздражающих бронхи веществ.
Медикаментозная терапия острого бронхита включает:
- Противовирусные препараты (римантадин и осельтамивир) могут назначаться в первые сутки заболевания гриппом.
- Антибиотики обычно не показаны, в редких случаях используются препараты групп макролидов и аминопенициллинов.
- Муколитические средства (амброксол, ацетилцистеин) принимают для разжижения мокроты.
- Препараты против кашля применяются только при сухом мучительном кашле в первые дни болезни. Эти средства нельзя принимать без назначения врача.
- Противовоспалительные и жаропонижающие (парацетамол, ибупрофен) нужны ри высокой температуре (выше 38,5ºС) и для облегчения общих симптомов ОРВИ.
- Бронходилататоры или бронхорасширяющие препараты показаны при выраженном спазме бронхов.
При бактериальном обострении хронического бронхита может потребоваться госпитализация. Для его лечения требуются антибиотики, применяются препараты следующих групп: пенициллины, цефалоспорины, макролиды, тетрациклины, фторхинолоны (M.M. Budev, 2010). Помимо антибактериальной терапии, используются следующие лекарства и методы лечения:
- Бронходилататоры (сальбутамол, фенотерол, ипратропия бромид). Способствуют восстановлению проходимости бронхов, расслабляют бронхиальную мускулатуру. Назначаются ингаляционно через небулайзер.
- Муколитики и другие препараты, действующие на мокроту. Помимо упомянутых выше, могут назначаться рефлекторные отхаркивающие средства (термопсис, алтей).
- Нестероидные противовоспалительные препараты (в первую очередь фенспирид). Применяют при затяжном кашле и при гиперреактивности бронхов.
- Ингаляционные глюкокортикостероиды (будесонид, флютиказон) назначают ингаляционно, когда нестероидные лекарства неэффективны.
- Кислородотерапия.
- Лечебная физкультура, массаж.
- Физиотерапия (диатермия, электрофорез хлорида кальция).
Схема лечения подбирается врачом индивидуально в зависимости от течения болезни и преобладания определенных симптомов. Эти же препараты в более низких дозах могут использоваться и для поддерживающей терапии хронического бронхита. Это особенно требуется, когда проходимость бронхов нарушена, при развитии осложнений со стороны сердца.
Другие заболевания из группы Болезни органов дыхания:
| Агенезия и Аплазия |
| Актиномикоз |
| Альвеококкоз |
| Альвеолярный протеиноз легких |
| Амебиаз |
| Артериальная легочная гипертония |
| Аскаридоз |
| Аспергиллез |
| Бензиновая пневмония |
| Бластомикоз североамериканский |
| Бронхиальная Астма |
| Бронхиальная астма у ребенка |
| Бронхиальные свищи |
| Бронхогенные кисты легкого |
| Бронхоэктатическая болезнь |
| Врожденная долевая эмфизема |
| Гамартома |
| Гидроторакс |
| Гистоплазмоз |
| Гранулематоз вегенера |
| Гуморальные формы иммунологической недостаточности |
| Добавочное легкое |
| Ехинококкоз |
| Идиопатический Гемосидероз легких |
| Идиопатический фиброзирующий альвеолит |
| Инфильтративный туберкулез легких |
| Кавернозный туберкулез легких |
| Кандидоз |
| Кандидоз легких (легочный кандидоз) |
| Кистонозная Гипоплазия |
| Кокцидиоилоз |
| Комбинированные формы иммунологической недостаточности |
| Кониотуберкулез |
| Криптококкоз |
| Ларингит |
| Легочный эозинофильный инфильтрат |
| Лейомиоматоз |
| Муковисцидоз |
| Мукороз |
| Нокардиоз (атипичный актиномикоз) |
| Обратное расположение легких |
| остеопластическая трахеобронхопатия |
| Острая пневмония |
| Острые респираторные заболевания |
| Острый абсцесс и гангрена легких |
| Острый милиарный туберкулез легких |
| Острый назофарингит (насморк) |
| Острый обструктивный ларингит (круп) |
| Острый тонзиллит (ангина) |
| Очаговый туберкулез легких |
| Парагонимоз |
| Первичный бронхолегочный амилоидоз |
| Первичный туберкулезный комплекс |
| Плевриты |
| Пневмокониозы |
| Пневмосклероз |
| Пневмоцитоз |
| Подострый диссеминированный туберкулез легких |
| поражение газами промышленного происхождения |
| Поражение легких вследствие побочного действия лекарственных препаратов |
| поражение легких при диффузных болезнях соединительной ткани |
| Поражение легких при болезнях крови |
| Поражение легких при гистиоцитозе |
| Поражение легких при дефеците а 1- антитрипсина |
| поражение легких при лимфогранулематозе |
| Поражение легких при синдроме марфана |
| Поражение легких при синдроме Стивенса-Джононса |
| Поражения легких отравляющими веществами |
| Пороки развития легких |
| Простая Гипоплазия |
| Радиационные поражения легких |
| Рецидивирующий бронхит у детей |
| Саркаидоз органов дыхания |
| Секвестрация легкого |
| Синдром гудпасчера |
| Синдром Маклеода |
| Синдром Мендельсона |
| Синусит |
| Спонтанный пневмоторакс |
| Споротрихоз |
| Стафилококковые деструкции легких у детей |
| Стенозы и трахеи крупных бронхов |
| Стенозы и трахеи крупных бронхов |
| Стрептококковый фарингит |
| Сфеноидальный синусит (сфеноидит) |
| Токсоплазмоз |
| Трахеальный бронх |
| Трахеит |
| Трахеобронхомегалия |
| Тромбоэмболия легочной артерии (ТЭЛА) |
| Туберкулез внутригрудных лимфатических узлов (бронхоадениты) |
| Туберкулез бронхов, трахеи, верхних дыхательных путей |
| Туберкулез гортани |
| Туберкулез легких |
| Туберкулез полости рта, миндалин и языка |
| Туберкулезная интоксикация у детей и подростков |
| Туберкулезный плеврит |
| Туберкулема легких |
| Фарингит |
| Фиброзно-кавернозный туберкулез |
| Фронтит (острый фронтальный синусит) |
| Хроническая пневмония |
| Хроническая пневмония у детей |
| Хронический абсцесс легких |
| Хронический бронхит |
| Хронический гематогенно-диссеминированный туберкулез легких |
| Хроническое легочное сердце |
| Цирротический туберкулез легких |
| Шистосомозы |
| Экзогенный аллергический альвеолит |
| Эмфизема легких |
| Эпиглоттит |
| Этмоидальный синусит (этмоидит) |
Что требуется делать?
Лечение, после обращения к специалисту, подразумевает прием жаропонижающих препаратов только в случае, когда температура тела достигает и превышает 38̊ . В качестве жаропонижающих средств тогда рекомендуется прием препаратов на основе ибупрофена и парацетамола в виде сиропа.
Как предупредить хронизацию патологического процесса.
Когда у человека диагностирован бронхит, но кашель отсутствует, требуются препараты, которые способны запустить процесс выведения мокроты из дыхательных путей, делая ее более жидкой. Для этой цели применяются муколитики, которые могут быть растительного либо синтетического происхождения.
Микстура от бронхита и кашля, например, Алтея может использоваться для взрослых и детей. Средство является растительным. Рекомендуемые дозы регламентирует инструкция, тем не менее начинать прием препарата можно после того как пациента осмотрит врач, не во всех случаях при бронхите кашель следует стимулировать. Цена препарата доступна, что является его преимуществом.
Кроме указанного, терапия при диагностированном бронхите, протекающем без кашля, выполняется с применением следующих медикаментозных препаратов:
- Бронхолитин;
- АЦЦ;
- Лазолван (наиболее популярное средство представлено на фото);
- Амбробене;
- Амброксол;
- Гербион;
- Бромгексин:
- Стоптуссин.
К препаратам, которые способны оказывать бронхорасширяющее воздействие, относится Эреспал, который имеет как таблетированную форму выпуска, так производится и в виде сиропа. Данный медикамент позволяет проводить эффективное лечение дыхательной недостаточности.
Комбинированное средство от кашля.
Кроме сугубо медикаментозной терапии, при подобном бронхите специалист может назначить прохождение следующих процедур:
- дыхательной гимнастики;
- комплексов лечебной физкультуры;
- ингаляционной терапии;
- массажей.
Кроме указанного, в рамках лечения для усиления позитивного эффекта рекомендуется пересмотреть собственные пищевые привычки и отказаться от следующих категорий продуктов:
- чрезмерно соленых блюд;
- жареных блюд;
- копченостей.
Питание должно базироваться на молокопродуктах и продуктах растительного происхождения. После окончания курса лечения рекомендуется выполнять врачебные рекомендации для предотвращения повторного развития заболевания.