С какой стороны расположено сердце у человека?
Содержание:
Место расположения сердца в грудной клетке
Как гласит анатомия место, где находится сердце действительно расположено в грудной полости, причем так, что большая часть этого органа локализуется слева, а меньшая находится справа. Т.е. расположение его можно назвать асимметричным по отношению к общему пространству грудной клетки.
Таким образом, место расположения сердца не просто грудная полость, а средостение. При этом необходимо знать, что в средостении выделяется два этажа: верхний и нижний. В нижнем средостении в свою очередь имеется передний, средний и задний отделы. Такое деление имеет под собой разные цели, к примеру, оно очень удобно при планировании операции или лучевой терапии, а еще помогает при описании локализации патологического процесса и местонахождения органов. Исходя из этого, можно сказать, что расположение сердца в грудной клетке приходится на среднее средостение.
С боков к данному органу прилегают легкие. Ими же частично прикрывается его передняя поверхность, которая называется грудино-реберной, и которой орган прилежит к передней стенке грудной полости. Нижняя поверхность соприкасается с диафрагмой, а потому имеет название диафрагмальной.
Для формирования четкого представления о том, где находится сердце человека, смотрите фото, расположенное ниже:
На нем Вы можете наблюдать рассматриваемый орган во всей красе. Конечно же, в реальности все выглядит не так красочно, как на картинке, но для общего понимания ничего лучше, пожалуй, и не найти.
Функции сердца
Какую функцию выполняет сердце? В первую очередь — насосную.
Насосная
Насосная функция сердца является первостепенной, так как основной характеристикой действия органа является его сократительная способность, позволяющая прокачивать через себя большое количество крови, удовлетворяя потребности периферических тканей.
Сердечный выброс определяется сократительной силой, развиваемой мышечными клетками сердца (миоцитами), а также частотой, с которой они активизируются (ритмичностью). Факторы, влияющие на частоту и силу сокращения сердечной мышцы, имеют решающее значение для определения нормальной насосной работы сердца и его реакции на изменения потребностей клеток.
Эндокринная
Сердце — самостоятельный орган, обладающий автоматизмом. Но это не означает того, что на него не оказывается воздействие извне.
Сердце получает импульсы от симпатической (также и от парасимпатической) автономной нервной системы. Симпатическая стимуляция увеличивает, а парасимпатическая уменьшает частоту сердечных сокращений и их силу. Оказывает влияние на сердце и гормональное воздействие извне (от других органов). Например, гормоны надпочечников стимулируют электрическую активность сердца.
Однако и здесь не без сюрпризов. Этот удивительный орган способен сам стать полноценным участником эндокринной системы. Эндокринная функция сердца свидетельствует об этом.
Эндотелин, гормональное вещество, вырабатываемое эндотелием, внутренней клеточной оболочкой сердечно-сосудистой системы, является индуктором роста и функции гладкой мускулатуры сосудов и сердечной мышцы. Таким образом, сердце способно регулировать работу сердечно-сосудистой системы посредством собственного гормонального воздействия.
Строение сердца
Строение сердца человека Мышечные волокна (миокард) являются преобладающим видом клеток сердца. Они составляют его основную массу и находятся в среднем слое. Снаружи орган покрыт эпикардом. Он на уровне прикрепления аорты и легочной артерии заворачивается, направляясь книзу. Таким образом формируется околосердечная сумка – перикард. В нем содержится около 20 — 40 мл прозрачной жидкости, которая не дает листкам слипаться и травмироваться при сокращениях. Внутренняя оболочка (эндокард) складывается вдвое в местах перехода предсердий в желудочки, устьев аортального и легочного ствола, образуя клапаны. Их створки крепятся к кольцу из соединительной ткани, а свободная часть движется потоком крови. Для того, чтобы не происходило выворачивание частей в предсердие, к ним присоединены нити (хорды), отходящие от сосочковых мышц желудочков.
Сердце имеет следующую структуру: три оболочки – эндокард, миокард, эпикард; перикардиальную сумку; камеры с артериальной кровью – левое предсердие (ЛП) и желудочек (ЛЖ); отделы с венозной кровью – правое предсердие (ПП) и желудочек (ПЖ); клапаны между ЛП и ЛЖ (митральный) и трехстворчатый справа; два клапана разграничивают желудочки и крупные сосуды (аортальный слева и легочной артерии справа); перегородка делит сердце на правую и левую половину; выносящие сосуды, артерии – пульмональная (венозная кровь из ПЖ), аорта (артериальная из ЛЖ); приносящие, вены – легочные (с артериальной кровью) заходят в ЛП, полые вены впадают в ПП.
Толщина стенок предсердия меньше, они более тонкие, так как им нужно протолкнуть кровь только в желудочки. За ними по силе следует правый желудочек, он выбрасывает содержимое в соседние легкие, а самым большим по размеру стенок является левый. Он перекачивает кровь в аорту, где имеется высокое давление.
Диагностические методы
Пациент, поступающий к врачу с сердечными проблемами, сначала проходит физикальное обследование. На первом этапе просматриваются визуальные изменения, такие как отечность, цианоз, пульсирующие точки в шейном отделе. Далее начинают постукивать по грудине, чтобы выявить границы миокарда, которые при патологических изменениях отклоняются от нормы.
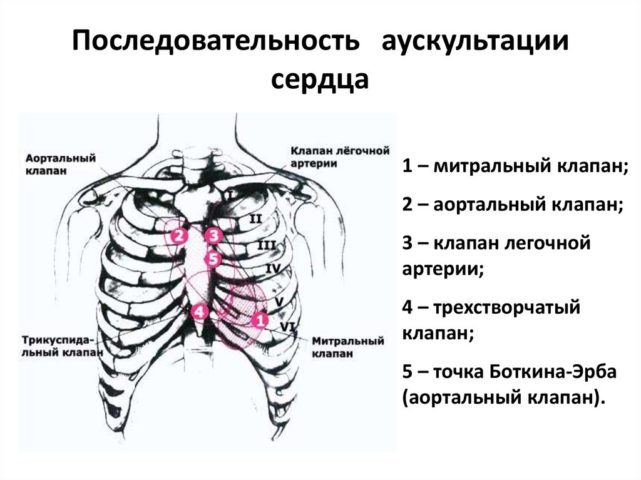
Последовательность аускультации сердца
Следующим шагом в обследовании выступает аускультация. Она проводится с помощью фонендоскопа, который помогает прослушать сердечные тоны. У здорового человека существует всего два тона (первый и второй), при заболевании к ним могут присоединяться дополнительные.
Инструментальные методики
После проведения первичного осмотра для постановки точного диагноза врач назначает комплекс дополнительных обследований. К главным методам относятся:
-
Эхокардиография. Распространенное название этого медицинского подхода – УЗИ. Назначается при подозрении на органические поражения сердечной мышцы, позволяет правильно оценить функциональные возможности органа.
- ЭКГ. Позволяет установить большинство известных сердечных отклонений. Проводится обследование при помощи специального оборудования, а именно электрокардиографа.
- Ангиокардиография. Относится к рентгенологической области обследования, поскольку используются рентгеноконтрастные вещества. Методика помогает изучить структуру сердечной камеры с близлежащими венами и артериями.
Большинство обследований проводятся безболезненным путем и не наносят существенного вреда организму. Инвазивная методика проводится редко. Она незаменима при проведении оперативного вмешательства, поскольку помогает определить состояние и границы сердца.
https://youtube.com/watch?v=snH1EFaL79k
Лабораторные исследования
При нарушении сердечной активности требуется изучить:
- кровь. Помогает выявить воспалительные процессы, при которых изменяются параметры лейкоцитов и СОЭ;
- урину. Нарушения отражаются на качестве и количестве мочи;
- мокроту. Не относится к плановым исследованиям и назначается, когда существует риск недостаточности левого желудочка.

Исследование крови при заболевании ССС
Каждый метод обследования проводится по определенным правилам. Это помогает получить достоверную информацию о состоянии здоровья человека. Поэтому перед приходом в лабораторию для сдачи анализов следует подготовить организм.
Нормальный ритм сердечной активности важен для стабильной работы организма. Поступающий к тканям кислород, помогает органам нормально функционировать. Если кровоснабжение усилиться или замедлиться, это непременно пагубно скажется на состоянии всех жизненно важных систем.
Основные функции миокарда
Сердечная мышца отличается по строению от всех других, так как имеет несколько уникальных свойств:
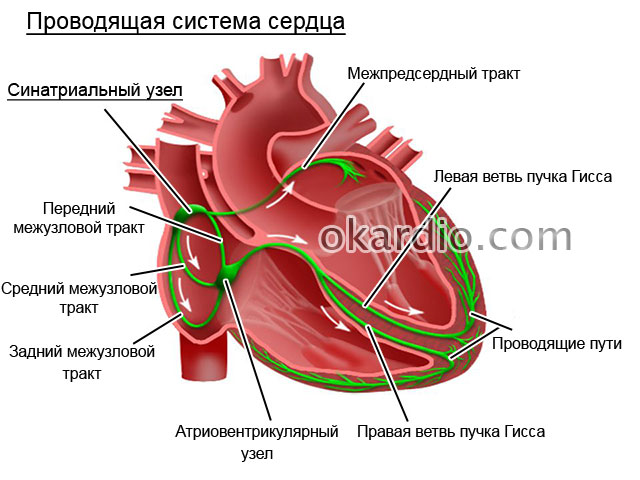
- Автоматизм – возбуждение под действием собственных биоэлектрических импульсов. Вначале они формируются в синусовом узле. Он – главный водитель ритма, генерирует сигналы около 60 — 80 за минуту. Нижележащие клетки проводящей системы – это узлы 2 и 3 порядка.
- Проводимость — импульсы от места образования могут распространяться от синусового узла к ПП, ЛП, предсердно-желудочковому узлу, по миокарду желудочков.
- Возбудимость— в ответ на внешние и внутренние раздражители миокард активизируется.
- Сократимость – способность сокращаться при возбуждении. Эта функция и создает насосные возможности сердца. Сила, с которой миокард реагирует на электрический стимул, зависит от давления в аорте, степени растяжения волокон в диастолу, объема крови в камерах.
Как работает сердце
Функционирование сердца проходит три этапа:
- Сокращение ПП, ЛП и расслабление ПЖ и ЛЖ с открыванием клапанов между ними. Переход крови в желудочки.
- Систола желудочков – раскрываются клапаны сосудов, кровь течет в аорту и легочную артерию.
- Общее расслабление (диастола) – кровь заполняет предсердия и надавливает на клапаны (митральный и трехстворчатый) вплоть до их раскрывания. В период сокращения желудочков захлопнуты давлением крови клапаны между ними и предсердиями. В диастолу давление в желудочках падает, оно становится ниже, чем в крупных сосудах, тогда части пульмонального и аортального клапана смыкаются, чтобы поток крови не вернулся обратно.
Цикл работы сердца
В цикле работы сердца выделяют 2 стадии – сокращения и расслабления. Первая называется систолой и включает также 2 фазы: сжимание предсердий для заполнения желудочков (длится 0,1 сек.); работу желудочковой части и выброс крови в крупные сосуды (около 0,5 сек.). Затем наступает расслабление – диастола (0,36 сек). Клетки меняют полярность, чтобы отреагировать на следующий импульс (реполяризация), а кровеносные сосуды миокарда приносят питание. В этом периоде начинают наполняться предсердия.
Схема кругов кровообращения
Газообмен происходит в альвеолах легких. В них приходит венозная кровь из пульмональной артерии, выходящей из ПЖ. Несмотря на название, легочные артерии переносят кровь венозного состава. После отдачи углекислоты и насыщения кислородом по пульмональным венам кровь проходит в ЛП. Так формируется малый круг кровотока, названный легочным.
Большой круг охватывает весь организм в целом. Из ЛЖ артериальная кровь разносится по всем сосудам, питая ткани. Лишенная кислорода, венозная кровь течет из полых вен в ПП, затем в ПЖ. Круги замыкаются между собой, обеспечивая непрерывный поток. Для того чтобы кровь попала в миокард, она должна пройти вначале в аорту, а затем в две венечные артерии. Они названы так из-за формы разветвлений, напоминающий корону (венец). Венозная кровь из сердечной мышцы преимущественно поступает в венечный синус. Он открывается в правое предсердие. Этот круг кровообращения считается третьим, коронарным.
Анатомия сердца: сосуды и клапаны
На фото, где находится сердце, также хорошо видны его сосуды. Одни проходят в специальных бороздах на поверхности органа, другие выходят из самого сердца, третьи входят в него.
На передней, а также на нижней желудочковой поверхности имеются продольные межжелудочковые борозды. Их две: передняя и задняя. Идут они по направлению к верхушке. А между верхними (предсердия) и нижними (желудочки) камерами органа находится так называемая венечная борозда. В этих бороздах располагаются ветви правой и левой венечных артерий, питающих кровью непосредственно сам рассматриваемый орган.
В частности полые вены (среди которых выделяют верхнюю и нижнюю), заходящие в правое предсердие; легочный ствол, выходящий из правого желудочка и несущий венозную кровь к легким; легочные вены, приносящие кровь из легких в левое предсердие; и наконец, аорта, с выходом которой из левого желудочка начинается большой круг тока крови.
Еще одна интересная тема, которую освещает анатомия сердца – клапаны, местом прикрепления которых служит так называемый скелет сердца, представленный двумя фиброзными кольцами, находящимися между верхними и нижними камерами.
Всего таких клапанов – 4. Один из них называется трехстворчатым или правым предсердно-желудочковым. Он препятствует обратному току крови из правого желудочка.
Другой клапан прикрывает отверстие легочного ствола, не дающий крови поступать обратно из этого сосуда в желудочек.
Третий – левый предсердно-желудочковый клапан – имеет всего две створки и оттого называет двустворчатым. Другое его название – митральный клапан. Он служит заслонкой от перетекания крови из левого предсердия в левый желудочек.
Четвертый клапан расположен в месте выхода аорты. Его задача не дать крови затечь обратно в сердце.
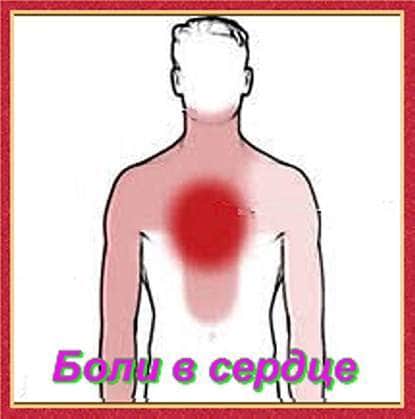
Сердце где находится и как болит:
Посмотрите на изображение, находящееся в самом начале статьи, оно специально искалось, чтобы вы наглядно увидели все зоны, болей в сердце.
Я хочу, чтобы вы посмотрели на него очень внимательно, если это зоны вашей боли, вставайте и немедленно собирайтесь к врачу. Свой мотор – сердце нужно беречь, сломается, починить будет тяжело.
Где находится сердце, думается знают все. Слева под грудью приложите руку и возможно услышите его биение. В норме его слышать мы не должны. Удары должны быть четкими, без перебоев.
Много таких случаев, у врача человек жалуется на боли в груди, проходит кардиограмму – она в норме. Что же тогда болит в груди? Иногда требуется не кардиолог, а ортопед или невролог.
Первое, о чем я хочу вас предупредить – никогда не пропускайте первых звоночков болей в груди . Это потом вы узнаете, болит сердце или позвоночник, вначале обследование. Своим бездействием вы упускаете время, когда себе можно помочь.
Расположение сердца: слева или справа
Живой мотор находится в верхней части человеческого тела. В норме он расположен в полости грудной клетки слева.
Нюансы его размещения зависят от анатомии (сложения тела), возраста и пола, и отличаются по трём основным положениям:
- Горизонтальное или поперечное размещение – почти лежачее положение тени сердца. В этом случае поперечник немного больше средних значений, а длинник – меньше. Угол наклона сердечной оси – 36–47 градусов. «Талия» имеет ярко выраженное очертание. Форма сердца шарообразная.
- Вертикальное – практически стоячее расположение сердца в груди. Длинник больше обычного, а поперечник – меньше. Ось сердечный силуэт наклонена на 48–58 градусов. «Талия» – сглажена.
- Косое – наиболее распространённое положение человеческого «мотора». Форма сердечного силуэта в этом случае близка к треугольнику. Очертание тени прослеживается слабо. Ось мускульного мешка наклонена на 44–48 градусов.
Наиболее распространенное расположение сердца человека
Положение, а также форму человеческого мотора можно определить и по физиологическому строению тела. У людей, имеющих широкую и короткую грудную клетку, сердце поднимается высокой диафрагмой и почти ложиться на неё, что обуславливает его горизонтальное положение.
А вот у обладателей зауженной и удлинённой грудной клетки диафрагма имеет низкое стояние, и способствует вытягиванию мускульного мешка, перемещая его в вертикальное положение. Чаще всего встречаются люди, имеющие признаки и первого и второго типа – это косое размещение.
Важно!
Независимо от положения сердца здоровым людям лучше и полезнее спать на левом боку. Это снимет напряжение в органе и улучшит циркуляцию крови
А вот пациентам с серьёзными нарушениями сердечной деятельности и перенёсшим инфаркт миокарда рекомендуется отдыхать на правом боку.
Фиксирующий аппарат сердца
Сердце — критически важный орган. Сердце не должно свободно перемещаться в грудной полости, поэтому у него есть свой собственный фиксирующий аппарат. Вот из чего он состоит:
- Крупные сосуды сердца — аорта, лёгочный ствол и верхняя полая вена. У худощавых людей с астеническим типом телосложения сердце расположено практически вертикально. Оно буквально подвешено на этих крупных сосудах, в таком случае они принимают непосредственное участие в фиксации сердца;
- Равномерное давление со стороны лёгких;
- Верхняя перикардиальная связка (ligamentun sternopericardiaca superior) и нижняя перикардиальная связка (ligamentun sternopericardiaca inferior). Эти связки крепят перикард к задней поверхности рукоятки грудины (верхняя связка) и тела грудины (нижняя связка);
- Мощная связка, которая соединяет перикард с диафрагмой. Я не нашёл латинского названия для этой связки, но зато нашёл рисунок из моего любимого атласа топографической анатомии. Конечно же, это атлас Ю.Л. Золотко. Связку на этой иллюстрации я обвёл зелёным пунктиром:
Где болит сердце у человека, как ему помочь:
Ниже напишу перечень серьезных привычек, от которых вам нужно отказаться и ввести в свою жизнь те, которые необходимы для здорового сердца.
Очень опасно:
Наедаться до отвала: очень опасно для сердца, даже если нет ни грамма лишнего веса. Увеличивается нагрузка на брюшную полость, сердце начинает работать удвоенной нагрузкой.
Инфаркты за столом случаются все чаще.
Опасно иметь в рационе красное мясо:
Это источник плохого холестерина. Такое мясо – свинина, баранина, говядина содержат насыщенные жиры — огромное количество холестерина. Здоровым людям понемногу на столе и не чаще двух раз в неделю себе можно позволить. О больных говорить не будем, все написано выше.
Долго сидеть перед телевизором:
И компьютером также опасно. Иногда человек не двигается по нескольку часов. О каком здоровье речь?
У сидящего человека поднимается сахар в крови, обмен веществ нарушается. Да и не только это – кровообращение – основа жизни человека — дает сбои.
Когда вы сидите, в конечностях нарушается отток крови. Сгущение ее и тромбы в таких случаях не заставят себя ждать.
Следите за чистотой своих зубов:
Опасно их не чистить. Почему? Во рту огромное количество бактерий. Они приводят к кровоточивости десен, бактерии спокойно попадают в кровь, потом в сердце.
Доказано, что при этом образуются тромбы, кровь густеет. Оторвавшийся тромб приводит к инфаркту, легочной эмболии или сразу смерти.
Где болит сердце, устанавливаем причины болей:
Опасно в рационе не иметь овощей и фруктов:
В них витамины, микроэлементы, пектины, клетчатка. Без этого состава сердце никогда не будет здоровым.
Обратите внимание на храп:
Его наличие всегда говорит о болезни сердца. Остановка дыхания во сне, совсем не редкость.
Опасно сразу и много заниматься спортом:
Часто бывает так, человек решил заняться спортом и с места в карьер. Хочется сразу, немедленно похудеть, подтянуться, хорошо выглядеть.
Без устали, забывая о своем весе, не тренированном сердце начинает бегать, делать упражнения, ходить баню и сауну. А что же сердце? Оно в шоке. Что с хозяином, он что сошел с ума?
Нужно помнить – такая нагрузка огромный стресс для сердца. Иногда занимаются до инфаркта. Сердце не выдержало.
Боли несердечного происхождения
Дискомфорт в области сердца может быть вызван причинами, которые никак с ним не связаны. Неприятные ощущения вызывают другие патологии:
-
Межреберная невралгия. По характеру проявления напоминает стенокардию. Сильная стреляющая боль нарастает при движении, смене положения тела, выдохе и вдохе. Проходит быстро, но в некоторых случаях может длиться довольно долго. Локализуется точечно в межреберье, чувствуется в районе спины или поясницы.
-
Остеохондроз. Патология может провоцировать боль в левой части грудной клетки, отдающую в лопатку, область живота, спину. При передвижении или во время дыхания усиливается. Может проявляться ощущением онемения в районе левой руки.
-
Патологии органов пищеварения. Провоцирует болезненные ощущения спазм мышц желудка, желчного пузыря и протоков, грыжей пищевода. Дополнительно проявляется тошнота и рвота, ощущение изжоги.
-
ЦНС. При разладах нервной системы возможны продолжительные боли ноющего характера в грудной клетке, левой области. Сопровождается состояние больного ощущением тревоги, бессонницей, пациент раздражается по любому поводу.
Самолечение при боли в сердце крайне нежелательно. Лучше обратиться к специалисту для диагностики и выбора плана лечения.
Первая помощь
Если в области сердца возникла боль острого, ноющего, сдавливающего характера необходимо:
-
постараться успокоиться;
-
обеспечить доступ свежего воздуха;
-
освободить верхние пуговицы и ослабить одежду;
-
прилечь отдохнуть.
Если боль не отступила, речь может идти о приступе. Вызвать скорую помощь, а после приезда бригады подробно указать все симптомы, сообщить о действиях, которые выполнялись перед приступом.
Профилактика
Для поддержания здоровья сердца кардиологи рекомендуют придерживаться принципов здорового образа жизни. Следующие мероприятия не являются профилактикой всех без исключения сердечных заболеваний, однако рекомендованы всем, кто стремится сохранить здоровье:
1. Умеренные физические нагрузки без подъема тяжестей и перенапряжения.
2. Физическая активность – ходьба, плаванье, лыжный спорт.
3. Ограничение в белковой пище в пользу растительной.
4. Отказ от курения и употребления алкоголя.
5. Профилактический прием препаратов и витаминов группы Е и D.
6. Под рукой всегда должна быть экстренная аптечка.
Сердечную боль нельзя игнорировать. При малейших проявлениях сбоев в работе сердца следует пройти обследование и курс лечения.
Другие причины у человека болей в сердце:
Такие боли очень распространены и при других болезнях:
- Миокардитах (воспаление сердечной мышцы – виновники бактерии и вирусы).
- Перикардите (воспаление сердечной сорочки).
Может подниматься температура и не имеют отношения к физической нагрузке. При приеме нитроглицерина боль не уходит.
- Остеохондроз нашего грудного отдела позвоночника. Характер таких болей снимают ибупрофеном, диклофенаком, индометацином.
- Межреберная невралгия и миалгия дают симптомы болей в сердце. При нажатии на мышцы между ребрами, почувствуется сильная боль. При глубоком вдохе она становится сильнее или перемене положения тела. Необходимо обезболивание.
- Заболевания пищевода, язва желудка также приносят боли в сердце.
- Гастрит или холецистит. Такая боль обостряется до или после приема и состава пищи.
- Пороки сердца и неврозы также дают боли в сердце.
Обязательное обследование необходимо при любых дискомфортных состояниях в области сердца, для того чтобы точно знать, что с вами.
Как отличить боль от несердечного происхождения
Любые покалывания, боли, сдавливания в левой части груди наталкивают на мысли о проблемах с сердцем. Так ли это? Следует отметить, что характер сердечной боли имеет отличия от некардиогенных проявлений.
- Боли не связанные с сердцем характеризуются:
- покалыванием;
- простреливанием;
- острой болью в груди, левой руке при кашле или резком движении;
- не исчезают после приема нитроглицерина;
- постоянным присутствием (не приступообразная).
Что касается сердечных болей, то они отличаются:
- тяжестью;
- жжением;
- сжатием;
- спонтанным появлением, приходят приступами;
- исчезновением (затиханием) после приема нитроглицерина;
- иррадированием в левую часть туловища.
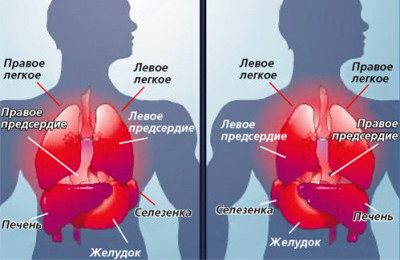
Необычное расположение сердца
Все знают, что сердце у человека расположено с левой стороны грудной полости рядом с легкими. Но это не всегда так. И дело даже не в том, что часть органа находится справа. Согласно особенностям строения человеческого тела, размещение сердца может быть косым, вертикальным и поперечным.

А еще, в зависимости от того, как размещаются остальные органы человека, границы расположения сердца могут существенно отличаться.
Поэтому вопрос, с какой стороны сердце, является очень актуальным.
Но если небольшие смещения в ту или иную сторону являются вариантами нормы, то существуют и патологии. У некоторых людей сердце от рождения не с левой стороны, а с правой.
Для такой особенности существует специальное название – синдром «зеркального расположения органов». Такое отклонение является редкостью.
Еще более редким бывает случай, когда все внутренние органы расположены на противоположной стороне. В этом случае большая часть сердца оказывается по правую сторону, а печень с желчным пузырем – слева.
Врачи не считают подобное явление чем-то опасным, если при этом не наблюдается сердечных заболеваний.
Человек может жить обычной жизнью, не испытывая трудностей и не нуждаясь в особых мерах.
Но в этом случае бывают проблемы с диагностикой любой болезни, поскольку боли, возникающие в органах, будут наблюдаться не там, где они должны быть. Это может создать определенные сложности.
Другое название этого явления – транспозиция. Известны случаи, когда человек доживал до старости, так и не узнав, что его сердце находится не слева. В настоящее время проводится УЗИ для детей, находящихся на первом году жизни, поэтому транспозицию выявляют быстро. Также эту особенность может обнаружить кардиолог во время обычного осмотра.
При транспозиции органам присуще не только зеркальное размещение – они также меняют форму зеркальным образом.
В отдельных случаях некоторые из органов могут быть просто не сформированы, что представляет опасность. Но если проблем со здоровьем нет, а все органы развиты, то нет необходимости в каком-то особом уходе или лечении.
Не нужно возвращать их на места с помощью операций, стоит только заниматься коррекцией имеющихся в их работе проблем
Важно только, чтобы врач знал, с какой стороны сердце у пациента, а также все остальные элементы организма
Это поможет при необходимости поставить правильный диагноз или предоставить правильную помощь. Поэтому сведения о наличии такой особенности должны быть зафиксированы в медицинской карте.
Причины этой аномалии не выявлены до сих пор, поскольку такая особенность является большой редкостью, и изучить ее непросто.
Возможно, такое происходит из-за воздействия неблагоприятных экологических факторов или вредного образа жизни матери в период беременности.
Также предполагают, что транспозицию вызывает генетическая предрасположенность. Но при этом, у людей с такой особенностью организма рождаются дети, органы которых расположены нормальным образом. Следовательно, по наследству транспозиция не передается.
Бывают случаи, когда внутреннее строение конкретного человека имеет существенные отличия от нормы, что обусловлено генетикой и вредными факторами внешней среды. Таким людям требуется тщательное обследование со стороны врачей, и знание своих собственных особенностей.
Автор статьи:
Елена Демидова
Об авторе
Дайте нам об этом знать —
поставьте оценку
Функциональные аритмии
Это также достаточно большая группа, включающая:
-
Нарушения ритма нейрогенного происхождения
Известно, что сердце находится под влиянием вегетативной нервной системы, которая осуществляет контроль деятельности всех внутренних органов. Она состоит из симпатических и парасимпатических нервов. Их влияние на сердце противоположно. Повышение тонуса блуждающего нерва (это парасимптический нерв) тормозит работу сердца, а повышение тонуса симпатической нервной системы, наоборот, возбуждает его деятельность. Обычно влияние блуждающего нерва и симпатических нервов находятся в состоянии равновесия. Однако днем превалирует активность симпатического отдела вегетативной нервной системы, а в ночное время — парасимпатической.- Чрезмерной активации симпатического тонуса способствуют стресс, сильные эмоции, интенсивная умственная или физическая работа, курение, употребление алкоголя, крепких чая и кофе, острой пищи. Возникающие в эти моменты аритмии называют симпатозависимыми. Нередко такие нарушения ритма возникают у больных с неврозами. Активация симпатического тонуса происходит также при заболеваниях щитовидной железы, при интоксикации, лихорадочных состояниях, заболеваниях крови.
- Другую группу составляют вагозависимые аритмии (от лат. nervus vagus — блуждающий нерв). У таких больных перебои в работе сердца возникают ночью. К усилению парасимпатического влияния на сердце и, соответственно, к появлению вагозависимых нарушений ритма могут приводить заболевания желудочно-кишечного тракта: кишечника, желчного пузыря, язвенная болезнь желудка и 12-перстной кишки, заболевания мочевого пузыря. В больных органах формируются рефлексы, в результате которых повышается активность блуждающего нерва.
-
Дисэлектролитные
Аритмии могут возникать из-за изменения содержания в крови или в сердечной мышце ряда химических элементов. Это, прежде всего, калий, магний и кальций. -
Ятрогенные
«Ятрогения» происходит от греч. «iatros» — врач и «genes» — порождаемый, возникающий. Под этим термином понимается любое болезненное состояние, возникающее в результате лечения. Это понятие очень широкое. Оно включает все: от неверно истолкованных врачебных рекомендаций до ошибочно подобранного лечения. Не всегда ятрогения является непредвиденной ситуацией. Иногда врач выбирает из двух зол меньшее и сознательно применяет лечение, неизбежно вызывающее побочные эффекты.
Что касается аритмий, то существует очень много лекарственных препаратов, применение которых может осложниться возникновением нарушения ритма. Существует даже такой парадокс. Лечение одной аритмии специальными противоаритмическими препаратами может привести к возникновению другой. Прежде всего, это относится к передозировке лекарств.
Поэтому, применяя любой противоаритмический препарат, нельзя забывать о его способности вызывать аритмию (аритмогенном действии). Безопасное лечение возможно только при индивидуальном подборе (тестировании) противоаритмических средств. -
Механические
Возникают при травмах грудной клетки, падениях, ударах, при повреждении электрическим током и др. -
Идиопатические
Когда причину аритмии все же установить не удалось, ее называют идиопатической, то есть беспричинной. Следует оговориться, что такие аритмии встречаются не слишком часто.