Последствия гистероскопии
Содержание:
Показания и противопоказания к проведению гистероскопии
Как диагностическая операция гистероскопия матки применяется при невозможности установить точный диагноз с помощью иных способов исследования, таких как МРТ, анализы крови, мочи и мазков, МРТ. назначается в случаях, когда для постановки точного диагноза недостаточно данных других методов исследования (УЗИ, МРТ, лабораторные исследования и т. д.). Процедура проводится при подозрении на следующие патологии:
- Врожденные или приобретенные аномалии анатомического строения матки и фаллопиевых труб;
- Злокачественные и доброкачественные опухолевые образования;
- Аномальное развитие и новообразования эндометрия (слизистой оболочки матки);
- Миоматозные узлы под слизистой оболочкой матки;
- Прободение матки.
- Менструальные нарушения, кровотечения в период менопаузы.
- Бесплодие различной этиологии.
Гистероскопия шейки матки позволяет:
- Определить размер и форму маточной полост;
- Выявить аномалии слизистой матки (эндометрия);
- Визуализировать наличие новообразований в матке;
- Провести диагностическое выскабливание цервикального канала и маточной полости для установления точного диагноза;
Удалить остатки контрацептива из полости матки.
Помимо диагностики, гистероскопия полости матки проводится и в лечебных целях – например, для малоинвазивных операций, таких как удаление полипа, папиллом, спаек и т. д.
Сделайте первый шаг — запишитесь на прием к врачу!
Записаться на прием к врачу
Проведение операции противопоказано в следующих случаях:
- Воспалительные процессы в матке (как имеющиеся, так и недавно перенесенные);
- Интенсивное маточное кровотечение;
- Развивающаяся беременность;
- Патологии шейки матки – рак, стеноз (сужение цервикального канала);
- Общие инфекционные заболевания (грипп, пневмония и т. д.);
- Заболевания печени, сердечно-сосудистой системы, почек в тяжелой стадии.
Решение о проведении гистероскопии шейки матки принимается врачом на основании данных анамнеза и других диагностических исследований. Хотя данная процедура является малоинвазивной, выполнять ее должен специалист в лечебном учреждении. В противном случае возможно травмирование репродуктивных органов, развитие инфекций, воспалений, кровотечений и других осложнений.
Фазы менструального цикла
Процессы в яичнике в течение менструального цикла:1 Менструация2 Созревающий фолликул3 Граафов фолликул4 Овуляция5 Жёлтое тело6 Жёлтое тело прекращает функционировать
Процессы, происходящие в течение менструального цикла, могут быть описаны как фазы, соответствующие изменениям в яичниках (фолликулярная, овуляторная и лютеиновая), и в эндометрии (менструальная, пролиферативная и секреторные фазы).
Фолликулярная/менструальная фаза
Началом фолликулярной фазы яичника или менструальной фазы матки считается первый день менструации. Длительность фолликулярной фазы, во время которой происходит окончательное созревание доминантного фолликула, индивидуальна для каждой женщины: от 7 до 22 дней, в среднем 14 дней.
Овуляторная
Приблизительно к седьмому дню цикла определяется доминантный фолликул, который продолжает расти и секретирует увеличивающееся количество эстрадиола, в то время как остальные фолликулы подвергаются обратному развитию. Достигнувший зрелости и способный к овуляции фолликул называется граафовым пузырьком. Во время овуляторной фазы, которая длится примерно три дня, происходит выброс лютеинизирующего гормона (ЛГ). В течение 36—48 ч происходит несколько волн высвобождения ЛГ, значительно увеличивается его концентрация в плазме. Выброс ЛГ завершает развитие фолликула, стимулирует продукцию простагландинов и протеолитических ферментов, необходимых для разрыва стенки фолликула и высвобождения зрелой яйцеклетки (собственно овуляция). В то же время снижается уровень эстрадиола, что иногда сопровождается овуляторным синдромом. Овуляция обычно происходит в ближайшие 24 ч после наиболее крупной волны выброса ЛГ (от 16 до 48 ч). Во время овуляции высвобождается 5—10 мл фолликулярной жидкости, в которой содержится яйцеклетка. Определить овуляцию можно путем измерения базальной температуры. Так же определяют пик ЛГ тест-полоски (продаются в аптеке)
Лютеиновая/секреторная фаза
Промежуток времени между овуляцией и началом менструального кровотечения называется лютеиновой фазой цикла (также известна как фаза жёлтого тела). В отличие от фолликулярной фазы, длительность лютеиновой — 13—14 дней (± 2 дня). После разрыва граафова пузырька стенки его спадаются, его клетки накапливают липиды и лютеиновый пигмент, это придает ему жёлтый цвет. Трансформированный граафов фолликул теперь называется жёлтым телом. Продолжительность лютеиновой фазы зависит от периода функционирования (10—12 дней) жёлтого тела, в это время жёлтое тело секретирует прогестерон, эстрадиол и андрогены. Повышенный уровень эстрогена и прогестерона изменяет характеристику двух наружных слоев эндометрия. Железы эндометрия созревают, пролиферируют и начинают секретировать (секреторная фаза), матка готовится к имплантации оплодотворенной яйцеклетки. Уровень прогестерона и эстрогена достигают пика в середине лютеиновой фазы, и в ответ на это снижается уровень ЛГ и ФСГ.
При наступлении беременности жёлтое тело начинает вырабатывать прогестерон до тех пор, пока плацента не разовьется и не станет секретировать эстроген и прогестерон.
Если беременность не появляется, жёлтое тело прекращает функционировать, снижается уровень эстрогенов и прогестерона, что приводит к отечности и некротическим изменениям эндометрия. Снижение уровня прогестерона также усиливает синтез простагландинов. Простагландины (ПГ) вызывают спазм сосудов и сокращение матки, происходит отторжение двух наружных слоев эндометрия. Уменьшение уровня эстрогена и прогестерона также способствует уменьшению ГРФ и возобновлению синтеза ЛГ и ФСГ, начинается новый менструальный цикл.
Фолликул яичника
Фолликул яичника (лат. folliculus ovaricus) — структурный компонент яичника, состоящий из яйцеклетки, окружённой слоем эпителиальных клеток и двумя слоями соединительной ткани.
Третичный фолликул
Ооцит
В фолликуле содержится ооцит 1-го порядка. Ядро ооцита называют «зародышевый пузырёк» germinal vesicle (см. иллюстрацию)
Гранулёзные клетки
Ооцит окружён слоем гликопротеинов, zona pellucida (zona striata). Он, в свою очередь, окружён слоем гранулёзных клеток.
Тека-клетки
Гранулёзные клетки окружены тонким слоем внеклеточного матрикса — базальной мембраной (на рисунке обозначена, как fibro-vascular coat). Вокруг базальной мембраны находятся тека-клетки.
Как проводится гистероскопия
Как проводят гистероскопию? Данная операция является достаточно простой — немалое значение, без сомнений, имеет опыт и квалификация хирурга. Во время проведения операции пациентка находится в гинекологическом кресле.
Перед тем, как проводят гистероскопию, пациентке делают наркоз. Диагностическая гистероскопия может проводиться без обезболивания.
Итак, гистероскопия — как проводится и какие этапы включает?
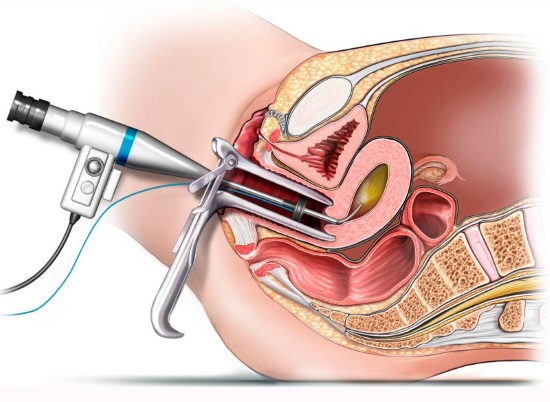
- Гистероскопия проводится следующим образом:
- Подготовка и антисептическая обработка наружных половых органов, влагалища и шейки матки.
- При помощи специальных хирургических расширителей расширяют цервикальный канал.
- Через влагалище и шейку матки в полость матки вводится гистероскоп.
- Для лучшей визуализации полости матки в нее вводится жидкость, или газ.
- При помощи хирургического инструментария, под контролем видеокамеры (она выводит увеличенное изображение на монитор) проводятся необходимые манипуляции — удаление миом, полипов, спаек, перегородок, доброкачественных новообразований, устранение анатомических дефектов, извлечение инородных тел из полости матки.
- Выкачивание из полости матки газа, или жидкости.
Делать операцию гистероскопию противопоказано при наличии у пациентки воспалительных заболеваний органов малого таза, при декомпенсированных заболеваниях сердечно-сосудистой, дыхательной систем, почек, печени, при беременности, при злокачественных процессах матки, или шейки матки.
Как проводится гистероскопия более детально расскажет хирург, а также он даст рекомендации после операции.
Показания для проведения диагностической гистероскопии
- подслизистый миоматозный узел, который вызывает деформацию полости матки;
- подозрение на внутренний эндометриоз тела матки;
- гиперплазия эндометрия (заболевание, при котором женщину беспокоят обильные, длительные менструации со сгустками);
- полип эндометрия ( вырастает вследствие воспалительного процесса , гормонального дисбаланса);
- любые виды нарушения менструального цикла;
- патологическое маточное кровотечение (при отсутствии патологии по данным УЗИ, поскольку полное представление о процессе в полости матки даст только гистероскопия с визуализацией процесса);
- остатки плодного яйца ( после неудачно проведенного медицинского аборта, без визуального контроля, в полости матки часто остаются элементы ткани, вызывающие воспаление);
- синехии (спайки) в полости матки (последствие воспалительных процессов, затрудняющих зачатие);
- бесплодие (можно оценить характер эндометрия и бережно взять биопсию для гистологического исследования состояния эндометрия, также провести осмотр полости матки на наличие спаек и проходимость устьев маточных труб);
- подготовка к ЭКО и не вынашивание беременности ( можно оценить характер эндометрия, бережно взять биопсию для гистологического исследования состояния эндометрия и исключить внутриматочную патологию);
- перфорация (прокол инструментом) стенок матки во время аборта или диагностического выскабливания без визуального контроля;
- осложненное течение послеродового периода (осмотр полости матки на наличие плацентарного полипа — остатков ткани плаценты в полости матки после самостоятельных родов, а также кесарева сечения. При наличии плацентарной ткани матка не может сократиться, и развивается воспалительный процесс;
- аномалии развития матки (диагностика внутриматочных перегородок, удвоения органов);
- наличие инородного тела в полости матки (части внутриматочной спирали, части инструментов после обычного выскабливания полости матки);
- контрольный осмотр полости матки после операций на матке ( по поводу аномалий развития матки, консервативной миомэктомии — удаления миоматозных узлов).
Гистероскоп имеет в своей конструкции петлю для прицельного удаления патологических образований (полипы, миомы, синехии и др.). Когда приходится использовать петлю для хирургии, то аппарат называют гистерорезектоскоп, а процедуру — гистерорезектоскопией.
Подготовка к оперативной гистероскопии.
Если в ходе процедуры необходимо провести хирургическую операцию, стандартная подготовка дополняется проведением клинических исследований. Точный список анализов выписывает оперирующий гинеколог на предварительной консультации после осмотра.
Часто туда входят:
- Исследование мазков из влагалища и цервикального канала, что необходимо для определения воспалительных и инфекционных состояний;
- Анализ крови на ВИЧ и RW;
- Определение группы и резус фактора крови;
- Клинический и биохимический анализ крови;
- Общий анализ мочи.
Операции всегда предшествует классический гинекологический осмотр и назначение ультразвукового исследования органов малого таза, что необходимо для изучения строения внутренних органов и выявления аномалий развития, что будет являться показаниями для проведения гистероскопии.. Так как манипуляция проходит под общим наркозом, то, пациентке может понадобиться консультация терапевта и кардиолога.
Многопрофильная клиника НЕОМЕД предлагает провести диагностическую и оперативную гистероскопию при помощи новейшего экспертного оборудования под контролем опытных высококвалифицированных специалистов, что позволит минимизировать риски развития осложнений.
2.Показания к проведению гистероскопии
Этот вид диагностики рекомендуется проводить на 6-10 день менструального цикла. По особым показаниям исследование назначается в более поздние сроки. Для лучшей визуализации проводится растяжение полости матки путём заполнения её физиологическим раствором или углекислым газом.
Гистероскопия является обязательным исследованием при бесплодии и невынашивании беременности, маточных дисфункциональных кровотечениях, нарушениях менструального цикла и кровотечениях после наступления менопаузы.
Обследование с использование гистероскопа позволяет выявить или подтвердить следующие виды патологий:
- спайки в полости матки;
- полипы;
- миомы и иные образования;
- гиперплазию;
- пороки развития и строения матки;
- перфорацию и инородные предметы в полости матки;
- заболевания эндометрия.
Лечебная составляющая гистероскопии может включать: получение материала для биопсии; рассечение спаек и перегородок; удаление полипов и миоматозных узлов.
Популярные вопросы по гистероскопии
Чем отличается офисная гистероскопия от обычной?
Диагностическая (офисная) гистероскопия проводится амбулаторно, без общего наркоза и использования расширителей. Диаметр современных гистероскопов — в пределах 5 мм. Метод позволяет изучить полость матки, цервикального канала и устья маточных труб на предмет патологии, рассечь синехии, удалить небольшой полип. При выявленных новообразованиях большого размера рекомендуется проведение традиционной гистероскопии.
Какие могут возникнуть осложнения после гистероскопии с РДВ?
Теоретически при патологически истонченных и рыхлых стенках матки возможна перфорация, развитие кровотечения, снижение артериального давления. В послеоперационном периоде есть вероятность развития воспалительного процесса, который купируется антибактериальной терапией.
Можно ли заменить гистероскопию УЗИ или МРТ матки и яичников?
МРТ с контрастом может быть информативно, например, для выявления полипов. Если требуется гистология или прогнозируются хирургические вмешательства, гистероскопия не может быть заменена методами визуальной диагностики. Если есть сомнения, спросите у своего гинеколога, почему показана именно гистероскопия в Вашем случае.
Вы можете задать дополнительные вопросы, узнать стоимость гистероскопии или записаться на прием, позвонив нам по телефону. Необходимая пациентам информация также имеется на сайте.
Чего ожидать после процедуры
По результатам осмотра врач определяет дальнейшую тактику ведения пациентки. Если в процессе исследования было проведено хирургическое лечение, пациентку переведут в палату дневного стационара, где в течение нескольких часов она будет находиться под наблюдением медперсонала. При отсутствии показаний к оперативному вмешательству, гинеколог подберет наиболее результативную терапевтическую схему. При необходимости операции, доктор проведет все необходимые предоперационные мероприятия и назначит дату вмешательства и госпитализации в стационар.
У вас есть вопросы?
С радостью ответим на любые вопросы
Координатор Татьяна
Как правильно готовиться к гистероскопии
Какой-либо сложной подготовки гистероскопия не предусматривает. Процедура осуществляется в течение первой недели после окончания менструации, но при наличии показаний может выполняться в любой день. Поскольку во многих случаях исследование дополняется хирургическим вмешательством, для чего потребуется наркоз, последний прием пищи должен быть не менее чем за 6–8 часов до обследования. Также перед гистероскопией нужно будет сделать ряд лабораторно-инструментальных тестов.
Гистероскопия без боли и дискомфорта в GMS Hospital
При выполнении гистероскопии в хирургическом центре GMS применяется общая анестезия. Вся процедура пройдет для пациентки абсолютно безболезненно, в состоянии медикаментозного сна. Оптимальный препарат и дозировку анестезиолог подберет, в соответствии с собранным анамнезом, результатами предварительного обследования и другими важными факторами. Запись на консультацию гинеколога GMS Hospital выполняется круглосуточно, онлайн или по телефону.
Оперативная гистероскопия
Использование эндоскопического оборудования позволяет не только диагностировать проблему, но и произвести коррекцию. Если ставится такая задача, используется гистероскоп с большим диаметром – от 8 до 10 мм. Просвет трубки такого гистероскопа даёт возможность ввести в матку необходимые хирургические инструменты.
Эндоскопически производятся:
-
рассечение перегородок и удаление спаек;
-
удаление полипов;
-
прицельное диагностическое выскабливание (взятие образцов тканей для дальнейшего исследования).
Хирургическую гистероскопию проводят под общей анестезией. Продолжительность вмешательства зависит от того, какая задача решается, среднее время составляет 1,5 часа. После операции необходимо 3-4 часа побыть под медицинским контролем в стационаре.
Считается нормальным, если 1-2 дня после гистероскопии будут наблюдаться спазмы и небольшие кровянистые выделения. В любом случае первые дни следует пользоваться тампонами, чтобы исключить инфицирование. Также придётся некоторое время воздержаться от половой жизни (более точно скажет врач).
Реабилитация после офисной гистероскопии
В большинстве случаев амбулаторная гистероскопия не требует обезболивания в реабилитационном периоде. Пациентки не нуждаются в применении спазмолитиков или кровоостанавливающих препаратов. Только 1/5 часть женщин отмечает скудные кровянистые выделения и незначительный дискомфорт внизу живота. Кроме того, после такого вмешательства нет необходимости в профилактическом приеме антибиотиков. Восстановление протекает довольно быстро: уже через 1 час после процедуры женщина может вернуться к обычной жизни.
Важно внимательно относиться к своему состоянию — следить за характером выделений из половых путей и измерять температуру тела. При появлении нетипичных симптомов обращайтесь к врачу.
Гистероскопия — «золотой стандарт» диагностики и лечения гинекологических болезней
Гинекологическая манипуляция (от «гистерос» — матка), заключающаяся в том, что с помощью уникального прибора – гистероскопа, врач-гинеколог может получить чёткую картину состояния полости матки.
Абсолютными показаниями к гистероскопии являются:
- миома матки;
- внутренний эндометриоз (аденомиоз);
- дисфункции менструального цикла;
- контактные кровотечения;
- гиперплазия эндометрия;
- полипы эндометрия;
- синехии;
- пороки развития матки;
- уточнение места расположения внутриматочного контрацептива;
- перфорацию (прободение) стенок матки;
- инородное тела;
- бесплодие.
Подготовка и проведение гисетроскопии

Хирургическая манипуляция проводится на 6-9-й день менструального цикла; диагностических мероприятиях во вторую фазу цикла.
При подготовке к операции необходимо провести весь комплекс необходимых исследования и анализов, который назначит лечащий врач.
За 3-4 дня до операции рекомендуется соблюдать диету и отказаться от продуктов, усиливающих газообразование.
За сутки до проведения гистероскопии желательно отказаться от приёма пищи. Употребление жидкости не возбраняется в неограниченном количестве, только не газированные напитки.
В день проведения пить жидкости нельзя. Придётся потерпеть.
С вечера, накануне операции необходимо очистить кишечник или с помощью клизмы или приёмом слабительных препаратов. Утром клизму можно повторить до отхождения светлой воды без каловых примесей. Волосы на лобке и в промежности необходимо тщательно побрить
В подготовительный период исключаются:
- интимная близость;
- применение щелочных моющих средств для интимной гигиены;
- спринцевание и постановка влагалищных свеч
Противопоказания к гистероскопии
Современная гистероскопия безопасная хирургическая манипуляция, проводимая под внутривенным наркозом, без возрастных ограничений, но, тем не менее существует целый ряд противопоказаний.
- Наличие того или иного инфекционного или венерического заболевания. Можно вернуться к вопросу о гистероскопии только после радикального пролечивания и устранения инфекции.
- Рак шейки матки, при котором значителен риск метастазирования при хирургическом вмешательстве
- Воспалительные заболевания половых органов. Как острые, так и хронические.
- Маточное кровотечение, в том числе менструальное.
- Гипертония в стадии обострения, ИБС, хроническая обструктивная болезнь лёгких, почечная недостаточность, нарушение свёртываемости крови.
- Стеноз (сужение) шейки матки
Диагностическая и контрольная гистероскопия занимает 15-20 минут и, практически безболезненна. Хирургическая гистероскопия занимает большое время, в зависимости от целей операций.
Если вам дорого ваше женское здоровье, ваш сексуальный комфорт и качество жизни, то рекомендуем один раз в год делать контрольную гистероскопию.
Выявление болезней матки на ранних стадиях значительно уменьшит риск развития тяжёлых патологий женской репродуктивной системы.
Причины эндометриоза
В современной гинекологии существует несколько точек зрения на причины возникновения заболевания.
Таким образом, в группу риска эндометриоза попадают многие женщины с ретроградными менструациями. Определить наличие или отсутствие ретроградной менструации довольно легко — достаточно консультации у профессионального гинеколога, которую вы можете получить в нашем медицинском центре «Евромедпрестиж». При этом все же не каждая женщина, у которой обнаруживается подобная особенность, болеет эндометриозом. На сегодняшний день ключевыми моментами, существенно повышающими предрасположенность к эндометриозу, считаются:
- некоторые особенности строения маточных труб, выявляемые при обследовании
- наследственные факторы
- различные нарушения в иммунной системе организма.
Генетическую предрасположенность к эндометриозу первыми обнаружили ирландские ученые. Анализ жалоб большого числа пациенток, а также их родственниц позволил выявить определенные закономерности. Так, если одна женщина больна эндометриозом, то вероятность этого же заболевания у ее сестры повышается примерно в пять раз. То же самое наблюдается в связке мать — дочь. Поэтому врачи нашего медицинского центра в первую очередь стараются как можно больше выяснять у пациентки о состоянии ее здоровья и жалобах ближайших родственниц. Кроме того, современные разработки в области диагностики эндометриоза в скором времени позволят надеяться на создание специального ДНК-теста, направленного даже не на диагностику ранних стадий развития заболевания, а на определение самой предрасположенности к болезни. Данная методика способна существенно снизить риск заболевания эндометриозом, если женщина, зная о своих особенностях, будет соблюдать необходимые профилактические меры.
Однако помимо наследственных факторов, существуют и другие, не менее важные моменты, влияющие на возникновение эндометриоза. Одним из таких моментов является нарушения в функционировании иммунной системы, которая поддерживает постоянство структуры тканей организма. Ее клетки призваны отслеживать разного рода изменения в клетках тканей, а также разрушать отклонения, под которые попадает и разрастание эндометрия за пределами оболочки матки. Однако не всегда система функционирует хорошо — могут случаться сбои, приводящие к «засорению» различных отделов организма. Для того чтобы избежать этого, специалисты нашего медицинского центра рекомендуют регулярно проходить соответствующее обследование с целью устранить заболевание в самом зародыше. Как вы уже успели заметить, картина жалоб при эндометриозе весьма различна и обширна, часто вообще не бывает жалоб. Чтобы предотвратить неприятнейшие последствия заболевания, такие как бесплодие, важна диагностика эндометриоза на самых ранних стадиях, и вы должны сами позаботиться о своем здоровье.
Кроме того, женщинам необходимо помнить, что весьма распространенной причиной эндометриоза являются все операции на матке — такие как кесарево сечение, аборты, прижигание эрозии шейки матки и пр. В связи с этим, после любых хирургических вмешательств крайне необходимо наблюдение врача, который вовремя сможет выявить какие-либо отклонения и своевременно устранить их.
Процедуры перед гистероскопией
Непосредственно перед гистероскопией также следует выполнить ряд рекомендаций врача, которые помогут улучшить эффективность процедуры и ускорить период восстановления:
- За неделю до манипуляции следует избегать спринцевания и вагинальных препаратов;
- За 2-3 суток нужно отказаться от половых контактов;
- Перед процедурой последний прием пищи должен быть не позднее 20:00, прием жидкости – 24:00;
- Необходимо принять душ и тщательно обработать кожу промежности;
- Следует удалить волосы в области промежности;
- На ночь нужно принять легкое успокоительное;
- С собой следует взять чистое нижнее белье, гигиенические средства, сорочку и халат из натуральных тканей.
При соблюдении всех рекомендаций лечащего врача период восстановления проходит быстро, неприятные ощущения и дискомфорт исчезают самостоятельно через 2-3 дня после гистероскопии без каких-либо последствий.
Как готовиться к гистероскопии
Процедуре предшествует гинекологический осмотр в зеркалах, позволяющий врачу определить состояние стенок влагалища и влагалищной части шейки матки. Кроме того, производится бактериологический мазок для анализа на наличие инфекций, при которых проводить процедуру запрещается. За неделю до гистероскопии пациентке необходимо отказаться от использования средств интимной гигиены и спринцеваний. Помимо этого, на этот же период следует прекратить использование спреев, таблеток, вагинальных свечей и других лекарств (если врачом не было оговорено иное). За 1–2 дня до гистероскопии также необходимо отказаться от интимной близости. Как правило, процедура проводится через несколько дней после менструации.
С какими показаниями обращаться
Показанием к полипэктомии является диагностированный полип цервикального канала при хорошей его визуализации при гинекологическом осмотре и предполагаемый полип по уз-картине и следующим симптомам::
- обильные месячные;
- дискомфорт, кровянистые выделения и боль при половом контакте;
- кровянистые выделения в межменструальный период.
Даже один из вышеперечисленных симптомов – веский повод записаться на консультацию к гинекологу. В ряде случаев полипы никак себя не проявляют и обнаруживаются непосредственно при осмотре. Именно поэтому регулярные профилактические визиты к врачу так важны.
Противопоказанием к операции является рак шейки матки, беременность, инфекционно-воспалительные процессы мочеполовых органов.
Подготовка, диагностика
Перед операцией вам надо будет пройти комплексное обследование, включающее:
- общие анализы крови и мочи;
- гемостазиограмму, анализ крови на свертываемость, резус-фактор и группу;
- анализы крови на сифилис, ВИЧ, гепатиты В и С;
- кольпоскопию;
- мазок на микрофлору, мазок на онкоцитологию;
- рентген легких или флюорографию;
- консультацию гинеколога, анестезиолога.
В клинике GMS весь комплекс исследований можно пройти за один день.
Как проводится операция
Удаление полипа цервикального канала выполняется под анестезией с минимальным дискомфортом для пациентки. Длительность операции составляет в среднем 10-15 минут. Под визуальным контролем врач подводит хирургические инструменты к ножке полипа и аккуратно его срезает, одновременно коагулирует сосуды. Прицельная точность дает возможность удалить образование, не травмируя окружающие здоровые ткани.
Иссеченный полип отправляют в лабораторию на гистологическое исследование. Если вмешательство проводится методом раздельного диагностического выскабливания на анализ отправляют весь, полученный при процедуре материал. Поскольку операция относится к «процедурам одного дня», реабилитация в стационаре не требуется. Вы сможете сразу вернуться домой.
У вас есть вопросы?
С радостью ответим на любые вопросы
Координатор Татьяна
Особенности реабилитационного периода
Период восстановления обязательно проводится под контролем врача, то есть, необходимы регулярные осмотры гинеколога. Применение малоинвазивных методик не требует наложения швов и дополнительной обработки поверхности раны после проведения вмешательства. Процесс заживления в первые два-три дня после операции, может сопровождаться небольшими болями (как при месячных) и небольшим сукровичным отделяемым – это минимальные неудобства в послеоперационном периоде
Длительность реабилитации зависит от применяемой хирургической тактики и составляет 3-7 дней. В течение этого времени рекомендуется:
соблюдать половой покой;
- не использовать тампоны;
- не спринцеваться;
- не принимать горячую ванну, исключить походы в бани, сауны;
- ограничить спортивные и физические нагрузки.
По показаниям, врач в послеоперационном периоде может назначить короткий курс антибиотиков. Удаление вагинальных полипов с помощью современных малоинвазивных методов дает возможность сократить восстановительный период всего до нескольких дней. Подробнее о режиме в период реабилитации расскажет гинеколог на консультации. Нужен хороший женский доктор – запишитесь на консультацию к нашему специалисту уже сейчас!
Подготовка к гистероскопии
Перед данной процедурой нужно пройти общий осмотр у гинеколога и сдать ряд анализов:
- общий анализ мочи и крови;
- исследование на ВИЧ-инфекцию;
- мазок из влагалища
Полный список необходимых анализов предоставляет медицинское учреждение.
А также требуется пройти обследование, которое включает в себя осмотр терапевта, ЭКГ, флюорографию, УЗИ органов малого таза.
Проведение гистероскопии назначается через несколько дней после окончания менструации. В день проведения гистероскопии нельзя пить и принимать пищу. При подготовке к гистероскопии матки следует воздержаться от половой близости на протяжении трех дней до данной процедуры. Воздержаться от приема любых лекарств в течение недели (если они не предусмотрены по медицинским показаниям).
Сколько длится операция гистероскопия
Часто задаваемые вопросы среди женщин — сколько длится гистероскопия, и какой используют наркоз при гистероскопии. Диагностическую гистероскопию можно проводить под местной анестезией, или вообще без обезболивания. Наркоз при гистероскопии хирургической преимущественно общий. Нередко прибегают к эпидуральному, или спинальному наркозу.
Однозначно сказать, сколько длится гистероскопия, трудно. Ведь длительность процедуры зависит в первую очередь от объема операции, тяжести патологии, развития осложнений в ходе операции. Хирургическая гистероскопия может длится от 20 минут до 1,5-2 часов.
1.Что такое гистероскопия?
Гистероскопия представляет собой эффективную методику обследования внутренней поверхности матки и цервикального канала. Специальный аппарат – гистероскоп – вводится в полость матки через влагалище. Он оснащён видеокамерой с подсветкой и позволяет проводить не только исследование, но и ряд лечебных процедур. Изображение от гистероскопа транслируется на экран, где врач в режиме реального времени имеет возможность осмотреть внутренние половые органы женщины.
Гистероскопия является достаточно безопасной процедурой, и она практически безболезненна. Эффективность гистероскопического обследования в ряде случаев превосходит иные диагностические методики в гинекологии.
Виды гистероскопии
Выделяют несколько видов гистероскопии. В зависимости от того, что необходимого выполнить в конкретном случае, принимается решение, манипуляция будет проводиться амбулаторно или же для её выполнения понадобится госпитализация пациентки в стационар. В зависимости от поставленных целей, гистероскопия может быть и оперативной. Во время диагностической процедуры выполняется только осмотр маточной полости, при этом не нарушается целостность эндометрия.
Оперативная гистероскопия заключается в том, что во время осмотра специальными тонкими щипцами удаляют внутриматочные образования, после чего их отправляют на гистологическое исследование. Диагностическая гистероскопия выполняется под местным обезболиванием, как правило, амбулаторно. Для производства оперативной гистероскопии требуется внутривенный наркоз. Она выполняется в условиях стационара.
Контрольная гистероскопия выполняется повторно с целью контроля качества лечения или определения последствий операции. Так, например, после гистероскопии полип может образоваться вновь, и тогда потребуется дополнительное лечение. В норме цервикальный канал не пропускает гистероскоп, поэтому для выполнения процедуры его приходится расширять при помощи специальных расширителей Гегара.
Чтобы для лучшей визуализации рельефа слизистой оболочки матки расправить орган, в его полость вводят или стерильную жидкость, или углекислый газ. Микрогистероскопия выполняется аппаратом маленького диаметра, и она не требует расширения цервикального канала.
В зависимости от сроков выполнения гистероскопии она бывает плановой (выполняется после подготовки пациентки), срочной (подготовка проводится в минимальном объёме) и экстренной, когда ставится вопрос об угрожающем жизни женщины состоянии. Данная процедура выполняется с диагностической целью перед операциями на органах малого таза. Она также проводится в процессе хирургического вмешательства для того, чтобы не рассекать скальпелем стенки матки для её внутреннего осмотра. Гистероскопия выполняется в любом периоде жизни: как у юных девушек, таки и у нерожавших и рожавших женщин, а также во время менопаузы.
ЭКО после гистероскопии
Многих волнует вопрос: через сколько после гистероскопии можно делать ЭКО? Все будет определяться полученным результатом. При отсутствии аномалий экстракорпоральное оплодотворение проводится сразу после окончания следующей менструации. В случае, если диагностическая гистероскопия показала наличие новообразований и превратилась в хирургическую, ЭКО делают после полного восстановления эндометрия. Как правило, на это уходит от 2 до 5 месяцев. В этот период назначается гормональное лечение, а также противовоспалительные препараты. По окончании курса часто проводится еще одно обследование.
Возможно ли удачное ЭКО после гистероскопии?
Гистероскопия перед ЭКО увеличивает шансы наступления беременности. Она не является обязательной, и ее необходимость определяет лечащий врач.
Видео: гистероскопия перед ЭКО — рассказ о личном опыте