Не пропустите сигналы организма: 8 симптомов избытка эстрогена у женщин
Содержание:
Результаты
Результаты исследования
Из 9296 исследований 42 соответствовали критериям, 2 из которых не были завершены. В мета-анализ включены 18 исследований
Описание исследований
- 40 исследований проводились с 1994 по 2014 года с участием от 12 до 439 участников (в среднем= 47)
- 10 исследований проводились с участием женщин в пременопаузе, 1 — в перименопаузе, 13-в постменопаузе, 12-при наличии СПКЯ
- В 1 исследовании не указан гормональный статус женщины
- 1 исследование-в предродовом периоде, 2 исследования-в послеродовом периоде
- Возраст от 15.5 до 71.0 лет
- ИМТ от 19.9 до 39.0 кг/м2
Эффект после проведенных испытаний
-
Первичные критерии:
-
Общий эстрадиол
- Общий эффект: снижение уровня общего эстрогена в ответ на физическую нагрузку (n = 18, SMD = −0.12, 95 % CI: −0.20 to −0.03, I2 = 0 %)
- Эффект более выражен при отсутствии дополнительных вмешательств
- Эффект был особенно выражен для упражнений
- на выносливость
- высокой интенсивности
- по 3-5 часов в неделю
- с дополнительным спортивным инвентарем и без него
- в групповых занятиях
-
Свободный эстрадиол
- Был оценен в пяти исследованиях, в которые не входили упражнения с отягощением
- Физическая активность отразилась в снижении концентрации свободного эстрадиола (n = 5, SMD = −0.20, 95 % CI: −0.31 to −0.09, I2 = 0 %)
- Эффект оказался особенно выраженным при сравнении:
- группы женщин, НЕ выполняющих упражнения с ИМТ менее 30 кг/м2
- группы женщин, выполняющих упражнения высокой интенсивности
- Эффект не находился в зависимости от гормонального статуса, потери массы тела после тренировок, количества часов тренировок в неделю, вида упражнений
- Включая исследование Friedenreich et al., общий эффект остается значительным (SMD = −0.17, 95 % CI: −0.30 to −0.04, I2 = 0 %)
-
Общий эстрадиол
-
Дополнительные критерии
- Другие эстрогены:
- Эффект на циркулирующий эстрон незначителен (n = 4, MD = −1.67, 95 % CI: −3.62 to 0.28, I2 = 0 %)
- Некоторые исследования указывали на незначительные изменения концентрации метаболитов эстрогена
- Андрогены:
- Тестостерон общий — незначительное снижение (n = 21, MD = −1.36, 95 % CI: −3.83 to 1.11, I2 = 61 %)
- Тестостерон свободный- значительное синжение, более выражено при тренировках с отягощением (n = 9, MD = −0.18 pg/ml, 95 % CI: −0.29 to −0.07, I2 = 0 %)
- Андростендион- значительное снижение, более выражено после тренировок с дополнительным инвентарем (n = 7, MD = −33.87 pg/ml, 95 % CI: −64.44 to −3.29, I2 = 9 %)
- ДГЭА -сульфат- незначительное снижение (n = 8, MD = −0.31 μmol/l, 95 % CI: −0.57 to −0.06, I2 = 0 %)
- ДГЭА -результат не значителен (n = 4, MD = −0.08 ng/ml, 95 % CI: −0.50 to 0.35, I2 = 0 %)
- Данные эффекты независимы от гормонального статуса, ИМТ, потери веса после тренировок
- ГСПГ -значительное повышение (n = 14, MD = 3.93 nmol/l, 95 % CI: 0.98–6.87, I2 = 75 %), наиболее выраженный эффект в группе женщин с СПКЯ (n = 8, MD = 6.76 nmol/l, 95 % CI: 5.56–7.96, I2 = 77 %)
- Антропометрические показатели: значительное снижение массы тела, снижение ИМТ, уменьшение общей жировой массы, уменьшение окружности талии
- Гормональный статус:
- нарушений менструального цикла у женщин в пременопаузе не выявлено
- в группах с СПКЯ было отмечено улучшение основных характеристик менструального цикла (регулярность, длительность)
- у женщин в постменопаузе патологические симптомы не отмечены
- Побочные эффекты: значительное снижение минеральной плотности кости, незначительные повреждения ОПА
- Другие эстрогены:
Что такое менопауза? Это не болезнь?
Менопауза – это физиологический период жизни для всех женщин, который наступает в среднем в возрасте 51,3 года. Это серьезное потрясение в организме, где снижение выработки эстрогена и прогестерона может привести к появлению множества симптомов, которые ухудшают качество жизни.
Фазы менопаузы
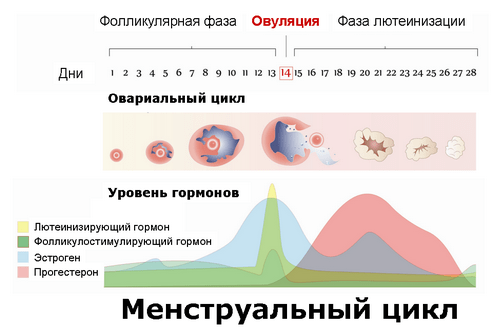
Женские половые гормоны, эстрогены и прогестерон в основном вырабатываются фолликулами яичников. Максимальное количество фолликулов находится в яичниках плода, еще в утробе матери. При рождении их число уже меньше, и впоследствии постоянно сокращается.
Примерно к 50 годам функция яичников постепенно прекращается, а баланс и синтез секретируемых гормонов нарушается. Овуляция в яичниках происходит реже или полностью исчезает, что означает, что желтое тело, вырабатывающее прогестерон, больше не формируется, что снижает его уровень в организме. Эстрогены все еще производятся, это приводит к относительному избытку эстрогенов. Следствием процесса становится нерегулярный менструальный цикл и дисфункциональные кровотечения.
Симптомы ранней менопаузы часто возникают еще в предменопаузе. Это вазомоторные симптомы, такие как:
- приливы;
- потливость (особенно ночью);
- сердцебиение;
- головные боли;
- головокружение;
- шум в ушах;
- озноб;
- вздутие живота;
- изменения кровяного давления.
Головная боль
Также возможны психологические симптомы:
- подавленное настроение;
- беспокойство;
- повышенная раздражительность;
- перепады настроения;
- бессонница или сонливость;
- недостаток энергии;
- снижение либидо.
В этот период женщина часто не связывает вышеуказанные психологические жалобы с надвигающейся менопаузой и поэтому обращается не к гинекологу, а к терапевту. Врач назначает седативные средства или антидепрессанты. Это не правильно: при симптомах менопаузы нужно идти в гинекологическую клинику и лечить гормональные проблемы, а не их последствия.
В 2013 году Британское общество менопаузы (англ. British Menopause Society) рекомендовало врачам консультировать по вопросам здоровья и здорового образа жизни всех женщин около 50 лет. А также для каждой пациентки составлять индивидуальный план лечения в период менопаузы и в последующий период, таким образом обеспечивая более долгую и здоровую жизнь. Подчеркивается, что наибольшая возможность профилактики негативных симптомов – это ранняя менопауза.
Рекомендации Британского общества менопаузы гласят, что даже кратковременное использование гормонов методом ЗГТ в начале менопаузы улучшает настроение и снимает депрессию. В этом случае срабатывает так называемый эффект домино из-за исчезновения вегетативных симптомов и прямого антидепрессивного эффекта. Психиатрическое консультирование рекомендуется женщинам, страдающим жесткой депрессией или когда нет улучшения после лечения гормонами.
С годами запасы фолликулов истощаются, и вырабатывается все меньше и меньше эстрогена, поэтому на основе обратной связи гипофиз выделяет еще больше фолликулостимулирующих (ФСГ) и лютеинизирующих (ЛГ) гормонов. Даже стимулированный яичник перестает выделять половые гормоны (эстроген и прогестерон) – наступает менопауза.
В среднем через 3-5 лет после наступления менопаузы промежуточные симптомы включают урогенитальные расстройства:
- сухость влагалища;
- зуд;
- болезненный половой акт;
- опускание влагалища;
- частое и болезненное мочеиспускание;
- рецидивирующие инфекции мочевыводящих путей;
- недержание мочи.
Частое и болезненное мочеиспускание
Атрофия соединительной ткани и нарушение синтеза коллагена приводят к выпадению волос, переломам ногтей, истончению и сухости кожи, болям в костях и суставах. Эти признаки относятся к симптомам позднего климакса, остеопорозу, сердечно-сосудистым заболеваниям, старческой деменции (слабоумию).
Этот период каждая женщина переносит индивидуально. Поскольку основной причиной этих симптомов является недостаток половых гормонов, наиболее эффективным лечением для улучшения качества жизни женщины будет лечение гормонами. В гинекологии для уменьшения симптомов дефицита эстрогена применяется комбинация эстрогена (E) и эстрогена / прогестина (E / P).
Резюме
Обоснование. Акне вульгарное (аcne vulgaris) – хроническое воспалительное заболевание, проявляющееся открытыми или закрытыми комедонами и воспалительными поражениями кожи в виде папул, пустул, узлов.
Цель исследования:
повышение эффективности и безопасности терапии папуло-пустулезной формы акне путем включения в схему лечения системного антибиотика миноциклин в минимальной суточной дозировке 50 мг в сочетании с топической фиксированной комбинацией адапален+БПО в соответствии с клиническими рекомендациями.
Методы. Под наблюдением находились 20 пациентов с папуло-пустулезной формой акне тяжелой степени в возрасте от 14 до 39 лет.
Среди них 16 женщин и 4 мужчин. В зависимости от возраста пациенты были распределены на 2 группы: 1-я группа (n=11) – вульгарное акне (пациенты 14–24 лет), 2-я группа (n=9) – акне взрослых (пациенты старше 25 лет). Все пациенты получали курс препарата
Минолексин (миноциклин) в суточной дозировке 50 мг перорально в течение 6–8 недель, топический препарат (адапален+бензоилпероксид) и специализированную дерматокосметику (очищение, увлажнение). В качестве методов контроля использованы шкалы IGA и HRQOL, а также данные лабораторных анализов (общий анализ крови, биохимический анализ крови – АСАТ, АЛАТ, ГГТП, ANA).
Результаты. На фоне проведенной терапии у 7 (64%) пациентов первой группы достигнуто полное очищение кожи – IGA=0, у 4 (36%) – практически чистая кожа – IGA<1. У 5 (56%) пациентов второй группы достигнуто полное очищение кожи – IGA=0, у 4 (44%) – практически чистая кожа – IGA<1. У пациентов 1-й группы по данным опросника HRQOL показатели самовосприятия улучшились на 42,7%, эмоциональной сферы – на 37%, социальной сферы – на 38,7%, симптомы акне – на 44%. У пациентов 2-й группы показатели самовосприятия улучшились на 53%, эмоциональной сферы – на 41,7%, социальной сферы – на 47,4%, симптомы акне – на 51,6%. Суммарно, по данным шкалы HRQOL, имело место улучшение у пациентов 1-й группы на 40,5%, у пациентов 2-й группы на 48,6%. На протяжении всего периода наблюдения не возникло нежелательных явлений, требующих отмены или коррекции назначенной терапии.
Заключение.
Минолексин (миноциклин) является высокоэффективным и безопасным препаратом в суточной дозировке 50 мг для лечения пациентов с папуло-пустулезной формой акне тяжелой степени и может быть рекомендован для широкого применения в клинической практике в т.ч. в сочетании с топической терапией фиксированной комбинацией адапален+БПО.
Ключевые слова:
миноциклин, фиксированная комбинация адапален+бензоил пероксид, акне папуло-пустулезное тяжелой степени
Для цитирования: Круглова Л.С., Грязева Н.В. Опыт применения миноциклина в суточной дозировке 50 мг и топической терапии у пациентов с вульгарным акне. Фарматека. 2020;27(8): . DOI: https: //dx.doi.org/10.18565/pharmateca.2020.8.00-00
Тестостерон
Тестостерон, хоть и считается условно мужским гормоном, у женщин также вырабатывается при помощи надпочечников и половых желез. Тестостерон имеет непосредственное влияние на красоту кожи. «Он повышает скорость обновления клеток эпидермиса и увеличивает выработку коллагена за счет стимуляции соединительной ткани, производящей протеины, необходимые для синтеза коллагена, – говорит Ирина Вяткина. – С возрастом наблюдается снижение синтеза тестостерона. В результате замедляется регенерация кожи, снижаются ее защитные функции и упругость». Такие же симптомы могут наблюдаться и в молодом возрасте из-за гормональных нарушений. Повышение уровня тестостерона в норме происходит во второй фазе цикла, что вместе с прогестероном провоцирует образование прыщей. Сейчас набирает популярность тестостероновая терапия, которая улучшает качество кожи при возрастном снижении синтеза гормона. Врачи предупреждают, что самостоятельным приемом тестостерона можно сильно навредить своему здоровью – такая терапия проводится только по показаниям под наблюдением эндокринолога.
Пролактин, чрезвычайно важный женский гормон во время беременности и кормления грудью
Гормон, который как у женщин, так и мужчин связан с влиянием на репродуктивную функцию, – это пролактин (ПРЛ).
Это пептидный гормон, также известный как лютеотропный гормон (ЛТГ), который вырабатывается в основном в передней доле гипофиза и в меньшей степени в матке и груди у женщин, в простате у мужчин и в коже или в жировой ткани.
На протяжении многих лет ученые поставили перед этим гормоном более 300 различных задач, которые можно разделить на:
- репродуктивные,
- метаболические,
- регуляторные – в области жидкостей (осморегуляция), иммунной системы или поведенческих функций.
Почему пролактин называют женским гормоном? В основном потому, что он отвечает за многие важные функции во время беременности и кормления грудью. Прежде всего, соответствующая концентрация этого гормона поддерживает работу желтого тела, которое отвечает за выработку прогестерона, еще одного необходимого гормона. для поддержания беременности.
Также стоит знать, что само название пролактин происходит от прямой связи с лактацией, то есть с функцией стимулирования выработки молока, которая возникает в ответ на грудное вскармливание. Пролактин стимулирует рост молочных желез во время беременности и вызывает лактацию.
Более того, у кормящих женщин он подавляет секрецию фолликулостимулирующего гормона (ФСГ) и лютеинизирующего гормона (ЛГ), тем самым блокируя овуляцию и менструацию, особенно в первые месяцы послеродового периода.
На регуляцию уровня пролактина влияют допамин (гормон, секретируемый гипоталамусом) и эстрогены.
Каковы нормы пролактина? Концентрация должна быть в пределах 5-25 нг / мл, однако ее следует оценивать на основе стандартов, представленных по результатам конкретного теста. Другое дело, что пролактин не всегда остается одинаковым. Вполне естественно, например, повышение пролактина при беременности и в период кормления грудью.
Колебания этого гормона также наблюдаются во время менструального цикла. Вначале он немного повышается, а во второй половине постепенно снижается. Таким образом, можно выделить разные нормы пролактина для женщин. Он должен быть:
- в фолликулярной фазе ниже 23 мкг / л,
- в лютеиновой фазе ниже 40 мкг / л,
- а в третьем триместре беременности до 400 мкг / л.
Также стоит упомянуть, что значения пролактина могут выражаться в разных единицах. В основном в мл / мл и в ульях / мл. Их пересчитывают по формуле 1 нг / мл = 20 мМЕ / л.
Более того, концентрация пролактина также связана с циркадным циклом. Во второй половине ночи уровень гормона повышается, достигает пика ранним утром, а затем постепенно снижается.
На изменения уровня этого гормона также влияют стресс, половой акт, обильная пища или физические упражнения.
Любые нарушения требуют проведения теста на уровень пролактина. Обследование включает анализ образца крови, взятого утром натощак, предпочтительно между 8 и 12 часами.
Что может означать избыток пролактина? Все зависит, конечно, от описанных выше условий. Однако, если женщина даже не беременна, повышенный уровень пролактина может означать:
- более 25 нг / мл – возникновение нерегулярных периодов и неовуляторных циклов,
- более 50 нг / мл – полную остановку менструации,
- более 100 нг / мл – риск опухоли гипофиза.
Слишком высокий уровень пролактина может проявляться как:
- нарушения менструального цикла, в том числе скудные кровотечения с тенденцией к полной остановке,
- боль и чувствительность груди,
- галакторея, то есть подтекание молока из сосков, даже вне беременности или кормления грудью,
- снижение полового влечения,
- сухость влагалища, которая может привести к боли во время полового акта.
Снижение полового влечения
Стоит знать, что избыток пролактина у женщин может привести к проблемам с беременностью. Гиперпролактинемия, так называемое повышение уровня гормона пролактина, может иметь вышеупомянутый физиологический фон:
- во время беременности или кормления грудью, во время сна или физических упражнений,
- при патологических состояниях, вызванных различными заболеваниями, включая аденому гипофиза, почечную или печеночную недостаточность, гипотиреоз или прием определенных лекарств.
Гипопролактинемия, то есть снижение концентрации пролактина ниже нормы, диагностируется гораздо реже. В основном это происходит у людей, страдающих гипопитуитаризмом.
Причины гормональных нарушений у женщин
Из-за целого ряда факторов производство гормонов имеет тенденцию с течением времени снижаться. Чем ближе климакс — тем больше шансов столкнуться с этой проблемой. Ослабление производства даже одного гормона или, наоборот, перепроизводство другого приводит к гормональному дисбалансу, активно влияющему на женское здоровье.
Еще одна физиологическая причина изменения гормонального фона — беременность. В этот период происходит полная гормональная перестройка, так как организм получает сигнал о подготовке к родам и кормлению. Патологические отклонения от нормы гормонов приводят к выкидышам, преждевременным родам, отсутствию молока, плохому сокращению матки после родов.
Гормональные нарушения часто обнаруживаются и у совсем молодых женщин. Ведь количество женских гормонов может меняться от месяца к месяцу и зависит от таких бытовых факторов, как питание, вес, объем физических нагрузок, стрессы. Также серьезные изменения происходят при овуляции и некоторых гинекологических патологиях, например, при поликистозных яичниках, при заболеваниях надпочечников, щитовидки и др. Огромное значение имеет и наследственность.
Гормональный дисбаланс может быть вызван и искусственно! Неправильно подобранные противозачаточные таблетки, ошибочная гормональная заместительная терапия, угрожающие факторы образа жизни (снижение подвижности, прием наркотических веществ), бесконтрольный прием различных препаратов, например, для похудения — все это дает свои негативные плоды.
Фемостон – один из вариантов лечения симптомов у женщин в менопаузе
Чтобы понять, как работает ЗГТ, можно рассмотреть действие препарата, часто назначаемого в Европе. Фемостон – это лекарство, содержащее гормоны – микронизированный 17β-эстрадиол и дидрогестерон.
Фемостон
Существует 3 различных фармацевтических формы препарата с различной дозировкой, подбираемой гинекологом индивидуально.
Например, Фемостон 1 мг / 10 мг представляет собой циклическое лечение в низких дозах, т.е. эстрогены вводятся непрерывно, а гестагены – в течение 14 дней. После их приема у пациентки возникает кровотечение. В пачках содержится 28 таблеток, принимаемых по 1 таблетке без перерыва. Каждая таблетка содержит 1 мг 17β-эстрадиола, а последние 14 таблеток содержат 10 мг дидрогестерона. Препарат применяют, если последняя менструация была менее года до начала лечения. Такое сочетание гормонов обычно хорошо переносится. Побочные реакции возникают редко. Среди них распространены: головная боль, боль в спине, животе или груди, гиперчувствительность молочных желез.
Непрерывный режим гормонотерапии используется, если последняя менструация была более чем за год у женщин в менопаузе или более чем за 2 года до наступления преждевременной недостаточности яичников. В этом случае лекарство содержит 28 таблеток. Каждая таблетка содержит одинаковое соотношение 17β-эстрадиола и дидрогестерона. Препарат принимают ежедневно по 1 таблетке без перерыва.
Такой вариант лечения показан для женщин, страдающих от симптомов дефицита эстрогена, или для профилактики остеопороза у женщин с повышенным риском переломов, которые не переносят или которым запрещено принимать другие лекарства для профилактики остеопороза. Защитный эффект на кости зависит от дозы эстрогена. Исследования показали, что гормоны, вводимые во время перименопаузы, оказывают длительное защитное действие на кости в течение многих лет даже после отмены.
Какую дозу препаратов для ЗГТ выбрать? Общее правило состоит в том, что оптимальная доза и продолжительность лечения подбираются индивидуально с учетом тяжести симптомов и реакции на назначенное лечение.
Часто лечение начинают с самой низкой, но эффективной дозы эстрогена, т.е. препарата, содержащего 1 мг эстрадиола 17-β. Если симптомы сохраняются в течение примерно 2–3 месяцев, дозу увеличивают. Большинству женщин достаточно низких доз эстрогена в 1 мг, чтобы облегчить симптомы. Очень низкие дозы эстрадиола 0,5 мг эффективны для контроля субъективных симптомов и поддержания минеральной плотности костей у женщин в постменопаузе.
Согласно заявлению Международного общества менопаузы, дидрогестерон, входящий в состав препаратов для ЗГТ, связан с лучшим профилем риска рака груди, чем синтетические гестагены. Но ЗГТ в любом случае не следует применять женщинам с диагнозом:
- рак груди;
- патология слизистой оболочки матки;
- необъяснимое генитальное кровотечение;
- венозная тромбоэмболия (тромбоз глубоких вен, тромбоэмболия легочной артерии);
- тромбофильная эмболия;
- артериальный тромболизис;
- острое заболевание печени;
- порфирия;
- аллергии на действующее вещество.
Рак груди
Что такое гипофункция яичников?
Гипофункцию яичников (или недостаточность функции яичников) принято рассматривать не как самостоятельное заболевание, а как ряд гинекологических нарушений, связанных с нарушением функционирования этих органов. Если по какой-то причине их работа нарушена, в результате чего не производится необходимое количество половых гормонов, речь идет о гипофункции яичников у женщин. Это может привести к нарушению менструального цикла, отсутствию овуляции и бесплодию.

Вырабатываемые яичниками гормоны участвуют не только в выполнении женщиной ее детородной роли. Помимо этого, они влияют на работу других органов и систем, таких как сердечно-сосудистая, нервная, опорно-двигательная (костная), кожа и т.д., отвечая за нормальное функционирование организма в целом. Яичники взаимодействуют по типу обратной связи с гипоталамусом, гипофизом, надпочечниками, щитовидной железой и ЦНС. Поэтому при наличии гипофункции яичников может страдать весь женский организм.
Диагностика яичниковой недостаточности (дисфункции яичников)
Для постановки точного диагноза необходимы следующие обследования:
- Посещение гинеколога для сбора анамнеза, оценки телосложения и внешнего вида вторичных половых признаков пациентки, осуществления гинекологического осмотра на кресле.
- Проведение трансвагинального или трансабдоминального УЗИ органов малого таза.
- Проведение кольпоскопии для оценки состояния слизистой стенок влагалища, формы и размеров и возможной патологии шейки матки.
- Составление графика базальной температуры.
- Забор венозной крови для анализа на уровень содержания в ней гонадотропных гормонов (фолликулостимулирующего (ФСГ) и лютеинизирующего (ЛГ), пролактина ТТГ, АКТГ), эстрогенов и прогестерона.
- При необходимости проводится МРТ гипофиза (если есть подозрение на наличие нарушений в области гипофиза и гипоталамуса).
МЕНОПАУЗА И СОСТОЯНИЕ ВОЛОС
В период менопаузы яичники прекращают вырабатывать гормоны, которые отвечают за воспроизводство и могут влиять на сексуальное поведение. Снижение уровня циркулирующих эстрогенов влияет на всю цепочку репродуктивной функции женщины – от мозга до кожи. Типичным возрастом наступления менопаузы является диапазон между 45 и 55 годами. Женщины в постменопаузе сталкиваются с такими дерматологическими проблемами, как атрофия, сухость, зуд, потеря упругости кожи и гибкости, повышенная травмируемость кожи, сухость волос и алопеция . В настоящее время принято считать, что эти явления вызваны низким уровнем эстрогенов.
Клинические свидетельства влияния эстрогенов на рост волос были получены в ходе наблюдения последствий беременности, приема гормональных препаратов, влияющих на метаболизм эстрогенов, и менопаузы на состояние волос. В период второй половины беременности доля анагенных волос увеличивается с 85 до 95% , при этом доля волос с большим диаметром стержня также выше, чем у женщин того же возраста, которые не готовятся к материнству. После родов происходит стремительный переход фолликулов из фазы продленного анагена в фазу катагена, а затем телогена, с последующим повышенным выпадением волос, заметным через 1–4 месяца (послеродовой эффлувиум). Повышенное выпадение волос, наблюдаемое у многих женщин в период от 2 недель до 3–4 месяцев после прекращения приема пероральных контрацептивов, напоминает выпадение волос, обычно наблюдаемое после родов. Противозачаточные таблетки или гормональная заместительная терапия прогестагенами, которые обладают андрогенной активностью (норэтистерон, левоноргестрел, тиболон), чаще вызывают общее облысение у генетически предрасположенных женщин. Высказывалось предположение, что при генетической предрасположенности провоцирующим фактором выпадения волос у женщин может выступать соотношение эстрогенов к андрогенам . Этому соответствует и выпадение волос, спровоцированное у предрасположенных женщин лечением ингибиторами ароматазы при раке молочной железы . И наконец, женщины в постменопаузе демонстрируют повышенную склонность к выпадению волос по мужскому типу .
Эстрогены, безусловно, выполняют важную функцию во многих отделах человеческой кожи, в том числе в эпидермисе, дерме, сосудистой сети, волосяном фолликуле, а также в сальных и потовых железах, играющих значительную роль в старении кожи, пигментации, росте волос и выработке кожного себума . Помимо изменения транскрипции генов при помощи реагирующих на эстроген элементов, 17-бета-эстрадиол (Е2) также изменяет метаболизм андрогенов в пилосебационном комплексе, который сам по себе демонстрирует заметную активность ароматазы – ключевого фермента в преобразовании андрогенов в Е2. Таким образом, волосяной фолликул одновременно является мишенью для эстрогенов и их источником. Установлено, что эстрогены влияют на рост волосяного фолликула и цикличность путем связывания с экспрессируемыми локально высокооаффинными рецепторами эстрогена (РЭ). Открытие второго внутриклеточного рецептора эстрогена (ERbeta), выполняющего отличающиеся от классического рецептора эстрогена (ERalpha) клеточные функции, а также идентификация мембранных рецепторов эстрогена в волосяном фолликуле стали теми направлениями, которые подлежат дальнейшему исследованию для понимания механизма действия эстрогена на рост волос .