Общий и ионизированный кальций в крови
Содержание:
- Что влияет на усвоение кальция
- Остеопороз
- Расшифровка
- Диагностика остеопороза у женщин и мужчин
- Таблетки, повышающие кальций в крови
- Наши медицинские центры
- ТТГ при беременности
- Насколько важен кальций?
- Кальций радиоактивный
- Причины и симптомы дефицита
- Низкий прогестерон у женщин
- Магний крови
- Дефицит кальция в организме человека
- Вывод
Что влияет на усвоение кальция
Кальций относится к трудноусвояемым макроэлементам, поскольку для его абсорбции требуется наличие следующих веществ в организме: магния, фосфора, калия, цинка, марганца, кремния, хрома, витаминов D, К и С. Причём избыточное количество первых двух соединений препятствует его полноценному усвоению.
Оптимальное соотношение кальция, магния и фосфора в еде или биодобавках – 2 : 1 : 1. Учитывая, что минерал «переходит» в биодоступную форму только под действием желудочного сока, приём его и щелочных веществ, нейтрализующих соляную кислоту, в том числе углеводов, ведёт к снижению усвоения элемента в кишечнике. При этом, совместное употребление соединения с ревенем, шпинатом, петрушкой, капустой, щавелем, редькой и смородиной потенцирует образование оксалатных камней в почках.
Помните, хорошо всасывается кальций из молочных продуктов за счет оптимального соотношения нутриентов и присутствия молочнокислых бактерий в таких изделиях. Причём для повышения биодоступности минерала допустимо использовать полезные жиры
Однако важно учитывать, что избыток или нехватка липидов в пищевом рационе препятствует полноценной абсорбции «костного» вещества, поскольку в первом случае для его расщепления недостаёт жёлчных кислот, а во втором – жирных кислот
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Оптимальное соотношение кальция и жира на одну порцию еды – 1 : 100.
Остеопороз
Основное заболевание, которое вызывается дефицитом кальция — остеопороз. Это заболевание, при котором нарушается структура и прочность кости и повышается риск переломов. Остеопороз входит в четверку основных причин смертности и инвалидности. Помимо остеопороза в ТОП 4 входят сердечно-сосудистые заболевания, сахарный диабет и злокачественные опухоли.
Никаких ранних проявлений остеопороза нет — процесс разрушения костей может идти десятилетиями. Основное его проявление — переломы при небольших травмах или вообще без них.
Почему это заболевание опасно?
Его редко диагностируют в начальной стадии, и еще реже лечат, из-за отсутствия симптомов. Многие считают, раз не болит, то и заболевания нет.
Ошибочно считается, что остеопороз — это заболевание пожилых людей. Да, большинство из зарегистрированных пациентов — люди старше 50 лет. Но изначально заболевание возникает, когда вам от 25 до 35.
Согласно российским рекомендациям, оценка риска остеопороза и переломов должна проводиться у всех женщин и мужчин старше 50 лет. Однако, если есть риск развития остеопороза, врачи советуют проверяться и всем, кто моложе этого возраста, не реже раза в год.
Вас можно отнести в группу риска развития остеопороза, если:Вас можно отнести в группу риска развития остеопороза, если:
- В вашей семье ранее диагностировали остеопороз;
- Вы относитесь к группе риска дефицита кальция;
- У вас были переломы, когда вы легонько ударились или упали с небольшой высоты;
- Менопауза наступила раньше 45 лет;
- Вы принимаете препараты (стероиды) для лечения астмы, артрита или кишечных заболеваний. Или если вы пьете антидепрессанты, противосудорожные лекарства более месяца;
- Вы женщина и у вас нерегулярный цикл;
- У вас точно диагностировали гормональный сбой.
Если хотя бы один из пунктов про вас, советуем вам пройти обследование и сдать анализ, который оценит ваш минеральный обмен. Он позволит оценить процессы всасывания, переноса и выброса кальция, фосфора, магния в костях и крови. Не забудьте добавить к нему анализ на витамин Д. Сдайте анализы и отнесите врачу (терапевту или остеопату). В зависимости от результатов, он назначит вам правильное лечение или подкорректирует его.
Расшифровка
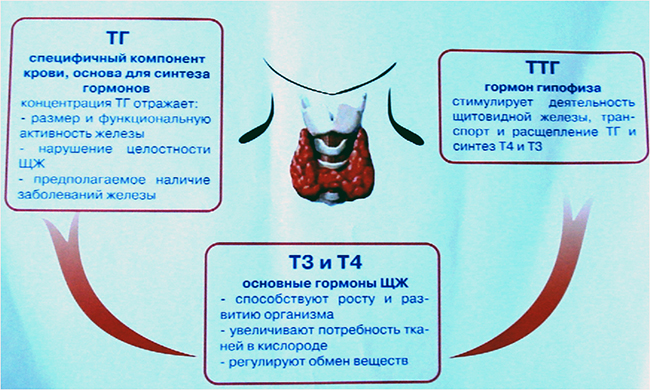
Увеличение концентрации ТТГ в крови может свидетельствовать о:
- Первичный гипотериоз, даже при отсутствии клинических симптомов. Но, как показывает медицинская практика, при детальном расспроси человека, нередко выявляется невозможность длительно заниматься физической нагрузкой, быстрая утомляемость, упадок сил, нестабильное психо-эмоциональное состояние, склонность к депрессиям, ухудшение памяти, сухость кожных покровов, ломкость волос.
- Подострый тиреоидит — это воспаление щитовидки. При таком заболевании ткань органа повреждается из-за инфицирования верхних дыхательных путей. У больного наблюдается боль в области щитовидной железы и увеличение её размеров, миалгии и невозможность длительно заниматься физическими нагрузками.
- Наличие опухоли, способствующей бесконтрольной выработке гормона. Часто возникает при онкологическом процессе, локализующемся в щитовидной железе, легких и молочной железе, а также при аденоме гипофиза.
- Резистентность к щитовидным гормонам.
- Терапия некоторыми группами медикаментов, которые в качестве побочного эффекта могут усилить выработку ТТГ.
Снижение нормальных значений ТТГ может возникать вследствие:
- Поражение щитовидки.
- Синдром Иценко-Кушинга (развивается при поражении надпочечников, в результате чего увеличивается синтез кортизола и падает значение ТТГ).
- Сильные черепно-мозговые травмы.
- Геморрагический инсульт в области гипофиза или гипоталамуса.
Диагностика остеопороза у женщин и мужчин
Есть несколько методов диагностики остеопороза. Каждый из них имеет минимальную информативность, лучшие показатели получают при комплексном использовании процедур. Диагностика включает следующие виды процедур:
- биохимический анализ крови на остеопороз;
- анализ гормонального фона;
- анализ мочи;
- анализ костной системы;
- и т. д.
Анализ мочи
Анализы мочи при остеопорозе у женщин позволяют выявить наличие фосфора неорганического и дезоксипиридинолина.
В норме фосфор не должен превышать показатель от 13 до 43 ммоль/сут.
Высокий уровень свидетельствует о передозировке витамином D, рахите, появлении камней в почках.
Низкий уровень говорит о метастазах в крови, инфекционном очаге в организме.
В норме уровень ДПИД в крови должен составлять 3,6-4 у женщин и 2,3-5,6 у мужчин.
Высокий уровень говорит о наличии остеопороза, метастазах.
Низкое содержание типично для восстановления организма после болезни. За два дня до проведения диагностики состояния костной системы нужно исключить алкоголь и некоторые медикаменты.
Ультразвук
Методика состоит в анализе интенсивности прохождения ультразвукового импульса. Процедура необходима для определения уровня минерализации скелета, а также восприимчивости к механическому воздействию. В костной ткани с низкой плотностью звуковая волна проходит медленно. Из-за небольшого размера прибора исследование доступно для дистальных областей скелета. Как и анализ крови на остеопороз, метод позволяет выявить характеристики костей и определить риск переломов.
КТ-денситометрия
Как называется анализ на остеопороз, с помощью которого получают объемное изображение костной структуры? КТ-денситометрия. Устройство определяет плотность ткани, а после сравнивает ее с образцом. Этот метод устанавливает:
- расположение позвоночного столба;
- уровень изменения позвонков;
- плотность костных слоев.
Минус этого способа диагностики и получения дальнейшего лечения состоит в высокой дозе облучения в процессе анализа. Кроме того, компьютерная томография – это затратная процедура.
МРТ
МРТ для анализа состояния пациента используют редко. Если врач заподозрил у вас остеопороз и определил, какие анализы надо сдать, то назначенная магнитно-резонансная томография позволит получить объемное изображение состояния внутренних органов. Процедура выявляет плотность структуры кости.
Радиоденситометрия
Этот способ диагностики при появлении симптомов остеопороза базируется на использовании рентгеновского излучения. Задействуется специальный прибор, определяющий плотность костей. Для постановки диагноза анализируется два участка: бедренная кость и позвонки в пояснице. Компьютер вычисляет плотность ткани, а после сравнивает результат с образцами.
Генетическое исследование
Процедура предполагает определение нормы коллагена, коллагеназы, кальцитонина. Позволяет выявить риск развития заболевания, уровень предрасположенности к переломам. Генетический анализ позволяет предотвратить развитие остеопороза. В процессе исследования устанавливаются генные мутации, которые могли привести к уменьшению плотности костной ткани.
Таблетки, повышающие кальций в крови
Как повысить кальций в крови при помощи таблеток? Принимать таблетки, повышающие кальций в крови, надо очень осторожно
Важно придерживаться инструкций и советов врачей, поскольку переизбыток кальция в крови не менее опасен, чем его нехватка
Существуют установленные нормы потребления кальция в сутки (включая тот кальций, который поступил в организм вместе с едой). Детям в возрасте от 1 до 3 лет необходимо 500 мг, с 4 до 8 лет — 800 мг; подросткам, вплоть до 18 лет, необходимо 1300 мг; взрослым в возрасте от 19 до 50 лет – 1000 мг; людям старше 51 необходимо 1200 мг кальция в день.
Таблетки, повышающие кальций в крови, рекомендуется совмещать с принятием витаминов D, С, а также магния (например, МАГНЕ-В6). Подойдут также и различные мультивитамины.
Также следует отметить положительную роль белка в абсорбции кальция, в частности, аминокислот лизина и глицина. Поэтому добавки кальция часто изготавливают в хелатной форме (не обязательно с этими двумя аминокислотами). Хелатированные добавки связаны с аминокислотами, которые помогают кальцию лучше усваиваться.
Стоит не забывать также о том, что все лекарства могут вызывать побочные эффекты и без рекомендации врача их принимать не следует.
Как повысить кальций в крови при помощи препаратов? Среди самых известных препаратов, помогающих повышению кальция, следует отметить следующие: КАЛЬЦИЙ+АСКОРБИНОВАЯ КИСЛОТА (Calcium+ascorbic acid), КАЛЬЦИЯ ГЛЮКОНАТ (Calcii gluconas), КАЛЬЦИЯ ЛАКТАТ (Calcii lactas), КАЛЬЦИЯ ХЛОРИД (Calcii chloridum) и др.
Источник
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 — выходной
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
-
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
ТТГ при беременности
Хорионический гонадотропин обладает похожим молекулярным строением с тиреотропным гормоном, что определяет активацию работы щитовидной железы. В 1-ом триместре концентрация тиреоидных гормонов увеличивается, а ТТГ — снижается. В дальнейшем тиреотропин возвращается в норму. Поэтому ТТГ норма сильно зависит от триместра и должна определяться исключительно лечащим врачом.
| Срок | Уровень ТТГ, мЕд/литр |
| Первый триместр | 0,15 — 2,45 |
| Второй триместр | 0,18 — 3,2 |
| Третий триместр | 0,29 — 3,5 |
Небольшое отступление от нормальных показателей (не больше 5 мЕд/литр) может развиться следствие перенесенного психо-эмоционального перенапряжения у беременной женщины. Постоянно повышенная концентрация ТТГ при беременности может быть признаком следующих состояний:
- Воспаление в щитовидной железе.
- Тяжелый гестоз.
- Новообразования в органах эндокринной системы.
- Гипофизарная аденома.
- Гипотериоз.
- Надпочечников недостаточность.
- Тяжелые заболевания внутренних органов и прочее.
Если низкий уровень ТТГ во время беременности выявляется в 1-ом триместре, то женщине можно не переживать. Такое изменение может быть вызвано появлением признаков токсикоза, часто проявляющегося в качестве тошноты и рвоты. Нормальные гормональные показатели появляются только во втором триместре, когда происходит спад токсикозом симптоматики.
Опасностью является снижение тиреотропного гормона на фоне поражения эндокринной системы
Поэтому крайне важно регулярно контролировать гормональный фон и при выявлении даже небольших отклонений обращаться за врачебной помощью. Отсутствие своевременного медицинского вмешательства может привести к выкидышу, преждевременным родам, гестозу, гипоксии плода, задержке роста и развития ребенка
Насколько важен кальций?
Кальций (Calcium) является одним из основных микроэлементов, необходимых для нормальной работы всех органов и систем человеческого организма. Биологическую роль кальция в организме человека сложно переоценить, поскольку он принимает активное участие практически во всех важнейших процессах, протекающих в организме:
- создает основу для формирования скелета и зубов, обеспечивает их прочность;
- принимает участие в процессах нейромышечной возбудимости и сокращения мышц;
- регулирует активность ферментов и участвует в обменных процессах;
- регулирует проницаемость клеточных мембран;
- принимает участие в процессах свертывания крови – активизирует VII, IX, X факторы свертывания;
- нормализует работу эндокринных желез;
- нормализует сердечный ритм и регулирует работу сердечно-сосудистой системы.
Для правильной работы человеческого организма нужно, чтобы уровень содержания кальция не выходил из диапазона нормальных показателей.
Изменения содержания кальция в крови могут свидетельствовать о развитии различного рода патологий, вплоть до серьезных заболеваний, например, почечной недостаточности или снижения функции щитовидной железы.
Кальций радиоактивный
Известны 8 искусственных радиоактивных изотопов К.: 37Са (Т1/2 0,17 сек.), 38Са (T1/2 0,66 сек.), 39Са (Т1/2 0,86 сек.), 41Са (Т1/2 8*104 лет), 45Са (Т1/2 153 дня), 47Са (T1/2 4,7 дня), 49Ca (Т1/2 8,5 мин.), 50Са (Т1/2 9 сек.).
Практическое применение нашли 45Ca, обладающий бета-излучением с энергией 0,252 Мэв, и 47Са с бета-излучением двух энергий (0,67 и —2 Мэв) и гамма-излучением с энергией 1,3 Мэв, сопровождающим 74% распадов этого радионуклида.
45Ca получают в ядерном реакторе при облучении стабильного К. нейтронами. Этот радионуклид широко применяется в качестве радиоактивной метки в медицине и в экспериментальных медико-биол. исследованиях при изучении всасывания К. в кишечнике и распределения его в организме в норме и патологии, а также путей и скорости выведения К. из организма при разных способах поступления. Особенно широко используется 45Ca при изучении биохимии кости, а также механизмов трансплацентарного обмена. Метка 45Ca используется также в металлургии, в сельском хозяйстве — для решения вопросов движения влаги в почве, выщелачивания К. из почвы, оценки способов внесения удобрений и т. п. Реже в качестве радиоактивной метки применяют 47Са, получаемый на ускорителе. Этот радионуклид обладает тем преимуществом, что его 7-излучение легче поддается измерению, чем бета-излучение 45Ca; кроме того, имея более короткий период полураспада, он менее токсичен. В методе нейтронного активационного анализа используется образование других изотопов К., в частности 49Са.
Среднегодовая допустимая концентрация в воздухе рабочих помещений установлена: для 45Ca — 3,2*10-11, для 47Са — 1,7*10-10 кюри/л. Минимально значимая активность на рабочем месте, не требующая регистрации или получения разрешения органов Государственного сан. надзора, для обоих радионуклидов равна 10 мккюри.
Причины и симптомы дефицита
Среди отклонений от нормы чаще всего встречается именно гиповитаминоз D. Из возможных причин нехватки витамина наиболее значимыми являются:
- Сбои в работе почек, печени, кишечника. При дисфункции одного из этих органов процесс всасывания и трансформации холекальциферола в активную форму нарушается.
- Несбалансированное питание, в котором недостаточно не только источников витамина Д, но и жиров для его усвоения.
- Низкий уровень витамина Д в крови у женщин в период беременности часто связан не только с возросшими потребностями организма, но и с быстрым набором лишнего веса будущей матерью. В этом случае витамин не участвует в метаболизме, а депонируется в жировых отложениях, поступая в кровь в недостаточном количестве.
- Недостаток пребывания под солнечными лучами. Климатические особенности, ношение закрытой одежды, использование защитных косметических средств могут приводить к дефициту холекальциферола.
Следует учитывать, что даже регулярное облучение не гарантирует достаточного синтеза витаминов. Например, загрязненность атмосферы препятствует прохождению сквозь нее ультрафиолета. Имеет значение также длина волны: наиболее полезен загар по утрам и на закате. Кроме того, с возрастом и при наличии смуглой кожи процесс выработки холекальциферола идет медленнее.
О дефиците витамина Д на ранней стадии свидетельствуют бессонница, усталость, утрата аппетита, жжение в горле, снижение остроты зрения, ухудшение состояния зубов, волос, ногтей и кожи, мышечные судороги. Позднее к этим признакам могут присоединиться боли в костях (и частые переломы), проблемы с сосудами, сердцем. У детей нехватка проявляется замедлением роста и характерным искривлением конечностей вследствие остеомаляции (размягчения костной ткани) – рахитом.
Низкий прогестерон у женщин
Дефицит этого гормона может диагностироваться как у беременных, так и у тех, кто не планирует в ближайшее время рожать ребёнка. В отдельную группу входят женщины в климаксе, так как в период менопаузы низкий прогестерон у женщины является естественным явлением (из-за того, что синтезирующая функция перекладывается на надпочечники).
У небеременных женщин низкая концентрация этого огромна проявляется в виде беспричинных перепадов настроения. Больные жалуются на постоянную усталость, которая не проходит даже после продолжительного отдыха и сна. Они страдают от частых головных болей, выпадения и ломкости волос, увеличения массы тела и опухания груди. Но, как показывает практика, больные не связывают эти патологические симптомы с нарушением нормы прогестерона у женщин. Наиболее частым признаком, с которым они обращаются за врачебной помощью, является невозможность забеременеть.
Временное падение уровня прогестерона может быть связано с овуляцией — это состояние, при котором не возникает созревание и выход яйцеклетки их фолликула. Она может быть естественной (пубертат, беременность или период грудного вскармливания, менопауза) и патологической (вызвана различными заболеваниями: патологии эндокринной системы, аномалии строения внутренних органов и прочее). Именно последняя разновидность нередко становится причиной женского бесплодия.
Даже если цикл овуляции в норме, прогестерон у женщин может быть снижен. Это возникает из-за:
- Резкое похудение или набор веса;
- Наличие вредных привычек (курение и злоупотребление алкогольными напитками);
- Терапия лекарственными препаратами, влияющими на синтез гормонов;
- Генетические заболевания;
- Хронический стресс.
Если снижение уровня прогестерона прогрессирует, то это может привести к значительным расстройствам менструального цикла (сбои, смещение, отсутствие и маточные кровотечения)
Важно отметить, что подобные маточные кровотечения практически невозможно остановить без своевременного медицинского вмешательства. Они представляют собой сильную угрозу для жизни, поэтому при появлении первых признаков этого состояния необходимо немедленно обратиться к врачу
Прогестерон у женщин во время беременности сам по себе выше, чем у небеременных. Но существует ряд факторов, способных привести к дефициту этого гормона. Среди них:
- Нарушение работы гипоталамо-гипофизарной системы (может быть вызвано стрессом, дефицитом витаминов и т.д.).
- Бесконтрольный приём лекарственных средств.
- Патологии щитовидной железы.
- Снижение прогестерона у женщин приводит к повышению тонуса маточных мышц, в результате чего появляются сильные боли в области живота, часто сопровождающиеся кровянистыми выделениями из половых путей. Главной опасностью такого состояния является угрозы выкидыша.
Магний крови
Норма магния в крови
ферментовУ здорового человека нормальная концентрация магния в крови – 0,8-1,2 ммоль/л. гипомагниемиягипермагниемия
Причины пониженного магния крови
- недостаток в пищевом рационе
- нарушение доставки магния из желудочно-кишечного тракта (рвота, понос, глисты, опухоли)
- хроническое отравление солями металлов (ртуть, барий, мышьяк, алюминий)
- алкоголизм
- тиреотоксикоз
- заболевания паращитовидных желез (увеличение функции)
- цирроз печени
- стресс
- высокая потребность в магнии (например, беременность и кормление грудью, период роста у детей, у спортсменов)
- наследственный недостаток фосфора
- употребление некоторых лекарственных препаратов (мочегонные – фуросемид, спиронолактон, сердечные гликозиды, инсулин, кофеин, аминогликозиды)
Симптомы низкого магния крови
- нарушения психики
- головокружение и головные боли
- галлюцинации
- обмороки
- депрессия
- апатия
- нарушения нервной и мышечной систем
- тремор (трясущиеся конечности)
- парестезии (бегание «мурашек»)
- зуд
- судороги
- спазмы мышц
- усиление рефлексов (симптомы Труссо и Хвостека)
- нарушения в дыхательной и сердечно-сосудистой системах
- тахикардия (увеличение частоты сердечных сокращений)
- скачки артериального давления
- стенокардия
- экстрасистолия
- спазм бронхов и трахеи
- нарушения со стороны других органов
- тошнота, рвота, понос
- дискинезия желчного протока
- спазмы сфинктеров, мускулатуры желудка, кишечника, матки
- ломкость волос, ногтей, заболевания зубов
мигренибессонница
Причины повышенного магния крови
- острая и хроническая почечная недостаточность
- передозировка препаратами магния
- гипотиреоз (снижение функции щитовидной железы)
- обезвоживание
- миеломная болезнь
- недостаточность надпочечников
- системная красная волчанка
- резкое повышение процессов распада в организме (например, диабетический ацидоз)
Симптомы высокого магния крови
- психические нарушения
- депрессия
- сонливость
- заторможенность
- нервные и мышечные патологии
- поверхностный и глубокий наркоз (при уровнях магния выше 4,7 ммоль/л и 8,3 ммоль/л – соответственно)
- астения
- атаксия (нарушение координации движений)
- снижение рефлексов
- нарушение работы сердечнососудистой системы
- брадикардия (уменьшение частоты сердечных сокращений)
- низкое диастолическое давление (нижнее)
- асистолия
- расстройства работы желудочно-кишечного тракта
- тошнота, рвота
- понос
- боли в животе
Дефицит кальция в организме человека
Низкий уровень кальция в сыворотке крови — гипокальциемия. Это состояние встречается часто, но в основном протекает бессимптомно. Частая причина гипокальциемии — дефицит витамина Д, необходимого для попадания кальция в кровеносную систему.
Без достаточного количества витамина Д организм не может эффективно усваивать кальций, даже если рацион богат им. Среди других причин дефицита кальция — недостаток кальция в рационе, а также гипопаратиреоз или низкий уровень паратиреоидного гормона.
Хронический низкий уровень кальция может привести к развитию остеопороза, при котором снижается плотность и масса костей. Это увеличивает риск переломов и чаще встречается у людей в возрасте от 60 лет.
Узнайте о ваших рисках развития остеопороза с помощью Генетического теста Атлас.
Симптомы нехватки кальция
Симптомы низкого содержания кальция могут различаться по степени тяжести. Внешний показатель дефицита — состояние ногтей, волос и кожи. Говорить о нехватке также могут неврологические признаки, которые требуют медицинской помощи: онемение, потеря памяти или судороги.
Если у вас наблюдается один или несколько симптомов, перечисленных ниже, это может говорить о том, что организму не хватает кальция:
| Ломкость зубов, ногтей и волос | Головокружение и потеря сознания |
| Нарушение глотания | Боли в области позвоночника и таза |
| Головокружение и потеря сознания | Компрессионный перелом |
| Беспокойство, раздражительность | Уменьшение роста |
| Пониженное артериальное давление | Спазмы легких |
В краткосрочной перспективе последствия не очевидны, но если долго игнорировать симптомы, это может привести к остеопорозу.
Гипокальциемию не следует лечить самостоятельно, так как легко превысить рекомендуемую норму кальция, что может иметь серьезные последствия для организма.
Причины нехватки кальция и развития остеопороза
На уровень кальция в организме влияет не только питание, но и многие другие факторы. Вот некоторые причины, которые повышают риск дефицита кальция и последующего развития остеопороза:
| Фактор | Влияние на уровень кальция |
|---|---|
| Низкий уровень физической активности | Образ жизни с низким уровнем физической активности может вызвать дефицит кальция. |
| Табак и алкоголь | Курение и регулярное употребление алкоголя негативно влияют на плотность костных тканей. |
| Женский пол | Максимальная костная масса у женщин ниже, чем у мужчин, поэтому риски развития остеопороза у женщин выше. |
| Возраст | Люди старше 60 лет больше подвержены риску снижения плотности костных тканей и развитию остеопороза. |
| Происхождение и наследственность | Люди азиатского происхождения, а также люди с семейной историей остеопороза более подвержены риску его развития. |
| Нарушения пищевого поведения | Резкое ограничение пищи при расстройствах пищевого поведения как анорексия и булимия, а также низкий вес, ослабляют кости как у женщин, так и у мужчин. |
| Низкий ИМТ | При показателе индекса массы тела 19 и ниже, риск снижения костной ткани увеличивается. |
| Некоторые лекарственные препараты | Длительный прием некоторых средств как кортикостероиды, препараты для лечения рака груди, противосудорожные средства, снижают прочность костей. |
| Целиакия | При непереносимости глютена всасываемость некоторых нутриентов в кишечнике, включая кальций, замедляется. Если целиакию не лечить, это может привести к остеопорозу. |
Вывод
Таким образом, кальций – незаменимый макроэлемент для человеческого организма, который входит в состав костей, зубов, крови, клеточных и тканевых жидкостей. Его лучшие «партнёры» – магний, фосфор и витамин D. В данном тандеме «костеобразующий» элемент поддерживает здоровье костной, сердечно – сосудистой, эндокринной и нервной систем.
Покрывать суточную потребность организма в кальции лучше за счет природных продуктов питания: кисломолочных изделий, мака, кунжута, сыров, рыбы, орехов, зелени
Однако при потреблении такой пищи важно не переусердствовать, поскольку избыток минерала в организме ведет к его оседанию на стенках сосудов и внутренних органах, провоцируя камнеобразование и расстройства ЖКТ, сердечно- сосудистой системы
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Тедеева Мадина Елкановна
Специальность: терапевт, врач-рентгенолог, диетолог.
Общий стаж: 20 лет.
Место работы: ООО “СЛ Медикал Груп” г. Майкоп.
Образование: 1990-1996, Северо-Осетинская государственная медицинская академия.
Другие статьи автора
Будем признательны, если воспользуетесь кнопочками: