Лечение закрытого перелома бедра
Содержание:
- Лечение
- Хирургическое лечение
- Перелом бедра: виды травмы
- Лечебная тактика
- Переломы лодыжек
- Профилактика
- Операция при переломе шейки бедра у пожилых
- Осложнения при лечении перелома бедра
- Строение хрящевой ткани и причины ее разрушения
- Переломы дистального конца бедренной кости
- Хирургические методы лечения перелома бедра у пожилых людей
- Анатомия и кровоснабжение
Лечение
Конкретное лечение закрытого перелома бедра зависит от характера и места травмы.
При переломах шейки бедра прибегают к хирургическому вмешательству – делают костную аутопластику или фиксацию трехлопастным гвоздем. При развитии ложного сустава или некроза головки бедренной кости пациентам обычно проводят эндопротезирование тазобедренного сустава. Препятствием для операций может стать преклонный возраст пациента или тяжелые сопутствующие патологии. В таких случаях рекомендуют лишь длительный постельный режим и полноценное питание.
Вертельные переломы чаще всего лечат с помощью скелетного вытяжения в течение примерно 8 недель. После этого накладывают гипс. Наступать на травмированную ногу можно только через 3–4 месяца. В некоторых случаях при вертельных переломах проводят операцию – остеосинтез пластинами, винтами или трехлопастным гвоздем.
При лечениидиафизарных переломов на начальной стадии обычно прибегают к скелетному вытяжению, аппаратам внешней фиксации и операции – остеосинтезу. Если хирургическое вмешательство противопоказано (при выраженных сопутствующих патологиях или тяжелом общем состоянии, вызванном сочетанной травмой), пациенту рекомендовано скелетное вытяжение в течение 1,5–3 месяцев. И только после его снятия на ногу накладывают гипс, который нужно носить примерно 4 месяца.
Примыщелковых переломах пациенту накладывают гипсовую повязку от паха до лодыжек, которую он будет носить 1-2 месяца. Реже прибегают к скелетному вытяжению. При смещении отломков проводят их репозицию, при наличии крови в коленном суставе – пункцию. Если составление отломков сделать невозможно, показана операция, в ходе которой их фиксируют специальными винтами.
Хирургическое лечение
Хирургические подходы
- Передний доступ (Smith-Petersen).
- Передненаружный доступ (Watson-Jones).
- Прямой боковой доступ (Hardinge/Transgluteal).
- Латеральный транстрохантерный доступ.
- Латеральный доступ.
- Заднебоковой доступ.
- Задний доступ (Moore/Southern).
- Минимально инвазивные доступы (например, прямой передний доступ).
Описано большое число хирургических доступов при замене ТБС, однако мы остановимся на переднем, латеральном и заднем доступах
Эти варианты позволяют определить объём повреждения мягких тканей и основные меры предосторожности, необходимые при выполнении тотального эндопротезирования ТБС. Задний доступ наиболее популярен при проведении артропластики ТБС
Этот метод предоставляет хороший обзор бедренной кости и вертлужной впадины, а также позволяет избежать повреждений отводящих бедро мышечных групп. Передний доступ менее инвазивен и наносит меньше урона мышцам, капсулам, связкам и нервам. Исследования демонстрируют также более быструю реабилитацию и более полное восстановление функциональности. Ввиду меньшего риска вывиха в сравнении с задним доступом раннюю мобилизацию и упражнения с переносом веса на стопу надлежащей нагрузки можно проводить уже в первые дни после операции. Использование минимально инвазивной хирургии набирает популярность по всему миру ввиду высокой скорости восстановления организма и значительно меньших осложнений. Тем не менее, долгосрочные последовательные и сравнительные исследования всё ещё необходимы в этой области.
Протезы тазобедренного сустава
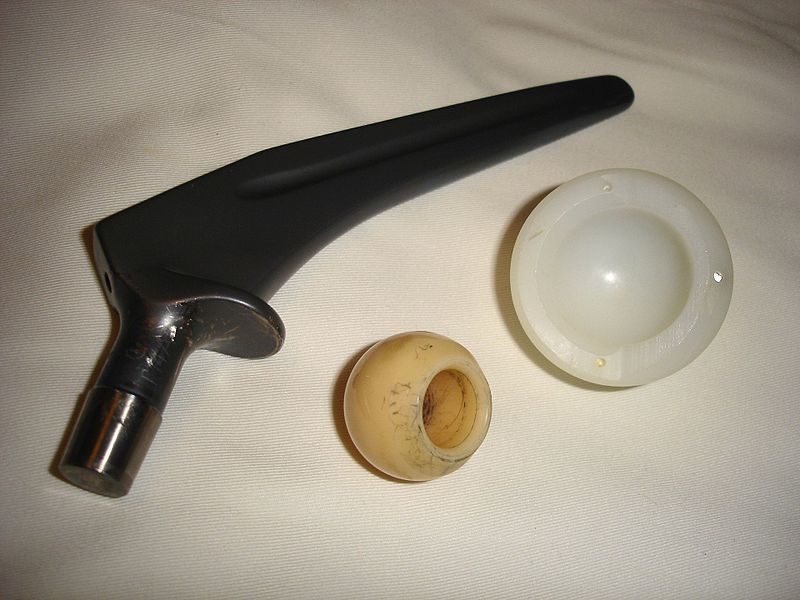
Протез тазобедренного сустава
Суставные протезы, используемые хирургами, выполнены в концептах «металл на полиэтилене (ПЭ)», «керамика на ПЭ», «металл на металле» и «керамика на керамике». Важными характеристиками протезов выступают коэффициент трения, долговечность, устойчивость к вывихам и степень фиксации в костной ткани. В некоторых случаях возможно развитие остеонекроза ввиду эрозии компонентов протеза, вызванной их трением друг о друга. Последние исследования демонстрируют, что ПЭ, содержащий витамин Е, изнашивается на 95 % меньше, чем прочие материалы, применяемые для изготовления искусственной чашки вертлужной впадины.
Осложнения
От 2 до 10 процентов пациентов обнаруживают развитие осложнений в ходе и после проведения полной замены ТБС. Следующие случаи наиболее часто описываются в литературе и наблюдаются в клинической практике:
- Вывих: Передний доступ снижает риск вывиха в сравнении с прямым задним доступом.
- Недостаточность отводящих мышц: Чаще всего после прямого латерального доступа.
- Интраоперационные переломы.
- Повреждения нервов (зависят от доступа).
- Прямой латеральный доступ – верхний ягодичный и бедренный нервы.
- Прямой передний доступ – кожный нерв бедра.
- Задний доступ – седалищный нерв.
- Раневая инфекция и/или сепсис.
- Тромбоз глубоких вен или лёгочная эмболия.
- Металлоз. Это осложнение возникает при коррозии металла и распространении его частиц. Оно приводит к большому местному высвобождению цитокинов с последующим воспалением. Систематическое воздействие металлоза может привести ко многим негативным последствиям. Единственное возможное лечение – повторное протезирование.
- Ателектаз.
- Инфекция нижних дыхательных путей.
- Относительное изменение длины ног.
- Потеря фиксации протеза и износ имплантата.
Перелом бедра: виды травмы
В медицинской литературе существует несколько классификаций переломов костей позвонков.
Согласно Эвансу, подобные травмы разделяют на 2 подгруппы:
- стабильный перелом;
- Неустойчивый перелом.
В первом случае обнаруживаются незначительные нарушения коркового слоя, благодаря которым кость после репозиции остается стабильной. Последняя травма более тяжелая, с косым переломом или значительным разрушением коркового слоя, что делает фиксацию кости более трудоемкой.
- Другая классификация также определяет несколько типов переломов:
- Разрез перелома без смещения и возможности бокового смещения бедренной кости.
- Надрезанный парохантериальный перелом бедренной кости со смещением, осложнившийся вложением перелома шейки бедра в трубчатую кость вертела. При таком переломе визуально заметна более короткая длина поврежденной конечности.
- Незапятнанный парохантериальный перелом бедренной кости со значительным смещением. При этой травме происходит значительное смещение шейки бедра без повреждения трубчатой кости вертела.
- Перелом диафизарно-нижнечелюстного сустава со смещением, который включает диафазу кости в дополнение к области между позвонками.
- Перфорированный перелом без смещения — самый простой из видов травм. Признаков смещения костных фрагментов или проникновения отломков в вертлужную впадину нет.
- Межпозвоночный перелом различают по перелому кости между вертлужной впадиной и вертлужной впадиной.
Еще одна классификация предлагает делить подобные травмы по принципу:
- Закрытый перелом позвоночника;
- открытый перелом.
Последний вид травм — один из самых опасных, так как такие переломы часто сопровождаются обильным и интенсивным кровотечением.
Лечебная тактика
Лечение перелома в области шейки бедренной кости в пожилом возрасте проводят хирургическим путем. При выявлении противопоказаний к операции назначают консервативную терапию. Хирургическое вмешательство невозможно при тяжелой сердечно-сосудистой, почечной, печеночной недостаточности, осложненном течении сахарного диабета, недавно перенесенном инфаркте миокарда. Операция не показана при параличе нижних конечностей, которые возникли до момента травмы вследствие инсульта.
Консервативные методы лечения малоэффективны в пожилом возрасте и назначаются при невозможности оперативного вмешательства. На поврежденный тазобедренный сустав накладывают гипсовую повязку после репозиции костных отломков. Целью репозиции является не столько восстановление прежнего анатомического положения шейки бедра, сколько придание отломкам кости оптимального положения для образования костной мозоли. При этом линии перелома придают горизонтальное положение, которое улучшает сращение костей. В тяжелых случаях применяют скелетное вытяжение.
Консервативные методы терапии сопряжены с длительным постельным режимом, что негативно сказывается на здоровье пожилых пациентов. Обездвиживание в течение длительного времени (3-6 месяцев) вызывает развитие осложнений:
- нарушение работы сердечно-сосудистой системы;
- образование тромбов в глубоких венах и тромбоэмболии системы сосудов легочной артерии;
- формирование пролежней;
- застойные явления в легких (застойная пневмония);
- атрофия мышц нижней конечности;
- анкилоз (неподвижность) тазобедренного, коленного сустава.
Протезирование тазобедренного сустава улучшает прогноз травмы в области шейки бедра
В современной травматологии «золотым стандартом» лечения переломов шейки бедра у пожилых больных считается эндопротезирование тазобедренного сустава. После хирургического вмешательства значительно сокращаются сроки восстановительного периода, сохраняется двигательная активность и возможность самообслуживания.
В пожилом возрасте чаще поводят однополюсное протезирование, которое заключается в замене протезом головки и шейки бедра. При этом вертлужная впадина не подвергается хирургическому вмешательству. Недостатком такой операции является трение имплантанта о хрящевую прослойку вертлужной впадины и быстрое истирание гиалинового хряща
Из положительных сторон можно отметить небольшую травматичность и продолжительность хирургического вмешательства, что немаловажно в пожилом возрасте. Прочность и срок службы однополюсного протеза обычно соответствует двигательной активности и образу жизни пожилых пациентов.
В связи с развитием возрастного остеопороза эндопротез закрепляют при помощи полимерного цемента. Это позволяет лучше зафиксировать имплантант и предупреждает прорезывание протезом костной ткани бедренной кости. При нормальном состоянии кости ставят имплантант с пористым покрытием, который со временем прорастает костной тканью и таким образом закрепляется в бедре. Эта методика называется бесцементной и не требует дополнительной фиксации протеза полимерами
Заживление тканей после операции и восстановление двигательной активности занимает 1-2 месяца. Для повышения эффективности терапии после хирургического вмешательства назначают физиопроцедуры, массаж и занятия лечебной гимнастикой. Реабилитационный период помогает вернуться к привычной двигательной активности в кратчайшие сроки.
Перелом шейки бедра у пожилых людей относится к тяжелой травме, которая в большинстве клинических случаев требует хирургического лечения – протезирования тазобедренного сустава. Проведенная операция предупреждает несращение дефекта костей и другие тяжелые осложнения, помогает вернуться к двигательной активности, избежать инвалидности и ранней смертности
Переломы лодыжек
Причины переломов лодыжек
- подворачивание стопы вовнутрь или наружу с одновременной нагрузкой по оси конечности, как правило, собственным весом тела;
- удар по лодыжке (например, движущимся автомобилем);
- падение на область лодыжки тяжелого предмета.
Виды переломов лодыжек
В зависимости от того, какая лодыжка сломана
- перелом внутренней лодыжки (связанной с большеберцовой костью);
- перелом наружной лодыжки (связанной с малоберцовой костью).
В зависимости от механизма возникновения перелома
- пронационный – при повороте стопы внутрь;
- супинацинный – при повороте стопы наружу.
Признаки перелома лодыжки
- Отек в области голеностопного сустава.
- Сильная боль.
- Иногда – кровоизлияние под кожей.
- Невозможность движений в голеностопном суставе из-за боли и отека.
- Стопа принимает характерное положение, отклоняется наружу или вовнутрь.
Диагностика переломов лодыжек
Симптомы, которые выявляет врач-травматолог во время осмотра пострадавшего
- Сильная боль при нажатии на поврежденную лодыжку.
- Наличие костных отломков, которые можно прощупать через кожу.
- Крепитация – хруст, напоминающий лопающиеся пузырьки, который возникает при ощупывании поврежденной лодыжки.
Лечение
Обычно переломы лодыжек лечат без операции
- Врач проводит обезболивание – окалывает место перелома раствором анестетика.
- Затем осуществляется закрытая репозиция – травматолог устраняет смещение лодыжек.
- Накладывают гипсовую повязку от середины бедра до кончиков пальцев стопы.
- Через неделю после наложения гипсовой повязки делают повторные рентгеновские снимки, чтобы проконтролировать положение отломков.
- Если не происходит смещения, и перелом нормально срастается, через 8-10 недель повязку снимают.
Показания к хирургическому лечению переломов лодыжек
- не удается устранить смещение отломков закрытым способом;
- при проведении контрольных рентгеновских снимков выявляется повторное смещение отломков.
Восстановительное лечение после операции по поводу перелома лодыжки:
- Лечебная физкультура. С первых же дней начинают движение в голеностопном суставе – сгибание в сторону подошвы. На 5-7-й день начинают более активный комплекс гимнастики.
- Опора на поврежденную ногу. Пациенту разрешают вставать на 4-5-й день после операции. Дальнейшая программа повышения нагрузок на ногу разрабатывается индивидуально.
- Повторные рентгеновские снимки. Назначаются через 6 и 12 недель.
- Удаление спиц, шурупов и пластин. Обычно осуществляют через 8-12 месяцев.
- Массаж, физиотерапия, озокеритотерапия. Назначаются индивидуально.
Показания к наложению аппарата Илизарова при переломах лодыжек
- множественный перелом костей голени;
- сочетание перелома лодыжек с переломами тел костей голени;
- переломовывих – сочетание перелома лодыжек с вывихом в голеностопном суставе;
- застарелый перелом лодыжки, когда не было своевременно проведено лечение.
Осложнения переломов лодыжек
- Деформирующий остеоартроз. Это дегенеративное заболевание, сопровождающееся разрушением хряща и чаще всего происходящее при повреждении сосудов и нервов. Проявляется в виде болей, хруста во время движений в суставе, ограничения подвижности.
- Контрактура. Утрата подвижности в суставе из-за патологического изменения суставных поверхностей, суставной капсулы, связок.
- Остеопороз – разрушение костной ткани, повышение ломкости костей голени, которое чаще всего происходит в результате нарушения кровообращения.
- Формирование ложного сустава – когда не происходит сращение перелома из-за того, что между отломками ущемляется фрагмент ткани.
Профилактика
Большинство переломов бедра возникает в результате падения, особенно у пожилых людей. Таким образом, определение причины падения и применение методов лечения или изменений является ключом к снижению частоты переломов бедра. Часто выявляются множественные способствующие факторы. Сюда могут входить факторы окружающей среды и медицинские факторы (такие как постуральная гипотензия или сопутствующие нарушения, вызванные такими заболеваниями, как инсульт или болезнь Паркинсона, которые вызывают нарушения зрения и / или равновесия). Недавнее исследование выявило высокую частоту недиагностированной шейной спондилотической миелопатии (CSM) среди пациентов с переломом бедра. Это относительно непризнанный результат CSM.
Кроме того, есть некоторые свидетельства того, что системы предназначены для защиты в случае падения. Например, протекторы бедра , по-видимому, уменьшают количество переломов бедра среди пожилых людей, но они часто не используются.
Операция при переломе шейки бедра у пожилых
Оперативное вмешательство для лечения перелома шейки бедра может быть двух видов:
- Остеосинтез — при данном хирургическом вмешательстве отломки кости фиксируются с помощью металлических винтов, в результате этого появляется большая вероятность скорейшего сращивания костей.
- Эндопротезирование — полная или частичная замена сустава (данный метод лечения показан людям старше 60-65 лет).
Перелом шейки бедра у пожилой пациентки — выполнена операция бесцементного эндопротезирования тазобедренного сустава сустава
Существуют случаи, когда проведение хирургического лечения невозможно, так как оно предоставляет большой риск для жизни пожилого человека. В этом случае врачи прибегают к безоперационному лечению — сопоставлению всех костных фрагментов без нарушения целостности тканей, кожи и без последующего необходимого занятия специальной лечебной физкультурой. После лечения больному, для полного выздоровления, необходимо оказывать специальный медицинский уход и своевременные обследования. Наш центр предоставляет целый комплекс восстановительной терапии после произведения лечения перелома шейки бедра.
Вопросы пользователей о переломе шейки бедра у пожилых
У бабушки перелом шейки бедра, мы из Казахстана здесь сказали что оперировать нельзя так как возраст 83года, возможна ли операция какие
анализы надо сдать, что б было понятно разрешена операция или нет, и сколько будет стоить операция?
Ответ врача:Стоимость операции зависит от многих факторов, это стоимость эндопротеза и стоимость лечения. В среднем 250 тыс.рублей.
С чем может быть связана боль ( тяжесть, как камень) в паху после эндопротезирования (перелом шейки бедра), операция была 2 мес.назад,
на снимке всё хорошо!!!
Ответ врача:Боль может провоцировать отек мягких тканей в области операции, так же нестабильность компонентов эндопротеза, инфекция. Обратитесь к вашему лечащему врачу.
Пациент 71 год. Перелом шейки бедра. Операцию не делают, сказали лечить тромбоз, кот. Выявили при исследованиях перед операцией. Неделю
кололи уколы (подкожно) от тромбоза. Теперь выписывают домой без операции на долечивание. Не будет ли поздно делать эндопротезирование через 2 месяца? Возможно нужно доп. обследоваться и сделать операцию как можно быстрее. Инсультов, инфарктов не было. Спасибо
Ответ врача:Все правильно. Через 2 месяца операцию делать не поздно.
У моей бабушки 92 года перелом шейки бедра, возможна ли операция
Ответ врача:Если нет противопоказаний после обследования, то операция возможна
Меня направляют на консультацию в МОНИКИ по замене тазобедренного сустава. Диагноз: внутренний субкапитальный перелом шейки левого бедра со смещением отломков. Могу
ли я встать на очередь к Вам? Игорь, 42 г.
Ответ врача:Да, можете. Вас внесут в лист ожидания.
Маме 70 лет. Она житель Донбасса. У неё субкапитальный перелом шейки правой бедренной кости со смещением. Но при этом у неё был
инсульт и нарушена двигательная активность правой ноги и руки, СД тип 2 средней тяжести, субкомпенсация. Перелом получила 27 февраля. Пролежала в больнице и мы её перевезли в Россию. Мы её поднимаем спустя месяц, она медленно передвигается на ходунках. Но когда встает и садится испытывает сильную боль.
Часто тянет ногу под коленкой. Как правильно поступить. Она боится делать операцию, и вообще ей стоит ли делать?
Ответ врача:Если при обследовании не будут выявлены противопоказания, то операцию можно делать.
Осложнения при лечении перелома бедра
Осложнения при лечении по поводу перелома шейки бедренной кости возникают при субкапитальних и трансцервикальных переломах во время операции вследствие методических и технических ошибок. Поэтому оперировать должны квалифицированные специалисты.
Различают осложнения ранние послеоперационные (нестабильная фиксация, которая требует дополнительной иммобилизации гипсовым тутором Лоренца или длительного пребывания в постели, воспаление и нагноение раны, которые устраняют по принципам общей гнойной хирургии, а при неэффективности удаляют гвоздь как инородное тело, поддерживающие инфекцию) и поздние (миграция гвоздя, которая требует глубокого введения или повторного остеосинтеза с применением костного трансплантата, асептический некроз головки, при котором применяют эндопротезирование, несращение отломков и псевдоартроз, когда для лечения используют различные виды восстановительных или реконструктивных операций, а у больных пожилого возраста — эндогиротезирование).
Строение хрящевой ткани и причины ее разрушения
Гиалиновый хрящ сустава обладает не только уникальными функциями, но и весьма своеобразной физиологией. Его строение таково, что при сжатии из хрящевой прослойки выделяется суставная жидкость, как вода из губки. Эта жидкость способствует уменьшению трения между частями сустава. Когда давление отсутствует, хрящевая ткань расширяется и жидкость вновь заполняет поры хряща.
Переплетенные между собой волокна коллагена придают хрящу необходимую жесткость. Упругостью и способностью удерживать жидкость хрящ обладает благодаря особым молекулам – протеогликанам. В нормальном состоянии вода составляет порядка 70% массы тканей суставного хряща, но в результате нарушения обменных процессов и других заболеваний воды в суставной жидкости и гиалиновом хряще становится все меньше, что отражается на состоянии хрящевой прослойки. Хрящ теряет упругость и гладкость, расслаивается и оголяет кость; возникают боли в суставе, ухудшается его подвижность.
На состояние хряща негативно влияют следующие факторы:
- нарушения обмена веществ (проблемы с выработкой хондроитина, гликозаминов и т.д.);
- воспаления в полости сустава;
- перенесенные ранее травмы;
- чрезмерные нагрузки на тазобедренные суставы (например, тяжелый физический труд или интенсивные занятия спортом);
- дисплазия тазобедренного сустава и некоторые другие патологии врожденного характера;
- генетическая предрасположенность;
- малоподвижный образ жизни;
- избыточная масса тела.
Переломы дистального конца бедренной кости
Переломы дистального конца бедренной кости встречаются довольно редко и относятся к внутрисуставным. Возникают как от прямой(удар, падение на колени), так и непрямой травмы (падение на выпрямленные ноги). Если действует сила по оси приведенной конечности, то, как правило, ломается медиальный мыщелок, по отведенной — латеральный. Иногда ломаются оба мыщелка по типу Т и В-подобных переломов, которые возникают при сильной травме по оси конечности с различием и смещением вверх мыщелков и вклинением между ними конца центрального отломка.
Диагностика переломов мыщелков бедренной кости несложная. При осмотре видно сильное опухание коленного сустава вследствие гемартроза, деформацию, нарушение оси конечности и ее полусогнутое положение. При пальпации определяют локальную болезненность, баллотирования надколенника, четкую флюктуацию, а при переломах обеих мыщелков — патологическую боковую подвижность в коленном суставе и крепитации отломков. Нужна рентгенография в двух проекциях.
Лечение. Чтобы уменьшить боль, делают противо-пресионную пункцию коленного сустава и через эту же иглу вводят 40-60 мл 1% раствора новокаина.
При переломе одного из мыщелков возможна одномоментная ручная репозиция, которая заключается в тракции и отклонении голени с некоторой гиперкоррекцией в противоположную сторону от переломанного мыщелка. Например, при переломе медиального мыщелка, предоставляя голени вальгусное положение, смещенный вверх отросток взимают большеголенной коллатеральной связкой на место. Затем, сжимая мыщелки между собой, адаптируют площади перелома и при несколько согнутом колене (165-170 °) фиксируют конечность гонитной циркулярной гипсовой повязкой сроком на 1 -1,5 мес. Такая фиксация при внутрисуставном переломе часто ведет к образованию рубцов (слипчивый артрит), тугоподвижности и изгибно-разгибательной контрактуре.
Для того чтобы скорее начать разработку движений в колене, после репозиции фиксируют отросток 2-3-мя спицами, проведенными чрескожно, а лучше — двумя встречными спицами с опорными шариками, что позволяет сбросить гипсовую повязку через 3 недели и начать лечебную физкультуру.
При переломах одного или двух мыщелков бедренной кости применяют также функциональное лечение с помощью системы скелетного вытяжения на шине Белера или балканских рамах.
Спицу для извлечения (с грузом 5-8 кг) по оси конечности проводят за бугристость большеберцовой кости или надкостный участок голени с наложением боковых встречных корригирующих тяг на участок коленного сустава для адаптации отломков. Для предоставления голени варусного или вальгусного положения соответственно увеличивают боковые грузы (на 2-2,5 кг). Между собой мыщелки сжимают с помощью аппарата Новаченко.
Преимуществом лечения методом скелетного вытяжения является то, что быстрее начинают движения в суставах: в голеностопном — с первых дней, а в коленном — через 2 недели, что предупреждает тугоподвижность в суставе. Скелетное извлечение снимают через 6 недель. После этого больному продолжают восстановительную терапию, позволяют ходит на костылях, не нагружая конечности к 2,5 мес. Полную нагрузку на ногу без костылей позволяют лишь через 3,5-4 мес.
В связи с тем, что внутрисуставные переломы требуют идеального восстановления конгруэнтности суставных поверхностей и оси конечности, при неудачной репозиции консервативными методами и при несвежих переломах показано открытое вправление и металлоостеосинтез.
Операцию проводят под наркозом или перидуральной анестезией. Парапателярным разрезом с обязательным вскрытием полости сустава и переходом на боковую метаэпифизарную часть бедра обнажают область перелома и визуально репонируют отломки, ориентируясь на уровень суставных поверхностей и ось конечности. Для их фиксации используют винты, болты без накладок, а при Т и В-подобных переломах — с диафизарными накладными пластинками или Г-образными фигурными фиксаторами.
В случае необходимости через суставной хрящ проводят костный штифт, который погружают на 1 мм глубже уровня поверхности хряща.
После операции накладывают циркулярную гипсовую повязку на 3-4 недели. После снятия повязки назначают разработки движений в суставах, массаж, тепловые процедуры. Больные ходят на костылях, постепенно увеличивая нагрузку, а ходить без костылей разрешают через З мес после операции.
Хирургические методы лечения перелома бедра у пожилых людей
Бывает, что даже при хорошем уходе после проведенной консервативной терапии кости не срастаются. В этом случае, чтобы избежать осложнений при переломе бедра у пожилых людей, делают операцию. Реабилитация после хирургического вмешательства продлится до 1 года. При консервативных методах точные сроки неизвестны, так как на это влияют многие факторы.
Операция предполагает замену сустава имплантом, если диагностирован проксимальный излом.

Другие типы переломов лечатся сопоставлением обломков и скреплением с помощью штифтов и спиц.
Оба вида операций делаются под общим наркозом. Мягкие ткани иссекаются и в травмированные участки устанавливаются искусственные суставы либо штифты. В завершении обрабатывают антисептическим средством и накладывают на раны швы.
Операция в обязательном порядке назначается тем пациентам, у которых рефрактура (или повторный перелом) либо уже есть протез.
Для справки! При хирургическом способе значительно повышается риск инфицирования костной ткани (почти на 20%). После операции пациент должен принимать лекарства.
Независимо от того, какой выбран способ лечения, обязателен восстановительный период, который наступает после операции раньше и длится меньше.
Время после получения травмы и до начала передвижения на костылях при консервативном лечении составит примерно год, а при хирургическом методе – полгода.
Неважно, какого возраста травмированный человек, перелом одинаково доставляет много неудобств и болезненных ощущений. Поэтому, очень важно для скорейшего выздоровления пожилого человека и для комфортного лечения, обеспечить психологическую поддержку близких, а также, чтобы работа врачей была качественной.
Анатомия и кровоснабжение
Тазобедренный сустав является одним из самых крупных суставов нашего тела. Из-за того, что человек в результате эволюции встал на две ноги, тазобедренный сустав у него является основным опорным суставом и несет значительную нагрузку при ходьбе, беге, переносе тяжестей. Форму тазобедренного сустава можно представить в виде шара, расположенного в глубоком гнезде округлой формы.
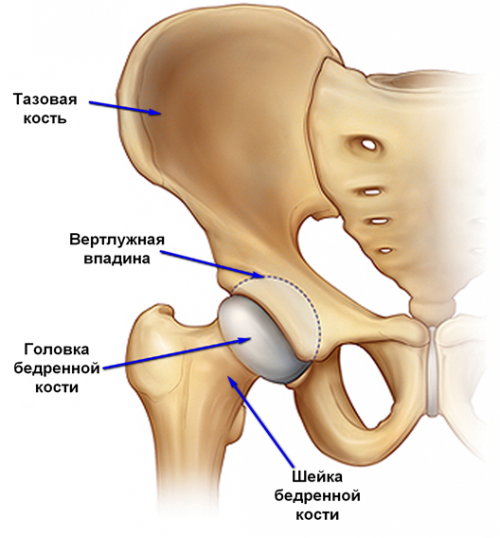
Суставная впадина тазобедренного сустава образована тазовой костью и называется вертлужной (ацетабулярной) впадиной. В ней находится головка бедренной кости, которая связана с телом бедренной кости при помощи шейки. Часто шейку бедренной кости называют «шейкой бедра», но это жаргонизм. Несколько ниже шейки бедра находятся костные возвышения, называемые большим и малым вертелами. К ним прикрепляются мощные мышцы. Вокруг сустава есть суставная капсула, которая содержит связки, укрепляющие тазобедренный сустав. С одной стороны эти мощные связки прикрепляются одним концом к тазовой, а другим концом — к бедренной кости. Еще одна мощная связка (называемая связкой головки бедренной кости, часто ее еще называют круглой связкой) связывает головку бедренной кости с дном вертлужной впадины.
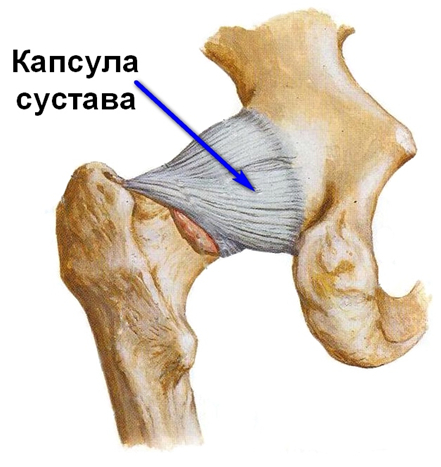
Тазобедренный сустав прикрыт мышцами ягодичной области сзади и мышцами передней группы бедра спереди. Головка бедренной кости, расположенная в ацетабулярной впадине, покрыта суставным хрящом. Суставной хрящ в тазобедренном суставе в среднем достигает 4 мм в толщину, имеет очень гладкую поверхность белесоватого цвета и плотноэластическую консистенцию. Благодаря наличию суставного хряща значительно уменьшается трение между соприкасающимися суставными поверхностями.
Кость может жить только тогда, когда к ней поступает кровь. Кровоснабжение головки бедренной кости осуществляется тремя основными путями:
- Сосуды, идущие к кости через капсулу сустава
- Сосуды, идущие внутри самой кости
- Сосуд, проходящий внутри связки головки бедренной кости. Этот сосуд хорошо работает у молодых пациентов, но в зрелом возрасте этот кровеносный сосуд обычно истончается и закрывается.
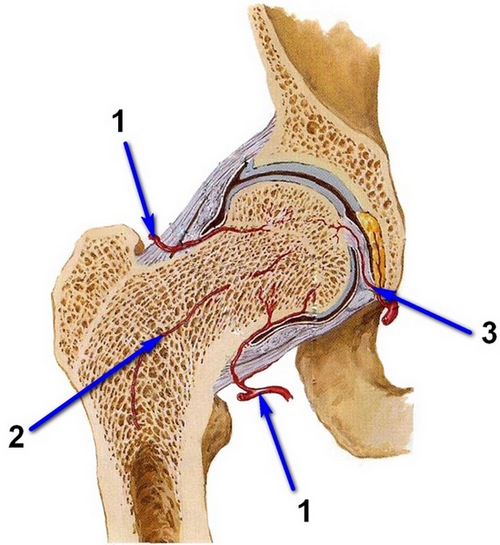
При переломе шейки бедренной кости (переломе шейки бедра) повреждается не только кость, но и разрываются сосуды, и костный отломок (головка и часть шейки бедренной кости), лишенный кровоснабжения, может рассосаться, постепенно исчезнуть. Такое состояние называют остеонекрозом или аваскулярным некрозом головки и шейки бедренной кости. Кроме того, лишенный кровоснабжения костный отломок головки и шейки бедренной кости может не прирасти, т.е. возникнет такое состояние как несращение перелома или так называемый ложный сустав. Особенно высок риск несращения после перелома шейки бедра у пожилых людей, у которых сосуд, проходящий внутри связки головки, закрыт.
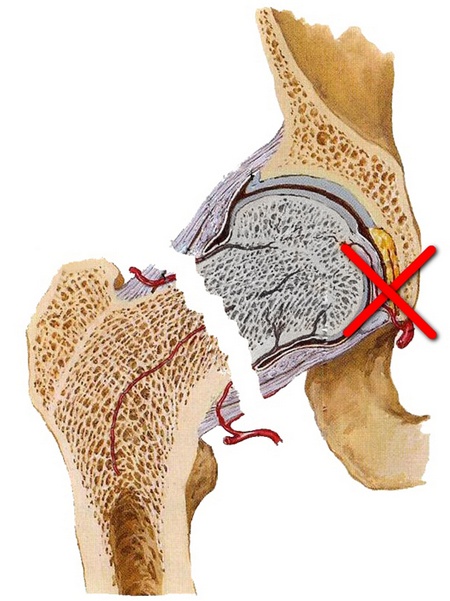
У пожилых людей при переломе шейки бедра или головки бедренной кости костный отломок оказывается лишенным кровоснабжения и перелом может не срастись вообще.
Подробнее об анатомии тазобедренного сустава вы можете узнать в отдельной статье на нашем сайте (кликните мышкой, чтобы перейти к статье об анатомии).