Диагностика остеопороза
Содержание:
Профилактика остеопороза
Чтобы сохранить полноценность повседневной жизни, важно своевременно предупреждать появление болезней различного типа. К ключевым профилактическим мерам принято относить:
- ведение активного, здорового образа жизни;
- регулярное осуществление пеших прогулок;
- исключение резких движений;
- соблюдение основ правильного, сбалансированного питания;
- систематическое выполнение растяжек и занятий йогой;
- занятие различными видами спорта, включая плавание;
- периодическое посещение лечащего специалиста, прохождение профилактического осмотра;
- своевременное лечение различного рода заболеваний.
Хочется забыть о дискомфорте и наслаждаться полноценной жизнью? Следите за здоровьем и не пренебрегайте обращением за медицинской помощью при появлении тревожных симптомов.
Диагностика
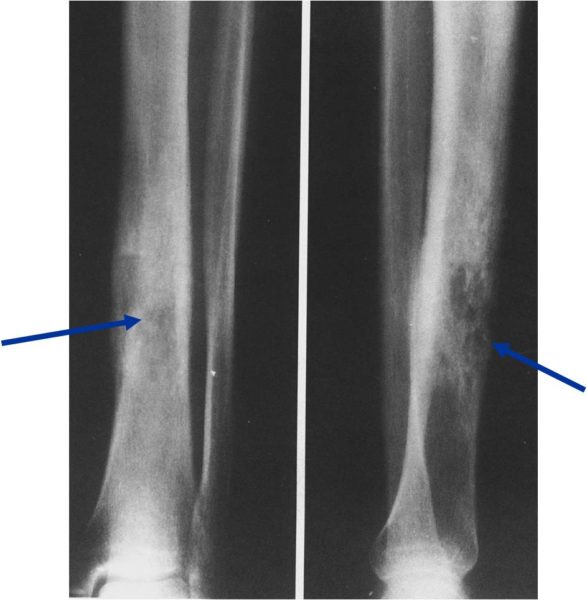
Самый достоверный способ определить остеопению – это проведение денситометрии с помощью
аппарата, в котором используется
двойная рентгеновская абсорбциометрия. В процессе процедуры врач-диагност с помощью устройства
сканирует плотность
костей в области бедра, позвоночника, в некоторых случаях на запястье. Выбор данных зон
объясняется тем, что здесь
переломы случаются значительно чаще
Денситометрия – это точная диагностическая методика, позволяющая прогнозировать возможные
переломы в дальнейшем.
Также, чтобы измерить плотность костных тканей, врач может назначить количественную компьютерную
томографию или
количественную ультразвуковую денситометрию. В некоторых случаях для определения диффузной
остеопении либо остеопении
определённой локализации (к примеру, в позвоночном столбе) достаточно обычной рентгенографии.
Наличие периартикулярной формы остеопении говорит о воспалительном процессе в зоне конкретного
сочленения. Подобное
явление отмечается на фоне ревматоидного артрита, хотя это не говорит о том, что снижена
плотность костей по всему
скелету.
С помощью рентгенографического исследования осуществляется качественная оценка снижения
плотности в костных тканях, а
вот использование денситометрии способствует определению количественных показателей уменьшения
минеральных веществ в
костной ткани.
Использование в целях диагностики денситометрии показано таким категориям пациентов:
Методы диагностики остеопороза
Диагностика остеопороза основывается на данных лабораторных и инструментальных исследований.
Инструментальная диагностика остеопороза осуществляется с помощью рентгенографии или денситометрии. Наиболее показательным инструментальным исследованием является денситометрия, поскольку на рентгенограммах потеря костной массы менее 25-30% не видна, что препятствует выявлению остеопороза на ранних стадиях.
Лабораторная диагностика
Лабораторная диагностика включает в себя:
Анализ крови из вены. Основные анализируемые показатели: гормоны (кальцитонин, паратгормон и др.), минеральные компоненты (кальций, фосфор, магний), витамин D, маркеры формирования костной ткани (остеокальцин, щелочная фосфатаза), маркеры резорбции – деградации, «рассасывания» костной ткани (beta-CrossLaps).
Кровь надо сдавать натощак (последний прием пищи должен быть не менее чем за 12 часов до анализа). За сутки до взятия крови необходимо исключить алкоголь и физические нагрузки. Следует учитывать, что некоторые продукты (молоко, морская капуста, кофе, бобы, орехи), а также биоактивные добавки (БАДы) могут привести к повышенным значениям содержания кальция и фосфора в крови. Непосредственно перед анализом пациенту следует 30 минут находиться в полном покое.
Анализ мочи на дезоксипиридинолин (ДПИД). ДПИД – маркер резорбции (разрушения) костной ткани.
Необходимые лабораторные исследования объединены в профиль «Диагностика остеопороза».
Денситометрия
Денситометрия – это диагностическая процедура, позволяющая получить количественную оценку костной массы и минеральной плотности костной ткани. Денситометрия выполняется с помощью денситометра – специального сканера. Процедура совершенно безболезненна, рентгеновское облучение – минимально. Время, затрачиваемое на процедуру – 10 минут. Специальной подготовки к исследованию не требуется.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Что делать, если процесс пошел?
Мы разобрались, что за болезнь остеопения, осталось понять, как это лечить и надо ли.
Первым делом врач ищет, что могло привести к потере костями минералов. Поэтому нельзя ответить на вопрос, «Кто лечит остеопению, какой врач?». Это может быть эндокринолог, ревматолог и даже невролог: например, если пациенту нужно заменить противосудорожные лекарства.
На время обследования больному назначают диету с высоким содержанием кальция и витамина D. Необходимо увеличить в рационе долю:
- молока,
- кисломолочных продуктов,
- яиц,
- жирных сортов рыбы.
Вторая важная рекомендация — умеренные, но регулярные занятия физкультурой. Упражнения нужны мягкие, без риска получить травму. Такое лечение достаточно для остеопении 1 степениэто то, что просто выполнить, а эффект будет хорошо заметен.
Если выявлена болезнь, из-за которой кости теряют силу, ее лечат. При выраженной потере плотности костной ткани остеопению лечат медикаментозно, так как надо быстрее обеспечить ткани нужными веществами. Назначают довольно высокие дозы витамина D, кальция, а также специальные препараты, призванные нормализовать обмен кальция в организме. У этих лекарств, к сожалению, есть побочные эффекты, поэтому назначают их, только когда убедятся, что без такого лечения болезнь прогрессирует.
Причины
Содержимое
Остеопения протекает бессимптомно практически у всех пациентов. Болезнь проявляется только тогда, когда кости ломаются при слабой нагрузке. Зачастую недуг поражает:
- бедра;
- плечи;
- тазовые кости;
- позвонки.
Переломы позвонков остаются частично незаметными. Иногда пациенты страдают от боли в спине в течение некоторого времени. Другие просто чувствуют себя «уставшими». В таких случаях врачи обычно обнаруживают остеопороз случайно в ходе стандартного обследования. Позже переломы могут привести к различным осложнениям.
- ингибитор ароматазы для лечения рака молочной железы;
- пациенты, страдающие от эпилепсии, гипертиреоза, диабета 1 типа, болезни Крона, нарушения функции почек или ревматоидного артрита;
- семейная история остеопороза;
- нарушения походки;
- длительное табакокурение;
- хронический алкоголизм (более 0,5 л пива или 0,25 литра вина в день);
- недостаточный вес (индекс массы тела (ИМТ) ниже 20);
- гиподинамия – недостаток физической активности.

Женщины страдают практически в два раза чаще, чем мужчины. По оценкам, около 15% женщин в возрасте от 50 до 60 лет страдают остеопенией, а у 45% людей старше 70 лет также диагностируется недуг. От болезни страдает больше 6 млн человек в России. Пациенты с повышенной ломкостью костей всегда обращаться к врачу. Также те пациенты, которые принимали высокую дозировку Кортизона в течение более трех месяцев, должны пройти полное рентгенологическое обследование для исключения остеопении.
Симптомы и признаки
К характерным симптомам остеопороза тазобедренного сустава у женщин относят:
- возникновение судорог в ногах в вечернее время;
- спазмы в спине и ногах;
- структурные изменения тазобедренного сустава, костей.
Ввиду того что на ранних стадиях болезнь не проявляет себя, пациенты ее не лечат. Однако некоторые признаки могут свидетельствовать о возможном развитии заболевания. К ним относятся:
- регулярные переломы конечностей;
- ощущение дискомфорта во всем теле.
Обратив внимание на эти моменты, стоит незамедлительно обратиться к специалисту для восстановления уровня кальция в организме и приостановления развития болезни
Прогностическая значимость
Высокие уровни маркеров резорбции костей, превышающие норму в 2 раза, связывают с двукратным увеличением риска переломов; пациенты с остеопорозом, имеющие уровни маркеров резорбции костей, превышающие нормы в 3 раза, имеют другую метаболическую костную патологию (включая злокачественную). Таким образом, показаниями для исследования маркеров метаболизма костной ткани являются:
- определение риска развития остеопороза;
- мониторинг в период мено — и постменопаузы;
- мониторинг при проведении гормональной заместительной терапии;
- оценка эффективности терапии антирезорбционными препаратами
Сегодня каждый из вас может самостоятельно выполнить диагностику остеопороза по специально разработанной лабораторной программе «Метаболизм костной ткани». Данная диагностика поможет выявить метаболические отклонения уже на самой ранней стадии и своевременно обратиться к врачу для профилактики и лечения.
Какая диета необходима при остеопорозе?
Особых секретов диета при остеопорозе не имеет – надо просто обеспечить достаточное поступление в организм витамина D и кальция, необходимых для образования новой костной ткани. Наиболее богаты кальцием молочные продукты, рыба, капуста (в том числе брокколи), различные орехи. Основным источником поступления витамина D в организм является рыба (либо рыбий жир). Значительное количество витамина D образуется в коже при воздействии солнечных лучей.
Вместе с тем, планируя питание при остеопорозе, следует помнить, что одни только диетические «упражнения» не способны устранить ни дефицит кальция, ни дефицит витамина D. В подавляющем большинстве случаев диета является только одним из элементов лечения остеопороза и должна сопровождаться приемом препаратов кальция и витамина D в виде таблеток – только так можно устранить длительно формирующийся хронический дефицит витамина D.
Как предотвратить остеопению?
К сожалению, есть факторы, на которые мы уже повлиять не в силах. Например, остеопорозом страдали члены вашей семьи, у вас хроническая астма, которая требует приема стероидов и, возможно, в период активного роста вы потребляли недостаточно кальция и витамина D. Но если вы еще молоды или воспитываете детей, есть вещи, которые вы можете сделать, чтобы помочь детям развить сильные кости, а у себя замедлить остеопению и предотвратить остеопороз.
Наши кости достигают своей наибольшей плотности к 30 годам. Оставшееся время, мы попросту растрачиваем этот «запас прочности». Поэтому для детей и людей моложе 30 лет, все, что помогает увеличить плотность костной ткани будет иметь долгосрочный эффект. Чтобы увеличить плотность костной ткани, убедитесь, что вы получаете достаточное количество кальция, витамина D и К2, вы много двигаетесь, не курите, не употребляете сладких газированных напитков и не перебарщиваете с алкоголем. Если у вас есть дети, научите их правильно питаться, поощряйте занятия спортом и объясните, какой непоправимый вред организму наносят курение и алкоголь.
Помните, никогда не поздно изменить свой образ жизни. Сбалансированная диета и регулярные физические упражнения помогут замедлить потери плотности костной ткани, снизить развитие остеопении, и задержать или предотвратить остеопороз.
Методы лечения остеопороза
 Лечением остеопороза занимаются врачи-эндокринологи.
Лечением остеопороза занимаются врачи-эндокринологи.
Лечение остеопороза требует комплексного подхода. Оно направлено, прежде всего, на:
- замедление или остановку потери минералов из костной ткани;
- увеличение плотности костей;
- предотвращение появления переломов;
- снятие болевого синдрома;
- восстановление физической активности.
Лечение включает в себя:
- прием препаратов, увеличивающих минерализацию костей. В частности, врачи-эндокринологи «Семейного доктора» используют для этого хорошо зарекомендовавший себя препарат «Акласта»;
- обеспечение поступления в организм необходимого количества кальция и витамина D;
- сбалансированную диету;
- умеренные физические нагрузки в соответствии с рекомендациями врача;
- устранение факторов, повышающих риск остеопороза;
- женщинам в климактерическом периоде назначается гормональная заместительная терапия.
Своевременно начатое лечение (особенно при раннем выявлении остеопороза) в значительной степени снижает риск появления переломов. Удается приостановить разрушение костной ткани или даже увеличить плотность и прочность костей.
Также большое значение имеет профилактика заболевания.
Профилактика остеопороза
Прежде всего, следует отказаться от курения и сократить употребление алкоголя
Важно вести активный образ жизни, делать физические упражнения. Однако, если остеопороз уже начался, физическую активность надо согласовать с Вашим лечащим врачом: некоторые упражнения могут повышать риск возникновения переломов
Диета должна содержать необходимое количество кальция и витамина D. Рекомендуются разнообразные молочные продукты, рыба, зелень, капуста, брокколи, орехи. Витамин D содержится в рыбе (в рыбьем жире), в яичных желтках. Также полезно какое-то время находится на солнце, так как витамин D не только получается с пищей, но и вырабатывается под воздействием солнечных лучей.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Симптомы остеопороза
Остеопороз – по-своему коварное заболевание. Он начинает развиваться без явных симптомов. В массе случаев остеопороз диагностируется лишь в процессе обследования при переломе.
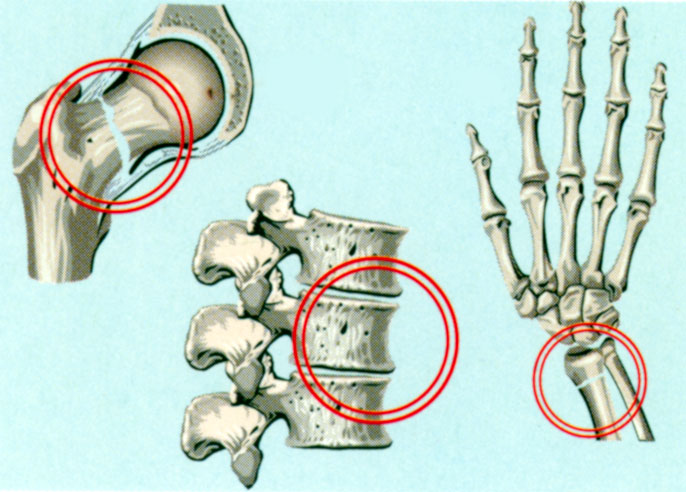
Перелом при остеопорозе – это осложнение, свидетельствующей о значительной деструкции костной ткани. Допустим, человек споткнулся и упал. При здоровой костной ткани перелом при простом падении маловероятен. При остеопорозе любое падение или травма способны привести к перелому. Наиболее уязвимы шейка бедра, кости рук, запястье, позвоночник. Перелом позвонка при остеопорозе возможен просто при поднятии тяжестей или тряской езде.
До тех пор, пока перелома не произошло, проявления остеопороза обычно интерпретируются как симптомы остеохондроза, тем более, что остеохондроз является обычным его спутником. Симптомы эти часто игнорируются, чего делать не следует.
На остеопороз могут указывать:
Боли в спине
Остеопороз может проявляться болями в поясничном или грудном отделе позвоночника при длительной статической нагрузке (например, если приходится сидеть в течение всего рабочего дня).
Судороги
При остеопорозе возможны судороги в ногах по ночам.
Сутулость
При остеопорозе наблюдаются сутулость, уменьшение роста – за счет уменьшения высоты позвонков.
Пародотноз
Следствием остеопороза может быть пародонтоз – невоспалительное поражение пародонта (околозубной ткани).
Обзор
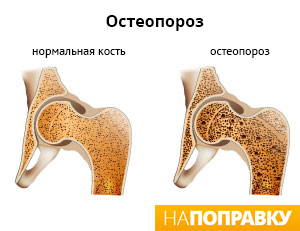
Остеопороз — это состояние, которое проявляется снижением плотности костей, увеличением их хрупкости и повышением вероятности переломов.
От переломов чаще всего страдают кости позвоночника, запястий и шейки бедра, хотя другие области, такие, например, как кости рук или таза, также могут быть повреждены.
По данным Российской ассоциации по остеопорозу в нашей стране от этого заболевания страдают 14 миллионов человек (10% населения страны), а клинически выраженные переломы встречаются у 9 миллионов чел. И хотя обычно остеопороз связывают с изменениями, наступающими у женщин в период после менопаузы, но заболевание может затронуть также и мужчин, молодых женщин и детей.
Часто мы не замечаем признаков остеопороза до тех пор, пока не случается перелом, возникающий, как правило, после незначительного падения. Наиболее распространенные травмы у больных остеопорозом — это переломы костей запястья, шейки бедра или костей позвоночника (позвонков).
Каковы симптомы остеопении?
Медленное истончение костной ткани — процесс закономерный и связан со старением организма человека. Поэтому, остеопения часто не имеет никаких симптомов, никак себя не проявляет и никаким образом не сказывается на самочувствии человека.
Вы не заметите боли не почувствуете, что ваши кости истончаются и разрушаются. В этом и заключается коварство этого заболевания. Любое неаккуратное движение при длительно развивающейся остеопении может привести к перелому сразу нескольких косточек.
В таких запущенных случаях восстановить плотность кости невозможно и задача врачей — замедлить скорость разрушения костной ткани. Недаром остеопороз называют «безмолвной эпидемией» и говорят, что кости болеют молча.
Терапия патологического состояния
Для приостановления развития остеопении следует своевременно начинать лечение. На начальной стадии патологических изменений особой терапии не требуется. Лечить остеопению следуют медикаментозными средствами, помогающими замедлить потерю минерального вещества кости на длительное время. Такие же препараты принимают при ломкости костей при остеопорозе.На начальной стадии развития остеопороза кости становятся хрупкими, в это время возможны переломы костей.
Если не запустить остеопению, разрушения костных тканей не наступит. Лечить остеопению и остеопороз следует следующими средствами:
- Forteo («Терипаратид»), синтетическая форма гормона, стимулирующая образование новой костной системы.
- Селективные модуляторы эстроген-рецепторов такие, как Evista («Ралоксифен»), которые оказывают положительное эстрогенподобное действие на организм больного.
- «Кальцитонин», который, как было показано, увеличивает минеральную плотность костной системы.
- Бисфосфонаты такие, как «Фосамакс» («Алендронат»), «Бонива» («Ибандронат»), «Актонел» («Ризедроновая кислота») и «Рекласт» ингибируют резорбцию костной структуры.
- Заместительная терапия эстрогенами также может помочь лечить остеопению.
При оказании должного лечения подобных патологических изменений разрушения костных тканей можно избежать, а также предотвратить возникновение остеопороза
Особое внимание уделяется диетическому питанию и ведению правильного образа жизни
Из-за отсутствия каких-либо признаков обычно остеопения свободно протекает в костных тканях, постепенно трансформируясь в остеопороз. И уже когда появляются видимые признаки и результаты хрупкости костей, ставится диагноз остеопороз. Лечение этой патологии длительное, проводится достаточно агрессивными лекарственными препаратами, которыми имеют множество побочных эффектов. Поэтому после 45 лет нужно каждый год делать рентгенографию, и при обнаружении первых признаков остеопении укреплять костную ткань препаратами кальция и минералами.
Причины и механизм развития артроза
Причины развития суставного дегенеративно-дистрофического процесса многообразны. Артроз – это заболевание, начинающееся постепенно на фоне врожденных особенностей строения соединительной ткани, а также длительного микротравмирования, перенесенных острых суставных повреждений и заболеваний. Почти все хронические воспалительные процессы (артриты) со временем переходят в дегенеративно-дистрофические с периодическими рецидивами воспаления. Наконец, самая большая группа артрозов – возрастные.
Факторами, предрасполагающими к развитию и прогрессированию данного патологического процесса являются:
- малоподвижный образ жизни;
- тяжелые профессиональные или спортивные физические нагрузки;
- профессии, связанные с длительным нахождением в положении стоя, без движения;
- лишний вес;
- эндокринные заболевания и гормональные расстройства, приводящие к нарушению кровообращения и обмена веществ: сахарный диабет, атеросклероз, заболевания щитовидной железы, ожирение;
- венозная недостаточность;
- неправильное нерегулярное питание, вредные привычки (курение, злоупотребление алкоголем) – усиливают обменные нарушения;
- наследственная предрасположенность к заболеваниям опорно-двигательного аппарата.
Под действием всех перечисленных причин начинают постепенно разрушаться клетки хряща, покрывающего суставные поверхности костей. Хрящ сначала истончается, теряет свою эластичность, а затем растрескивается. Подхрящевая костная ткань начинает тереться о такую же полуразрушенную костную поверхность на другой стороне сочленения и разрушаться. Реакцией костной ткани на такой процесс является ее разрастание, особенно по краям сустава, что приводит к ограничению подвижности и суставной деформации.
Суставная деформация при артрозе
Особенностью клеток суставных тканей является способность реагировать на любые, даже незначительные травмы. Разрушенные клетки продуцируют провоспалительные (вызывающие и поддерживающие воспалительный процесс) цитокины. Поэтому разрушение хрящей и костей сопровождается асептическим воспалительным процессом в синовиальной оболочке (синовитом) и выпотом воспалительной жидкости в суставную полость. Периодически развивающееся воспаление способствует еще более активному отмиранию клеток твердых тканей и прогрессированию заболевания.
Процесс длительный, поначалу он никак себя не проявляет, так как хрящевая ткань не содержит нервных окончаний, поэтому болевых ощущений на ранних стадиях у больных нет. Они появляются при травмировании расположенной под хрящом надкостницы и при обострении воспалительных процессов (надкостница и синовиальная оболочка очень хорошо иннервированы).
Тяжелее протекает артроз, развивающийся на фоне хронических воспалительных процессов. Происходит полное разрушение суставных тканей с формированием анкилоза (неподвижности) и инвалидизацией. Возрастные нарушения протекают не так агрессивно и редко приводят к тяжелым нарушениям.
В группе риска женщины после 50 лет, мужчины после 40 лет, лица, страдающие эндокринной патологией и хроническими артритами, а также лица, занимающиеся тяжелым физическим трудом, профессиями, связанными с длительным пребыванием в положении стоя, спортсмены (тяжелоатлеты и занимающиеся травмоопасными видами спорта). Для данных лиц особое значение имеет профилактика артроза.
Симптомы и причины

остеопения обнаруживается уже тогда, когда случился первый компрессионный перелом
Только тщательный анализ всех симптомов, знание истории болезни и образа жизни пациента, учет потребляемых медикаментов при наличии хронических патологий позволят врачу поставить предварительный диагноз – остеопения или остеопороз.
Опытный терапевт, который профилактически наблюдает пациента многие годы (для России-то такая ситуация по-прежнему остается из области фантастики), может указать на первые симптомы проблем с костями:
- уменьшение роста (происходит из-за сокращения высоты позвонков) и нарушения осанки;
- сложности с выполнением привычных действий, во время которых человек хочет, допустим, сесть или встать со стула;
- бледность кожи и отсутствие загара (человек перестал бывать на свежем воздухе);
- пальцы рук стали похожи на «восковые».
Болевые симптомы особенно выражены по утрам, но в течение дня, они могут усиливаться из-за чрезмерных физических нагрузок. Обострение состояния обычно длится до недели.
Причины, по которым костная ткань изменяет структуру при обеих патологиях, схожи:
- плохая наследственность;
- вредные привычки и малоподвижный образ жизни;
- эндокринные заболевания;
- хронические патологии костей;
- длительный прием ряда медпрепаратов (цитостатиков, глюкокортикоидов, антибиотиков, в том числе тетрациклиновой группы).
В группу риска входят:
- женщины в возрасте после 40 лет;
- пожилые люди;
- люди с высоким ростом (женщины – более 173 см, мужчины – более 183 см);
- люди с недостаточным весом (анорексики);
- пациенты, страдающие непереносимостью ряда продуктов, в том числе молочных.
У женщин после 35 лет вероятность переломов выше, так как физиологически плотность их костей изначально ниже, чем у мужчин.
К остеопении могут привести также:
- гормональные сбои, в том числе после менопаузы или при наличии сахарного диабета;
- чрезмерное употребление алкоголя и кофе;
- проживание в регионах с недостатком солнечного света, при котором организм недополучает витамин Д;
- длительное искусственное питание, в том числе после операций по пересадке органов.

- болезни органов пищеварения, сопровождающиеся нарушением усвоения минеральных веществ;
- патологии сосудов и системы кровообращения с нарушением транспортных функций питательных веществ;
- аллергии;
- системные патологии соединительной ткани;
- сбои в работе почек и печени.
Типичный пациент с остеопенией – женщина за 45, маленького роста с лишним весом, перенесенной операцией по удалению внутренних органов, неправильно питающаяся, так как живет одна.