Синдром эдвардса
Содержание:
Естественная история, прогноз
Факторы, лежащие в основе потенциала выживания, неизвестны. Наличие сердечных дефектов не влияет на долгосрочное выживание. Сообщалось о более длительной выживаемости для женщин по сравнению с мужчинами.
Когда пациент имеет интенсивное лечение, общие причины смерти изменяются, выживаемость увеличивается.
Уши и слух
Иногда появляются структурные аномалии уха, такие как атрезия, микротия. Характерны особенности внешнего уха: маленькое с небольшой долькой, спираль разворачивается, иногда прикрепляется к скальпу (криптотия).
Ушной канал невелик, что делает скрининг на аудиологию сложным. Был описан широкий спектр аномалий среднего и внутреннего уха. Также может присутствовать умеренная и сильная сенсорная потеря слуха.
Мочеполовой
Наблюдается повышенная частота инфекций мочевых путей, возможно, из-за структурных дефектов. Почечная недостаточность встречается редко.
Неврологический
Сообщается о нескольких структурных нарушениях центральной нервной системы в трисомии 18. Наиболее распространенными являются гипоплазия мозжечка, агенезис мозолистого тела, микроцирия, гидроцефалия, миеломинеоцеле, присутствующие примерно у 5% младенцев.
Функциональные неврологические особенности включают гипотонию в младенчестве, гипертонию у детей старшего возраста. Центральное апноэ и судороги, встречаются у 25-50% , но обычно легко контролируются с помощью фармакологической терапии. Центральное апноэ является одной из основных причин ранней смерти.
Развитие и поведение
У детей старшего возраста с трисомией 18 значительная задержка развития всегда присутствует в диапазоне от выраженной до глубокой степени психомоторной и умственной неполноценности. Существует не регресс, а стабильный статус с медленным приобретением некоторых навыков.
В большинстве случаев выразительный язык и самостоятельная прогулка не достигаются, но некоторые старшие дети могут использовать ходунки.
Интеллектуальный возраст составляет 6-8 месяцев, у большинства из них есть некоторые навыки детей старшего возраста, в том числе самостоятельный сон, питание, подражание, следование простой команде, понимание причины и следствия.
Все дети приобретают такие способности, как признание своей семьи и надлежащее усердие. Старшие дети могут использовать ходунки, понимать слова и фразы, использовать несколько слов или знаков, ползать, следовать простым командам, распознавать и взаимодействовать с другими, играть независимо.
Таким образом, дети с синдромом Эдвардса, демонстрируя выраженную развитость и когнитивную инвалидность, обладают гораздо большим количеством способностей, чем обычно воспринимаются в стереотипе.
Среди пациентов с мозаичной формой, фенотип чрезвычайно изменчив, и нет никакой корреляции между процентом поражения и тяжести умственных нарушений.
Описание
Молекулярно-цитогенетическая диагностика распространённых хромосомных нарушений (анеуплоидий) по 13, 16, 18, 21, 22, X, Y-хромосоме — молекулярно‐цитогенетический метод, позволяющий определять изменения хромосом анеуплоидий (число хромосом, не кратное гаплоидному набору).
Половые хромосомы — X и Y, и аутосомы — 13, 16, 18, 21, 22 — наиболее часты и имеют наиболее негативное влияние на пренатальное развитие человека. Молекулярно-цитогенетическая диагностика
Молекулярно-цитогенетическая диагностика позволяет выявить отклонение в количестве хромосом (анеуплоидия). В эмбрионах с анеуплоидией отсутствует одна хромосома (моносомия), или имеется лишняя хромосома (трисомия). Наиболее распространённой хромосомной патологией является трисомия (три хромосомы вместо двух в норме) по 21-й хромосоме, или синдром Дауна. Возможно рождение живых детей с трисомиями по хромосоме 13 (синдром Патау), хромосоме 18 (синдром Эдвардса). Эти хромосомные болезни характеризуются еще более тяжёлыми, чем при синдроме Дауна, пороками умственного и физического развития
Как правило, такие дети не живут более года.Спонтанное прерывание беременности
Нарушения репродуктивной функции женского организма, которая сопровождается неожиданным прерыванием беременности, могут быть обусловлены действием различных факторов, среди которых важное место занимают генетические. Во многих случаях беременность прерывается из-за хромосомных нарушений при образовании эмбриона, несовместимых с его жизнью
Чаще возникают ситуации, когда в результате нарушения овогенеза (созревания яйцеклетки) или сперматогенеза (формирования зрелых сперматозоидов) возникают клетки с утраченной или лишней хромосомой или образуется зигота (зародыш) с набором хромосом, по количеству превышающим норму (в норме зигота содержит 46 хромосом). Причинами этому могут быть хронический стресс, курение, употребление наркотиков, алкоголя, экологически неблагоприятные ситуации, а также внутренние факторы: наличие в организме матери или отца генов — небольших участков хромосом, предрасполагающих к нерасхождению хромосом в процессе формирования половых клеток. А когда формируется генетически неполноценный зародыш, по законам естественного отбора организм матери пытается избавиться от него.
С помощью молекулярно-цитогенетической диагностики распространённых хромосомных нарушений, исследуя хорион, определяют отклонения в хромосомном наборе. Данные исследования могут быть выполнены, в том числе и новорождённым детям, в этом случае исследуется кровь плода.
На более позднем сроке прерывания беременности проводится исследование наиболее часто встречающихся анеуплодий (изменений числа хромосом) при неразвивающейся беременности по 13, 16, 18, 21, 22, X, Y-хромосомам (7 хромосом).Показания:
- На более поздних сроках прерывания беременности.
- Беременные от 35 лет и старше.
- Наличие в семье ребёнка с хромосомными заболеваниями или врождёнными пороками развития.
- Замершая беременность с установленными хромосомными дефектами у плода.
- В семье есть ребёнок с хромосомной патологией; носителем хромосомной патологии является один из членов семьи.
- У ближайших родственников есть моногенные заболевания (например, муковисцидоз).
- Женщины, перед зачатием или на раннем сроке беременности принимали сильнодействующие препараты (например, противоопухолевые) или перенесли такие инфекции, как гепатит, краснуха, токсоплазмоз.
- Членам семей с отягощённым акушерским анамнезом (невынашивание, самопроизвольные аборты, мертворождение, рождение ребёнка с врождёнными пороками).
- Высокий риск рождения ребенка с хромосомной патологией, рассчитанный по результатам комбинированного скрининга (УЗИ+биохимические тесты).
- Пороки или отклонения развития, выявленные при ультразвуковом исследовании (ультразвуковые маркёры хромосомной патологии).
Подготовка
Условия подготовки к анализу определяются лечащим врачом.
Возможные осложнения при родах
Во время беременности ребенком с трисомией 18 наблюдается избыток околоплодных вод и единственная пупочная артерия, которая мешает достаточному поступлению кислорода, следствием чего является состояние асфиксии у новорожденных.
Также часто встречается низкая плацентация, что ведёт к неправильному предлежанию и мешает правильному опущению головы ребенка.
Эта патология затрудняет естественные роды и иногда делает их невозможными, приходится выполнять срочное кесарево сечение. При проведении операции эта аномалия приводит к обильной кровопотери и может быть опасна для жизни матери.
Дети с трисомией 18 рождаются недоношенными или переношенными, масса тела обычно составляет 2100-2300 грамм.
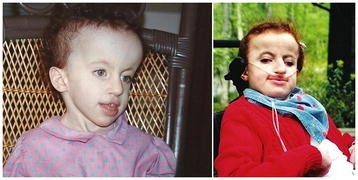
Клинические признаки трисомии 18
Внешние аномалии:
- долихоцефалия-кости черепа узкие и длинные;
- микроцефалия-диспропорция размера головы в соотношении с размерами туловища;
- неправильное развитие ушной раковины. Уши находятся ниже уровня глаз, отсутствуют выпуклости хряща, который формирует ушную раковину;
- расщепление неба. Происходит вследствие незаращения двух частей верхней челюсти во время внутриутробного развития.
- искажения лица;
- сколиоз;
- косоглазие;
- деформации суставов;
- стопа-качалка, или дисплазия стоп.
Дисфункции внутренних органов:
- пороки сердца;
- недостаточный тонус мышц;
- отсутствие сосательного рефлекса;
- недоразвитость почек; пупочные и паховые грыжи;
- атрофия мозговых извилин; умственная отсталость, задержки в развитии.
Методы диагностики
Инвазивные:
- биопсия тканей плода плацентоцентез — забор плацентарных клеток, который проводится во втором триместре беременности;
- амниоцентез — забор околоплодных вод для исследования содержания гормонов, аминокислот и ферментов, которые отвечают за развитие и рост плода, проводится на 16 неделе беременности.
- кордоцентез — забор крови из пуповины.
Проводится с целью выявления хромосомных и гормональных аномалий, исследование выполняется на 18-24 неделях беременности; биопсия хориона-забор клеток зародышевой оболочки. Проводится на 10-11 неделе беременности.
Неинвазивные:
- УЗИ (трансабдоминальное и трансвагинальное исследования). Трансвагинальное УЗИ лучше всего проводить на самых ранних сроках, а трансабдоминальное-во 2 и 3 триместрах.
- анализ родословной обоих родителей.
- диагностика сывороточных маркеров плода (анализ крови, который позволяет узнать вероятность развития нарушения нервной трубки у ребенка и выявить хромосомные аномалии)
Применяется, чтобы сделать анализ внеклеточной ДНК развивающегося плода по крови матери. Делать рекомендуется с 9 недели беременности, когда в кровь женщины уже проникло достаточное количество клеток крови плода.
Лаборатория Медикал Геномикс рекомендует расширенный неинвазивный пренатальный тест VERAGENE
Оценка частоты хромосомных нарушений в момент зачатия
Можно попробовать расчитать количество зигот с хромосомными аномалиями при зачатии, основываясь на частоте хромосомных аномалий, обнаруживаемых в материале выкидышей. Однако прежде всего следует отметить, что поразительное сходство результатов исследований материала выкидышей, проведенное в разных частях света, говорит о том, что хромосомные сбои в момент зачатия являются очень характерным явлением в репродукции у человека. Кроме того, можно констатировать, что реже всего встречающиеся аномалии (например, трисомии A, B и F) связаны с остановкой развития на очень ранних стадиях.
Анализ относительной частоты различных аномалий, возникающих при нерасхождении хромосом в процессе мейоза, позволяет сделать следующие важные выводы:
1. Единственной моносомией, обнаруживаемой в материале выкидышей, является моносомия X (15% всех аберраций). Напротив, аутосомные моносомии практически не обнаруживаются в материале выкидышей, хотя теоретически их должно быть столько же, сколько и аутосомных трисомий.
2. В группе аутосомных трисомий частота трисомий разных хромосом значительно варьирует. Исследования, выполненные с использованием метода G-бэндинга, позволили установить, что все хромосомы могут быть участницами трисомии, однако некоторые трисомии встречаются гораздо чаще, например, трисомия 16 встречается в 15% случаев всех трисомий.
Из этих наблюдений можно сделать вывод, что, скорее всего, частота нерасхождения разных хромосом приблизительно одинакова, а различная частота аномалий в материале выкидышей связана с тем, что отдельные хромосомные аберрации приводят к остановке развития на очень ранних стадиях и поэтому с трудом поддаются обнаружению.
Эти соображения позволяют приблизительно расчитать реальную частоту хромосомных нарушений в момент зачатия. Расчеты, сделанные Буэ, показали, что каждое второе зачатие дает зиготу с хромосомными аберрациями.
Данные цифры отражают среднюю частоту хромосомных аберраций при зачатии в популяции. Однако данные цифры могут значительно колебаться у разных супружеских пар. У некоторых супружеских пар вероятность возникновения хромосомных аберраций в момент зачатия значительно превышает средний риск в популяции. У таких супружеских пар невынашивание беременности на малых сроках происходит гораздо чаще, чем у остальных супружеских пар.
Данные расчеты подтверждаются другими исследованиями, проведенными с использованием других методов:
1. Классическими исследованиями Хертига
2. Определением уровня хорионического гормона (ХГ) в крови женщин после 10 после зачатия. Часто этот тест оказывается положительным, хотя менструация приходит вовремя или с небольшой задержкой, и субъективно наступления беременности женщина не замечает («биохимическая беременность»)
3. Хромосомный анализ материала, полученного при искусственных абортах показал, что при абортах на сроке 6—9 недель (4—7 недель после зачатия) частота хромосомных аберраций составляет примерно 8%, а при искусственных абортах на сроке 5 недель (3 недели после зачатия) эта частота возрастает до 25%.
4. Было показано, что нерасхождение хромосом в процессе сперматогенеза является очень частым явлением. Так Пирсон и сотр. обнаружили, что вероятность нерасхождения в процессе сперматогенеза для 1-й хромосомы составляет 3,5%, для 9-й хромосомы — 5%, для Y-хромосомы — 2%. Если и другие хромосомы имеют вероятность нерасхождения примерно такого же порядка, то тогда только 40% всех сперматозоидов имеют нормальный хромосомный набор.
Пренатальная диагностика
1) Инвазивные исследования (амниоцентез, биопсия хориона) в основном назначают тем женщинам, у которых наблюдается повышенный риск того, что родится малыша с синдромом Эдвардса, например, пациенткам, чей возраст превышает 35 лет или с плохими результатами неинвазивных тестов: УЗИ и анализов. Инвазивные методы диагностики являются высокоточными, однако, учитывая риск осложнений, не подходят для массового проведения всем беременным, а проводятся только по особым показаниям.
2) Неинвазивные технологии, так называемые скрининги. Скрининг – комплексное исследование беременных женщин на наличие у плода хромосомных аномалий. Выделено несколько признаков, указывающих на высокий риск наличия заболевания, которые может выявить УЗИ плода (отсутствие носовой кости, увеличенная толщина воротникового пространства, недостаточная длина бедренных и плечевых костей и другие особенности). В комплексе с УЗИ идёт биохимический анализ крови матери на такие гормоны как свободный бета-ХГЧ и PAPP-A. Полученные данные по биохимическим маркерам анализируют в совокупности с результатами ультразвукового исследования, а результат всего скрининга представляет собой расчет риска наличия хромосомной аномалии у плода.
Однако при использовании стандартных тестов на синдром Эдвардса, лишь у 3% женщин, направленных на инвазивную диагностику действительно подтверждается наличие заболевания. В то же время не исключены и ложно-отрицательные результаты, когда скрининг показывает низкий риск, а ребенок рождается с хромосомной патологией.
- точность 99%, что намного точнее классической диагностики (УЗИ и биохимический скрининг)
- совершенно безопасен, в отличие от инвазивных методик — для забора материала на анализ необходимо просто взять кровь из вены беременной женщины.
- на ранних сроках: анализ можно проводить уже на 9-й неделе беременности.
Симптомы
Синдром Эдвардса у детей проявляется наличием таких признаков:
- нарушения в развитии опорно-двигательного аппарата и костей черепа;
- нарушения в развитии нижней челюсти ребенка;
- недоразвитие ротового отверстия;
- удлинение черепа в переднем или заднем направлении;
- глазные щели – узкие;
- сращение пальцев (бывает частичное или полное) стоп и кистей;
- изменения в форме стоп, а также запястных суставов;
- редко могут возникнуть расщелины губы или неба;
- нарушение в развитии скелетной мускулатуры;
- нарушения в развитии подкожной клетчатки.
Со стороны нервной системы могут возникать такие нарушения как недоразвитость головного мозга, задержка в психическом или же физическом развитиях. Могут также возникнуть различные пороки внутренних органов, такие как:
- дефекты сердечных клапанов;
- дефекты сердечных перегородок;
- изменения в крупных сосудах;
- аномалии в развитии пищевода;
- нарушения в работе мочеполовой системы (удвоение почек, расширения отделов мочеполовой системы);
- нарушения в развитии половых органов;
- неправильное расположение в организме органов брюшной полости;
- заращение желчевыводящей системы.
Если смотреть со стороны зрения, то возможно уменьшение глазных щелей.
литература
- Müller / Bruehwiler: HELLP-синдром и трисомия 18 в мультипараметре : Zeitschrift für Obstetrilfe und Neonatologie; 200; 3; 119-121; 1996 г.
- Зоммер / Дуниц: Психосоматическая помощь и поддержка при трисомии 18 : педиатрическая медсестра; 13; 6; 197–198; 1994 г.
- Клаус Саримски: Психология развития генетических синдромов (3-е издание, 2003 г.)
- Д. Скотт Шоуолтер, Джон К. Кэри: руководство для профессионалов
- Энн М. Барнс, Джон Кэри: Общие проблемы младенцев с трисомией 18 или 13 , 1998 г.
- Барнс, Кэри: Уход за младенцем и ребенком с трисомией 18 или 13: медицинские проблемы, сообщения о лечении и основные этапы , 1996 г.
Патогенез остановки развития при хромосомных аномалиях
Исследование материала выкидышей показывает, что во многих случаях хромосомных аберраций эмбриогенез резко нарушается, так что элементов эмбриона не обнаруживается вообще («пустые плодные яйца», анэмбриония) (остановка развития до срока 2-3 недель после зачатия). В других случаях удается обнаружить элементы зародыша, часто неоформленные (остановка развития на сроке до 3-4 недель после зачатия). При наличии хромосомных аберраций эмбриогенез часто или вообще невозможен, или резко нарушается с самых ранних стадий развития. Проявления таких нарушений выражены в гораздо большей степени в случае аутосомных моносомий, когда развитие зиготы останавливается в первые дни после зачатия, но и в случае трисомий хромосом, имеющих ключевое значение для эмбриогенеза, развитие также прекращается в первые дни после зачатия. Так, например, трисомия 17 обнаруживается только у зигот, остановившихся в развитии на самых ранних стадиях. Кроме того, многие хромосомные аномалии связаны вообще с пониженной способностью к делению клеток, как показывает изучение культур таких клеток in vitro.
В других случаях развитие может продолжаться до 5—6—7 недель после зачатия, в редких случаях — дольше. Как показали исследования Филиппа, в таких случаях гибель плода объясняется не нарушением эмбрионального развития (обнаруживаемые дефекты сами по себе не могут быть причиной смерти зародыша), а нарушением формирования и функционирования плаценты (стадия развития плода опережает стадию формирования плаценты.
Исследования культур клеток плаценты при различных хромосомных аномалиях показали, что в большинстве случаев деление плацентарных клеток происходит гораздо медленнее, чем при нормальном кариотипе. Это во многом объясняет, почему новорожденные с хромосомными аномалиями обычно имеют низкую массу тела и сниженную массу плаценты.
Можно предположить, что многие нарушения развития при хромосомных аберрациях связаны именно с пониженной способностью клеток к делению. При этом возникает резкая диссинхронизация процессов развития зародыша, развития плаценты и индукции дифференциации и миграции клеток.
Недостаточное и запоздалое формирование плаценты может приводить к нарушению питания и к гипоксии зародыша, а также — к снижению гормональной продукции плаценты, что может быть дополнительной причиной развития выкидышей.
Исследования клеточных линий при трисомиях 13, 18 и 21 у новорожденных показало, что клетки делятся медленнее, чем при нормальном кариотипе, что проявляется в снижении плотности клеток в большинстве органов.
Загадкой является то, почему при единственной аутосомной трисомии, совместимой с жизнью (трисомия 21, синдром Дауна), в одних случаях происходит задержка развития зародыша на ранних стадиях и самопроизвольный выкидыш, а в других — ненарушенное развитие беременности и рождение жизнеспособного ребенка. Сравнение клеточных культур материала выкидышей и доношенных новорожденных при трисомии 21 показало, что различия в способности клеток к делению в первом и втором случаях резко различается, что возможно объясняет разную судьбу таких зигот.
Что такое анеуплоидия, трисомия, транслокация, мозаицизм
В каждой клетке человеческого организма находится 46 хромосом, в которых выделяют две группы: 22 пары аутосом (пронумерованных с 1 по 22, в зависимости от размера) и пара половых хромосом (XX у женщин, XY у мужчин). Каждая хромосома в паре является гомологичной другой хромосоме в паре.
В норме человек имеет диплоидный набор хромосом, то есть в каждой клетке содержится двойной комплект каждой из 23 хромосом.
Но есть ситуации, в которых клетки содержат ненормальный, не кратный 46, набор хромосом, что называется анеуплоидией. Анеуплоидия может выражаться, например, в наличии добавочной хромосомы (n + 1, 2n + 1 и т. п.) или в нехватке какой-либо хромосомы (n — 1, 2n — 1 и т. п.).
Формы анеуплоидии:
- моносомия (наличие одной из пары хромосом, например, синдром Шерешевского-Тернера, выражающийся в наличие одной половой Х-хромосомы)
- трисомия (наличие трех вместо 2 хромосом пары).
- тетрасомия (4 гомологичные хромосомы вместо пары в диплоидном наборе)
- пентасомия (5 вместо 2-х) встречаются чрезвычайно редко.
Дальше речь пойдет о самых частых хромосомных аномалиях — трисомиях. В некоторых случаях дополнительная хромосома представлена целой отдельной хромосомой (полная трисомия), а в некоторых этот генетический материал переносится на другую хромосому, что называют транслокацией.
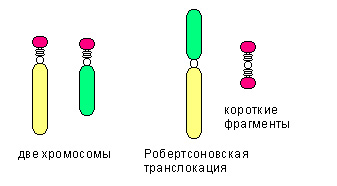
Среди транслокаций также выделяют:
- реципроктную транслокацию, когда неготомологичные хромосомы обмениваются участками
- робертсоновскую транслокацию (см.рис), при которой две неготомологичные хромосомы объединяются в одну.
- Сбалансированная транслокация не сопровождается утратой генетического материала.
Мозаицизмом называют ситуацию, когда среди всех клеток организма есть нормальные, а есть клетки с патологией (например, с трисомией). В этом случае степень отклонений зависит от количества клеток, которые имеет ненормальный генетический материал.
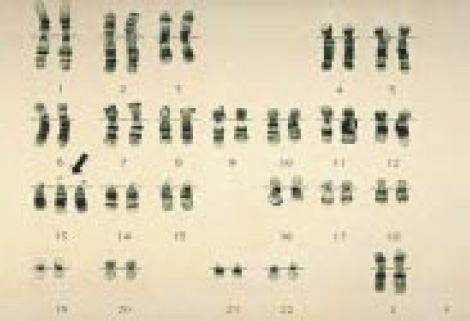
Хромосомы в случае синдрома Патау — Трисомия 13
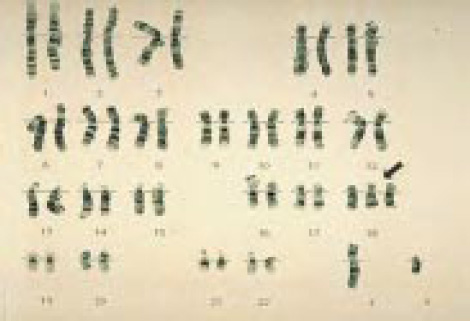
Хромосомы в случае синдрома Эдвардса — Трисомия 18
Описание
Цитогенетическое исследование (кариотип) пуповинной крови — кордоцентез — исследование пуповинной крови для выявления у ребенка серьёзных наследственных заболеваний, пороков развития и хромосомных отклонений.
Кордоцентез
Кордоцентез или чрезкожная пункция пуповины — альтернатива амниоцентезу, а также биопсии хориона.
Во время процедуры прокалывается пуповина и полой иглой берётся пуповинная кровь. Анализ проводят при контроле УЗИ.
Исследование имеет риск возникновения осложнений, поэтому данный анализ проводят в случае серьёзных подозрений.
Пуповинная кровь позволяет определить не только хромосомный набор, но и группу крови, гематокрит, уровень гемоглобина, количество тромбоцитов и даже парциальное давление газов крови.Риски проведения цитогенетического исследования (кариотип) пуповинной крови:
- прерывание беременности (выкидыш). Выкидышем осложняются кордоцентезы в 1–2% случаев;
- кровотечение;
- инфицирование;
- преждевременный разрыв плодных оболочек.
Кордоцентез может установить наличие следующих заболеваний:
- синдром Дауна;
- синдром Эдвардса;
- синдром Клайнфельтера;
- мышечная дистрофия Дюшшена;
- фенилкетонурия;
- талассемия;
- муковисцидоз;
- смешанный иммунодефицит;
- наследственная врожденная нейтропения.
Показания к кордоцентезу:
- Кордоцентез, как и другие методы пренатальной диагностики проводят только по строгим показаниям и в случаях, когда другое дородовое исследование (амниоцентез, плаценто- или хорионцентез) провести невозможно (срок беременности большой): женщина 35 лет и старше;
- неудовлетворительные результаты пренатального скрининга в 1 и 2 триместрах (биохимический анализ крови, УЗ-маркёры хромосомной патологии плода);
- высокая вероятность развития резус-конфликта между материнским и плодовым организмами или в случае наличия гемолитической болезни плода;
- наличие наследственных заболеваний у одного из супругов (гемофилия, талассемия, хронический гранулематоз и другие);
- перенесённые женщиной во время гестации инфекционные заболевания и высокий риск внутриутробной инфекции;
- оценка функционального состояния ребенка внутриутробно (определение кислотно-щелочного баланса, гормонального уровня, показатели крови: тромбоциты и эритроциты, группы крови и прочее);
- необходимость внутривенного переливания крови плоду;
- фетотерапия (введение лекарственных препаратов внутривенно через пуповину).
ПротивопоказанияПроцедура забора пуповинной крови плода не проводится в следующих ситуациях:
- выраженная угроза прерывания беременности;
- наличие кровянистых выделений из половых путей;
- обострение хронических или острые инфекционные заболевания женщины;
- наличие больших узлов миомы в месте предполагаемой пункции;
- нарушения свёртываемости крови;
- тяжёлое состояние женщины.
Подготовка
Со стороны женщины каких-то обременительных подготовительных действий перед кордоцентезом не требуется. Не нужны также пищевые ограничения или отмена принимаемых препаратов — это не влияет на показатели анализа пуповинной крови.
Перед проведением кордоцентеза женщине назначается обязательное рутинное лабораторное исследование (ОАК, ОАМ, мазок на микрофлору влагалища, кровь на сифилис, гепатиты и ВИЧ) и гинекологический осмотр.
По показаниям могут быть назначены другие анализы. Перед проведением процедуры женщина ещё раз проходит УЗИ, на котором уточняется срок гестации, количество плодов, локализация плаценты, предлежание и положение плода/плодов, анатомические особенности матки и придатков, объём амниотической жидкости.
В день выполнения манипуляции женщина подписывает письменное согласие на кордоцентез, в котором указывается риск возможных осложнений.Интерпретация результатов
Результаты исследования пуповинной крови плода будут готовы через 10 дней.
Заключение
1. Не каждую беременность удается сохранить на малых сроках. В большом проценте случаев выкидыши обусловлены хромосомными нарушениями у плода, и родить живого ребенка невозможно. Гормональное лечение может отсрочить момент выкидыша, но не может помочь зародышу выжить.
2. Повышенная нестабильность генома супругов является одним из причинных факторов бесплодия и невынашивания беременности. Выявить такие супружеские пары помогает цитогенетическое обследование с анализом на хромосомные аберрации. В некоторых случаях повышенной нестабильности генома специальная антимутагенная терапия может помочь повысить вероятность зачатия здорового ребенка. В других случаях рекомендуется донорская инсеминация или использование донорской яйцеклетки.
3. При невынашивании беременности, обусловленном хромосомными факторами, организм женщины может «запомнить» неблагоприятный иммунологический ответ на плодное яйцо (иммунологический импринтинг). В таких случаях возможно развитие реакции отторжения и на зародыши, зачатые после донорской инсеминации или с использованием донорской яйцеклетки. В таких случаях рекомендуется проведение специального иммунологического обследования.
Теги:
генетика, акушерство, гинекология