Лейкоплакия
Содержание:
Диагностика лейкоплакии
Кроме визуального обследования больного врачом, для постановки точного диагноза пациенту следует пройти ряд процедур и анализов:
- общее исследование мочи;
- бактериальный посев мочевой жидкости;
- пробу по Нечипоренко;
- анализ для поиска атипичных клеток в слизистых покрытиях пузыря и мочеточников;
- общее и биохимическое исследование крови для выявления возможных изменений в показателях крови;
- иммунограмма — исследование крови, имеющее целью установление любых следов изменений в иммунной системе;
- анализы, определяющие наличие (их отсутствие) трихомонад, хламидий, микоплазм, уреаплазм, заражение которыми может быть только половым путем;
- УЗИ мочевого пузыря, матки и придатков, которое определит и обычно сопутствующие болезни, такие как эндометрит, воспаление яичников, эрозии шейки, являющиеся очагами инфекции и провокаторами воспалительных процессов в яичниках, матке, влагалище, мочевом пузыре;
- биопсия для уточнения реального диагноза, если фиброуретроцистоскопия укажет наличие трансформаций на слизистом покрове;
- гистологическое исследование слизистых оболочек ротовой полости при сомнениях в клинических данных, позволяющее дифференцировать лейкоплакию с другими болезнями, такими как красный плоский лишай, красная волчанка, а также с некоторыми формами кандидоза и сифилиса, с целью выявления трансформации тканей;
- цитологическое исследование для определения возможных клеточных видоизменений в сторону онкологии.
Лейкоплакию нередко ошибочно считают мягкой лейкоплакией, которой чаще болеют очень молодые представители населения и женщины. Мужчины пожилого возраста болеют типичным видом болезни, к которой приводят излишества в употреблении алкоголя и табакокурения. Частичное ороговение тканей присутствует при обеих формах лейкоплакии.
Определено, что почти 90% заболевших прикусывают частички слизистой оболочки рта, и тогда можно заметить очаги белого цвета на следах от укусов. Типичной формой лейкоплакии страдает молодёжь и пациенты среднего возраста, а у пожилых людей скопления ороговевших очагов на участках нижней губы просматриваются как предонкологический гиперкератоз красной окантовки губы.
Признаки и симптомы
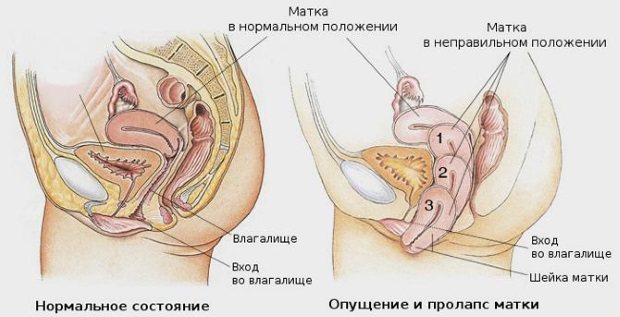
У патологии отсутствуют специфические клинические проявления, но существует ряд симптомов, которые могут свидетельствовать о наличии патологии шейки матки подобного типа:
- контактные кровотечения (кровянистые выделения при спринцевании, половом акте или после него);
- болезненный секс;
- межменструальные кровотечения.
Зачастую патологию шейки матки диагностируют на приеме у гинеколога, при обращении по совсем другому вопросу. В зависимости от сопутствующих болезней, могут присоединяться и другие симптомы. Такие признаки не нужно оставлять без внимания – необходимо быстрее обратиться за квалифицированной помощью. Раннее диагностирование и лечение патологий шейки матки – гарантия женского здоровья на долгие годы!
Диагностика заболевания
В клинике GMS для диагностики фоновых и предраковых заболеваний шейки матки используется широкий спектр лабораторно-инструментальных исследований. Комплексная диагностика заболевания включает:
- Гинекологический осмотр в зеркалах;
- Видеокольпоскопия;
- Цитологический анализ эндоцервикального соскоба;
- Мазок на микрофлору;
- Биопсия с гистологическим анализом;
- ПЦР-диагностика.
Также пациентке может оказаться необходимой консультация гинеколога-эндокринолога или онкогинеколога.
Методы лечения
Терапевтическую тактику гинекологи GMS Hospital подбирают в зависимости от формы и стадии болезни, наличия сопутствующих патологий, возраста пациентки и других факторов. Лечение носит комплексный характер и включает консервативную терапию и хирургическое вмешательство (по показаниям).
При симптомной эрозии шейки матки и простой лейкоплакии применяется следующая тактика– коррекция гормональных нарушений, а в случае отсутствия эффекта – удаление методом лазерной деструкции, криодеструкции или диатермоконизации. Обязателен кольпоскопический, цитологический и бактериологический контроль через 1 мес. после окончания лечения, далее – 1 раз в год.
Хирургическое вмешательство в Центре оперативной гинекологии GMS Hospital выполняется следующими методами:
- диатермокоагуляция – иссечение пораженных тканей высокочастотными электродами.
- криодеструкция – патологический очаг разрушается под низкотемпературным воздействием.
- радиоволновая хирургия (аппарат Сургитрон) – удаление пораженного участка радиоволной, с одновременной коагуляцией сосудов. При проведении операции врач хорошо видит всю область воздействия и проводит прицельное иссечение тканей, без повреждения здоровых участков.
- лазерная коагуляция – современная методика, при которой иссечение поврежденных тканей выполняется бесконтактно, при помощи лазера, который «выпаривает» патологические ткани, одновременно образуя на ранке тонкую защитную пленку, предохраняющую поверхность от инфекции.
Применение современных малоинвазивных хирургических техник, позволяет минимизировать объем вмешательства, не вовлекая здоровые ткани и в несколько раз сократить время реабилитации. Операция проводится под анестезией, занимает в среднем 15-30 минут и не требует пребывания в стационаре.
В Центре оперативной гинекологии GMS Hospital работают одни из лучших специалистов Москвы, имеющие колоссальный опыт в проведении подобных вмешательств.
Хирургическое лечение фоновых и предраковых состояний шейки матки (дисплазия 2-3 степени, лейкоплакия) основывается на полученных при обследовании результатах и других факторах – возраста, общего состояния здоровья, желания сохранить фертильность и т.д.
У вас есть вопросы?
С радостью ответим на любые вопросы
Координатор Татьяна
Профилактика
С целью предотвращения возникновения фоновых и предраковых заболеваний шейки матки, следует:
- вовремя лечить инфекционно-воспалительные болезни половой системы, гормональную и менструальную дисфункцию;
- избегать абортов и травмирующих гинекологических вмешательств;
- использовать контрацептивы, подобранные гинекологом;
- исключить беспорядочные половые контакты;
- соблюдать личную гигиену;
- избегать стрессов, переохлаждения;
- избавиться от вредных привычек.
Развитие рака шейки матки у большинства пациенток происходит закономерно в результате прогрессии дисплазии. Чрезвычайно важным является обеспечить возможность активной профилактики заболеваемости инвазивным раком шейки матки путем своевременной диагностики CIN и своевременного адекватного лечения.
Возьмите за привычку посещать гинеколога дважды в год, чтобы вовремя обнаружить заболевание. Записаться на консультацию можно онлайн или по телефону.
Способы биопсии шейки матки
Способов проведения биопсии шейки матки есть несколько. Обычно во время процедуры применяют местный наркоз, но некоторые женщины вполне прекрасно ее переносят и без анестезии. В редких случаях может быть проведена общая анестезия.
Самым распространенным способом считается биопсия, сделанная при помощи скальпеля. Этот способ дает также и самые достоверные результаты. В начале специальными инструментами обнажают шейку матки, потом вводят раствор, который ее окрашивает и выделяет патологические участки. Затем один из этих очагов аккуратно вырезают — это и есть материал для исследования на гистологию.
В настоящее время все большую популярность приобретает биопсия шейки матки, проведенная при помощи лазера или переменного тока. Этот способ считается менее инвазивным, но имеет один недостаток: при нем могут пострадать ткани, взятые на гистологию, что существенно повлияет на результаты анализа. А главное преимущество — нет кровотечения и после биопсии на шейке не образуются швы и спайки. Этот момент очень важен для тех женщин, которым еще предстоит рожать.
Каким именно способом будет сделана биопсия шейки матки, решает лечащий гинеколог. Для этого он учитывает все факторы: возраст женщины, хронические заболевания особенности физиологического состояния, размеры поражения слизистой и пр. В большинстве случаев процедуру проводят прямо в гинекологическом кабинете, но при некоторых видах биопсии может потребоваться пребывание пару дней в стационаре.
Лечение лейкоплакии
Если известна причина, то изначально лечат ее — нормализуют гормональный фон, восстанавливают нормальный состав флоры влагалища и т.д.
Очаги лейкоплакии удаляют одним из способов:
- диатермокоагуляция — прижигание высокочастотным током;
- криодеструкция — прижигание азотом;
- лазеротерапия — выпаривание клеток лазером;
- химическая коагуляция — прижигание химическим раствором;
- радиоволновая терапия — разрушение клеток радиоволнами.
Лучшими считаются два способа — лазеро- и радиоволновая терапия.
Для устранения сухости и зуда применяют смягчающие кремы с обезболивающими и противовоспалительными компонентами.
Методы диагностики
Диагностика предопухолевых состояний зависит от того, в каком органе они находятся. Их можно выявить с помощью скрининговых исследований — тех же, которые применяются для диагностики рака на ранних стадиях:
- Каждой женщине с началом половой жизни нужно регулярно посещать гинеколога, периодически сдавать мазки с шейки матки на цитологию, анализы на вирус папилломы человека. Рак шейки матки, вызванный инфекцией ВПЧ, можно предотвратить, если сделать прививку против этой инфекции. Но если заражение уже произошло, то избавиться от вирусов не удастся — они останутся в организме на всю жизнь.
- Полипы и другие патологические изменения в толстой кишке обнаруживают во время эндоскопического исследования — колоноскопии. Эту процедуру рекомендуется пройти всем людям по достижении 50-летнего возраста.
- Предраковые изменения в пищеводе, желудке и двенадцатиперстной кишке также обнаруживают с помощью эндоскопии. Однако, гастроскопия не применяется для массового скрининга в России и западных странах. В профилактических целях ее стоит пройти людям, у которых есть факторы риска, родственники с диагностированным онкозаболеванием, а также хотя бы раз в старшем возрасте, когда повышаются риски.
- Чтобы своевременно обнаружить рак кожи, нужно периодически осматривать всю поверхность своего тела. Также стоит периодически посещать врача-дерматолога и проходить дерматоскопию.
Симптомы
Заболевание опасно тем, что симптоматика проявляется очень редко и в основном тогда, когда патологический процесс распространился на значительный участок.
О наличии лейкоплакии могут свидетельствовать:
- зуд в зоне промежности, чаще проявляющийся ночью;
- боль при интимной близости;
- обильные выделения из половых путей;
- кровянистые выделения после интимной близости;
- сухость во влагалище;
- микротрещины на половых губах.
Важно! Лечение должно быть своевременным и полным, потому что без него заболевание перерождается сначала в дисплазию шейки матки, а затем в рак. При первых признаках этого недуга нужно срочно обратиться к врачу для проведения диагностики
Факторы риска
Помимо непосредственных причин возникновения лейкоплакии шейки матки, гинекологи признают значимость определенных форм предрасположенности к болезни, связанных с наследственностью, индивидуальным анамнезом и образом жизни женщины.
Известные факторы риска:
- незащищенные половые контакты;
- нарушение менструального цикла;
- употребление алкогольных напитков и курение;
- радиационная терапия органов малого таза;
- недостаточное поступление витаминов и микроэлементов с пищей;
- заболевания обмена веществ;
- неконтролируемый прием гормональных препаратов;
- обнаружение лейкоплакии или карциномы шейки матки у близкой родственницы.
Устранение некоторых перечисленных выше факторов риска является эффективным методом профилактики заболевания.
Почему развиваются прыщи?
Акне или угревая сыпь — это хроническое заболевание сальных желез. В норме кожное сало через поры выходит на поверхность кожи и увлажняет ее. Если секрет сальных желез остается в поре, формируется пробка, и на этом месте может начаться воспаление.
Угри появляются при комплексном воздействии четырех факторов:
- Излишнее выделение кожного сала сальными железами, вследствие чего оно становится более плотным и теряет свои бактерицидные свойства. Пробки из плотного секрета перекрывают протоки желез, что ведет к образованию угрей.
- Фолликулярный гиперкератоз — скопление ороговевшего эпидермиса в устьях волосяных фолликулов и образование узелков, затрудняющих отток секрета сальных желез. По виду напоминает гусиную кожу, локализуется на ягодицах, бедрах, локтях и коленях.
- Размножение в закупоренном волосяном фолликуле анаэробных бактерий Propionibacterium acnes. Эти бактерии — часть естественной микрофлоры здоровой кожи, но их активное размножение начинается в благоприятной среде сальных пробок.
- Воспаление — ответная реакция тканей на усиленное размножение Propionibacterium acnes.
В результате акне может проявляться по-разному (рис. 1):
- Комедоны — небольшие невоспалительные узелки белого (закрытые) или черного (открытые) цвета, появляющиеся из-за закупорки устья волосяного фолликула смесью кожного сала с ороговевшими частицами эпителия.
- Папуло-пустулезные угри — очаги воспаления на месте комедонов, после которых остаются шрамы или участки пигментированной кожи. Папулы образуются в верхних слоях кожи и не не имеют полости, заполненной жидкостью или гноем. В пустуле имеется головка и капсула, наполненная гноем. Воспаление начинается из-за того, что под пробкой сального протока продолжается выработка кожного сала, и это идеальная среда для размножения бактерий.
- Узловатокистозные угри — заполненные гноем полости на коже, оставляющие после заживления заметные рубцы. Воспалительный процесс проходит в более глубоких слоях кожи, эти угри очень болезненны и долго не заживают.
- Молниеносные угри — узловатые образования, на месте которых образуются язвы или папулы, встречаются редко.
В 90% наблюдений угри диагностируются у пациентов подросткового возраста, что обусловлено активной гормональной перестройкой пубертатного периода.
В юношеском возрасте происходит усиленная выработка мужских половых гормонов. Повышенный уровень тестостерона характерен и для юношей, и для девушек. Андрогены изменяют физические свойства кожного жира, и оно меняет консистенцию на более плотную, такой же процесс происходит и у взрослых. В гормональном всплеске подросткового возраста большую роль играет наследственный фактор.
Однако в последние годы наблюдается тенденция «взросления» проблемы, когда к дерматологам все чаще обращаются люди гораздо более старшего возраста. Появление угревой сыпи после 25 лет называют «позднее акне» или acne tarda. Возрастное акне протекает в двух клинических формах:
- воспалительная — угри, красные бугорки и подкожные узелки при незначительной жирности кожи;
- невоспалительная — очень жирная кожа со множеством комедонов практически без очагов воспаления.
Локализуется угревая сыпь чаще всего на лице: на лбу, щеках, в области носогубного треугольника, на подбородке. Также угри часто появляются на спине, плечах, груди и на коже ягодиц. Подростки обычно жалуются на комедоны и папуло-пустулезные угри, локализующиеся в основном на лбу, носу и подбородке (Т-зона). Возрастное акне чаще проявляется узловатокистозными и молниеносными угрями и затрагивает щеки и подбородок (U-зона).
Акне — это комплексная проблема, решение которой лежит в сфере компетенций разных специалистов: генетиков, гастроэнтерологов, невропатологов, иммунологов. В основе эффективной терапии угревой сыпи лежит индивидуальный подход: от высыпаний на коже можно избавиться только точно установив причину их появления.
Причины возникновения
Точные причины возникновения лейкоплакии неизвестны. Гинекологи связывают этиологию этого заболевания с патологическими внешними и эндогенными влияниями. Так, значительное увеличение выработки эстрогена на фоне дефицита прогестерона может спровоцировать развитие болезни. Важную роль в формировании лейкоплакии играют наследственные факторы: определенные генетические мутации могут обуславливать эпителиальные изменения.
Возможные причины:
- Заболевания эндокринной системы. Железы внутренней секреции регулируют развитие всех органов, включая структуры репродуктивной системы. Наибольший риск развития лейкоплакии шейки матки связан с расстройством гипофиза и яичников. Заболевания щитовидной железы и надпочечников также могут осложняться поражением шейки матки.
- Хронические инфекции и воспалительные заболевания органов тазовой полости. В частности, папилломавирусная инфекция напрямую влияет на состояние эпителия шейки матки.
- Венерические инфекции, включая хламидиоз, гонорею и герпес. Заболевания, передающиеся половым путем, влияют на состояние наружных и внутренних половых органов.
- Механическое повреждение эпителия шейки матки, возникающее при травме, диагностических и лечебных процедурах. Искусственное прерывание беременности приводит к травматизации тканей.
- Мутация гена, отвечающего за подавление роста опухолевых клеток. Согласно исследованиям, мутация гена р53, контролирующего клеточное развитие, приводит к нарушению роста тканей.
В норме наружная оболочка шейки матки представлена многослойным неороговевающим эпителием. Определенные заболевания могут повлиять на внутреннюю структуру клеток эпителия. Изменение регуляции эпителиоцитов приводит к ороговеванию и утолщению наружного слоя оболочки. Предполагается, что одним из механизмов изменения клеток является экспрессия мутантного гена.
К каким докторам следует обращаться если у Вас Красный плоский лишай:
- Дерматолог
- Инфекционист
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Красного плоского лишая, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Методы диагностики
Анализ тиреотропного гормона (ТТГ)
Основной анализ для предположения наличия гипотиреоза является определение уровня тиреотропного гормона в сыворотке крови. Норма ТТГ – 0,4-4,0 мкЕД/мл. При повышении уровня ТТГ синтез гормонов щитовидной железы угасает, а гипофиз вынужденно продуцирует больше гормонов, чтобы стимулировать функцию щитовидной железы.
Если уровень ТТГ понижен, это говорит о том, что гипофизом не вырабатываются дополнительная доза его гормонов, поскольку щитовидная железа и так активно функционирует. Данная ситуация может, однако наблюдаться еще в ряде случаев – при беременности, в случае патологий гипофиза, при некоторых заболеваниях
Важно понимать, что между ТТГ и гормонами щитовидной железы существует обратная связь, которая призвана сохранять основной обмен организма
В случае с новорожденными и возможностью бессимптомного течения гипотиреоза, каждому младенцу на 5-7 сутки жизни проводится обследование на предмет обнаружения врожденного гипотиреоза. При повышенном значении ТТГ малышам проводят плановое УЗИ, поскольку в данной ситуации уже подозревается наличие патологии.
Ультразвуковая диагностика
Если у врача возникает подозрение о наличии гипотиреоза у пациента, то в качестве дополнительного исследования для определения возможной причины гипотиреоза или оценки общей массы щитовидной железы, рекомендуется прохождение планового ультразвукового исследования. Данные не всегда имеют отражение гипотиреоза, при наличии измененных уровней щитовидных гормонов. Однако ультразвуковое исследование всегда является частью диагностических процедур при постановке данного диагноза. УЗИ при гипотиреозе дает возможность определить признаки аутоиммунного тиреоидита, из-за которого он часто и развивается. Наблюдаются локальные или обширные уплотнения щитовидной железы. Она может быть как увеличена – при гипертрофии, так и уменьшена при атрофии. Если у пациента обнаруживается только узловатость на УЗИ, а иные симптомы гипотиреоза отсутствуют, то диагноз не ставят. Требуется оценка клинической картины и данных лабораторного обследования тиреоидных гормонов.
Дифференциальная диагностика
Постановка такого сложного диагноза, как гипотиреоз, требует дифференциальной диагностики, поскольку симптоматика заболевания свойственна и многим другим патологиям в организме
При этом важно обращать внимание на ведущий клинический симптом, присущий конкретной болезни. По таким симптомам гипотиреоз важно дифференцировать от следующих патологий с аналогичной клиникой:
- хроническая ишемическая болезнь сердца, осложненная недостаточностью кровообращения, при которой, как и при гипотиреозе, может наблюдаться отечность подкожной клетчатки, одышка, инверсия зубца Т, гиперхолестеринемия, но в отличие от рассматриваемой патологии, здесь будет наблюдаться учащенный сердечный ритм, а не брадикардия, на отеках будет оставаться след от давления из-за слабого кровообращения;
- хроническая болезнь почек, возникшая при различных заболеваниях почек, при которой, по аналогии с гипотиреозом, отеки конечностей и одутловатость лица, анемия, бледность кожи, но при этом не будет присутствовать амимия и заторможенность, артериальная гипотензия, а в крови будут признаки уремии;
- анемия, которая похожа на гипотиреоз бледностью, недостатком эритроцитов и гемоглобина в анализе крови, но отличается от него отсутствием психомоторной заторможенности, ригидности к противоанемическими лекарственным средствам, брадикардии;
- также дифференциальную диагностику проводят со следующими заболеваниями: гепатит, полисерозит, полиартрит, депрессии, дискинезии желчевыводящих путей.
Причины возникновения
Чаще всего причины возникновения лейкоплакии тривиальны, и виновником активного развития заболевания является сам пациент. Дело в том, что эта болезнь провоцируется частым раздражающим воздействием на слизистую оболочку, а раздражение вызывается горячим дымом и смолами от сигарет и крепкими спиртными напитками.
У людей, которые не курят и не злоупотребляют алкоголем, для развития лейкоплакии причины могут крыться и в других вредных привычках. К примеру, заболевание провоцируется постоянным употреблением слишком острой или слишком горячей пищи и напитков. У пациентов с пониженным иммунитетом повреждение слизистой может возникать на фоне длительного приема сильнодействующих лекарственных препаратов. Также не является редкостью местное раздражение эпителия острыми краями зубов, коронками и протезами.
Поскольку лейкоплакия является не обособленным заболеванием, а скорее следствием основного, причину ее появления можно также связать с наличием или развитием диабета, гиповитаминоза, нарушений функционирования ЖКТ, анемии, вируса папилломы и ВИЧ. Так что при появлении явных повреждений эпителиального слоя, рекомендуется сдать анализы на выявление скрытых заболеваний.
Клинические проявления гипотиреоза
При дефиците гормонов щитовидной железы наблюдается замедление обмена веществ, формируется недостаток энергии, замедляются процессы роста в органах и тканях. В связи с этим клиническая картина многообразна и не специфична. Наличие и разнообразие симптомов гипотиреоза зависят от длительности и тяжести состояния. Так в дебюте заболевания больные предъявляют в основном жалобы на быструю утомляемость, сонливость, снижение работоспособности, которые часто оцениваются как симптомы хронической усталости, гиповитаминоза и т. п. В последующем клиническая картина дополняется все новыми проявлениями, что способствует снижению качества жизни пациента и невозможностью качественно выполнять работу.
В связи с метаболическими нарушениями со стороны обмена жиров, развивается гиперхолестеринемия и повышается риск развития атеросклероза, что негативно сказывается на состоянии сердечно-сосудистой системы.
На фоне замедления метаболизма в головном мозге одним из симптомов гипотиреоза часто является депрессия, по поводу которой больные часто направляются к психологу или психиатру.
Симптомы гипотиреоза включают в себя следующее:
- быстрая утомляемость;
- сонливость;
- общая слабость;
- сложности с концентрацией внимания;
- ухудшение памяти;
- зябкость, пониженная температура тела;
- отёки лица, верхних и нижних конечностей;
- сухость кожи, ломкость ногтей, выпадение волос;
- повышение массы тела;
- бесплодие (у женщин), снижение потенции (у мужчин).
В случае, если речь идёт о запущенных случаях, возможны следующие клинические проявления:
- замедленная речь;
- отёк языка;
- замедленный пульс;
- запоры.
При врожденных формах гипотиреоза диагноз выставляется в роддоме в первые дни жизни, на основании результатов неонатального скрининга. Ранняя диагностика врожденного гипотиреоза необходима для своевременного назначения заместительной терапии, а её целью является обеспечение нормального физического и интеллектуального развития ребенка. Если ребенку своевременно назначили терапию препаратами щитовидной железы, то никаких отклонений в развитии у ребенка не наблюдается.